Artículos originales
Asociación de algunas variables antropométricas y hemodinámicas con la glucemia
Association of Some Anthropometric and Hemodynamic Variables with Glycemia
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2019-02-05 16:43:41
Aprobado: 2019-07-12 09:18:05
Correspondencia: Milagros Lisset León Regal. Universidad de Ciencias Médicas. Cienfuegos. metdecanato@ucm.cfg.sld.cu
RESUMEN
Objetivo: determinar la relación entre variables antropométricas y hemodinámicas con las cifras de glucemia en individuos del municipio Cienfuegos en el 2010.
Métodos: se realizó un estudio descriptivo transversal correlacional. La muestra estuvo conformada por 925 individuos. Las variables analizadas fueron: edad, sexo, color de la piel, cintura abdominal, índice de masa corporal, presión arterial sistólica, diastólica y media, índice de reactividad cardiovascular y glucemia. Se aplicaron pruebas estadísticas no paramétricas para evaluar la correlación entre la glucemia en ayunas y las variables de estudio, con una significación del 99 %. Los resultados se presentan en tablas y gráficos.
Resultados: hubo predominio del color de piel blanca y el sexo femenino y los individuos entre 35-44 años representaron el mayor porcentaje de la muestra. Los pacientes con glucemia de riesgo y diabéticos presentaron un incremento de las variables de estudio por encima de lo normal.
Conclusiones: existe una correlación positiva entre la concentración de glucosa y las variables de estudio analizadas, lo que explica los desbalances antropométricos y hemodinámicos en pacientes con glicemia riesgo y patológica.
Palabras clave: antropometría; hemodinámica; glucemia
ABSTRACT
Objective: to determine the relationship between anthropometric and hemodynamic variables with the glycemia figures in individuals of the Cienfuegos municipality in 2010.
Methods: a correlational cross-sectional descriptive study was carried out. The sample consisted of 925 individuals. The variables analyzed were: age, sex, skin color, abdominal waist, body mass index, systolic, diastolic and mean blood pressure, cardiovascular reactivity index and glycemia. Nonparametric statistical tests were applied to evaluate the correlation between fasting blood glucose and the study variables, with a significance of 99 %. The results are presented in tables and graphs.
Results: there was a predominance of white skin color and female gender and individuals between 35-44 years represented the highest percentage of the sample. Patients with risk glycemia and diabetics had an increase in the study variables above normal.
Conclusions: there is a positive correlation between glucose concentration and the analyzed variables, which explains anthropometric and hemodynamic imbalances in patients with glycemia risk and pathology.
Key words: anthropometry; hemodynamics; blood glucose
INTRODUCCIÓN
La diabetes mellitus es una enfermedad crónica caracterizada por hiperglicemia y un desarrollo tardío de complicaciones vasculares y neuropáticas.(1) Durante el 2017 ocupó el octavo lugar entre las principales causas de muerte en Cuba, con una tasa bruta de mortalidad de 21,6 por cada 100 000 habitantes y fue Cienfuegos la octava provincia con una tasa de mortalidad bruta más elevada con un 21,8. El grupo etáreo más afectado fue el de 60-64 años y existe un predominio del sexo femenino.(2) La mortalidad y la morbilidad aumentan por el peligro de enfermedades cardiovasculares, cardiopatías y accidentes cerebro vasculares, deficiencias visuales, nefropatías y amputaciones, cuya frecuencia es mucho mayor en diabéticos que en no diabéticos.(3) Al término de diagnosticarse la diabetes mellitus el paciente presenta varios síntomas y signos característicos de esta enfermedad, pero, ¿cómo transcurre ese lapso de tiempo que antecede al diagnóstico inequívoco de esta enfermedad? ¿Cuáles parámetros pudieran ir variando paulatinamente que nos pudieran inferir el avance hacia la diabetes mellitus? Sin dudas este sería el momento más importante para realizar medidas de prevención con el fin de variar aquellos factores que pueden ser modificables y que juegan un papel fundamental en el desencadenamiento de la diabetes mellitus. Algunos indicadores antropométricos como el índice de masa corporal y la circunferencia de la cintura abdominal determinan si un individuo presenta obesidad y son recomendados para la vigilancia y el seguimiento de las enfermedades crónicas no transmisibles. Diversos estudios señalan, que la obesidad central y el aumento de la circunferencia abdominal, son factores que duplican el riesgo de presentar diabetes.(4) Pero ¿cuál es la relación existente entre la obesidad y la diabetes mellitus? En la obesidad visceral, se encuentran aumentadas las adipocinas pro-inflamatorias que se asocian a la inflamación clínica y subclínica, a la insulino-resistencia, al estrés oxidativo y a la lesión endotelial y desarrollan un papel clave en el síndrome metabólico e incrementan el riesgo cardiometabólico.(5) Se pudiera hablar de un proceso bidireccional que se puede observar al favorecer la diabetes mellitus el desarrollo de la obesidad, debido al aumento que se establece con respecto a la síntesis de lípidos y triglicéridos en los hepatocitos, y cómo la obesidad puede favorecer el desencadenamiento de la diabetes mellitus ya que los adipocitos muestran una disminución de la sensibilidad a la insulina. También la hipertensión arterial aparece en el contexto clínico de la obesidad y la insulino-resistencia, exacerbando así los efectos de la disfunción endotelial y favoreciendo el desarrollo de la ateroesclerosis en la pared vascular.(6) Entonces, ¿Qué relación existe entre la resistencia a la insulina y la hipertensión arterial? Como aspecto paradójico, en situaciones fisiológicas la insulina es un vasodilatador que ejerce efectos secundarios en la reabsorción de sodio por el riñón. En el marco de la insulino-resistencia, se pierde el efecto vasodilatador, pero se conserva el efecto renal en la reabsorción de sodio. La insulina intensifica la actividad del sistema nervioso simpático, efecto que también puede conservarse dentro del marco de la resistencia a ella.(7) A lo largo del último medio siglo, la incidencia de diabetes mellitus tipo 2 ha aumentado con rapidez en casi todas las poblaciones mundiales, pero de manera particular en países emergentes del tercer mundo, por lo que sigue siendo importante identificar la asociación que existe entre determinadas variables antropométricas y hemodinámicas, con las cifras de glucemia, así como los fundamentos fisiopatológicos que subyacen entre ellos, lo que permitiría la prevención o reducción de las complicaciones a corto y largo plazo de esta enfermedad, siempre, con el diseño e implementación de nuevas estrategias de intervención, constituyendo así la motivación y pilares de esta investigación. En tal sentido cabría preguntarse: ¿Existirá relación entre las cifras de glucemia y algunas variables antropométricas y hemodinámicas relacionadas con el riesgo cardiovascular? ¿Existirán diferencias en dichas variables entre individuos con glucemia en ayunas normal, riesgo y patológica?
Por lo que el objetivo de esta investigación fue: determinar la relación entre variables antropométricas y hemodinámicas con las cifras de glucemia en individuos del municipio Cienfuegos en el 2010.
MÉTODOS
Se realizó un estudio descriptivo transversal correlacional. Se utilizó la base de datos del proyecto CARMEN II (Conjunto de Acciones para Reducir Multifactorialmente las Enfermedades no Transmisibles), del año 2010 y está conformada por la población entre 15 y 74 años de las áreas de salud I, II, III, IV, V, VII y VIII del área urbana del municipio Cienfuegos, aproximadamente 126 273 habitantes al inicio de la medición. La muestra teórica está constituida por 2400 personas, 200 por cada uno de los 12 grupos formados por segmentos de edades de 10 años (15-24, 25-34, 35-44, 45-54, 55-64, 65-74) y sexos. Para la selección de la muestra se utilizó un método de muestreo complejo probabilístico y trietápico, fueron las unidades de muestro los distritos, las áreas y secciones censales (constituidas entre 5 y 7 casas), de la ciudad de Cienfuegos.(8) Del total de la muestra teórica, el grupo de evaluadores del proyecto CARMEN pudo localizar a 2193 personas (91,37 % de la teoría) a la que se le llamó muestra real, por lo que hubo una pérdida no significativa del 9,63 %. Posteriormente, tomando como referencia la muestra real, se obtuvo una submuestra de 1120 personas que constituyó la muestra para el estudio de las variables bioquímicas del estudio CARMEN II, se seleccionó esa submuestra debido a la imposibilidad de hacer mediciones bioquímicas al total de las personas estudiadas. De esta submuestra se eliminaron los resultados atípicos de las variables antropométricas y hemodinámicas por lo que se trabajó en este estudio con 925 individuos, incluidos en la base de datos del proyecto CARMEN. La base de datos se diseñó en el 2010, por un grupo de evaluadores entrenados, en dos etapas, se utilizó un cuestionario confeccionado para la medición. En la primera etapa, los encuestadores (profesionales y entrenados), visitaron las casas que entraron en el muestreo. En la segunda etapa las personas seleccionadas visitaron el centro de medición, un consultorio del médico de la familia cerca de las casas de los encuestados. En el centro de medición el personal de enfermería bien entrenado y certificado al efecto, hicieron las mediciones de presiones arteriales y antropométricas y un técnico de laboratorio, también bien entrenado y con experiencia realizó la toma de sangre y la centrifugación de la muestra. Las determinaciones de glucemia fueron procesadas en el autoanalizador químico Elimat de la firma Elitech, en el Laboratorio Clínico Especializado Ambulatorio Héroes de Playa Girón (CEA). En todos los casos se utilizaron reactivos producidos por la Empresa de Producción de Biológicos Carlos Juan Finlay (HELFA Diagnostics). Todas las determinaciones de laboratorio fueron realizadas teniendo en cuenta el control de calidad establecido.
Se utilizó el programa SPSS 18 para el análisis estadístico de los datos, las variables de estudio no tienen una distribución normal, por ello se aplicaron pruebas no paramétricas (Rho de Sperman) para evaluar la correlación entre, la glucemia en ayunas y las variables antropométricas y hemodinámicas. Se aplicó la prueba K no paramétrica para muestras independientes (Jonckheere Terpstra) para comparar los resultados entre los individuos con glucemia normal y alterada. Se aplicó la prueba Chi cuadrado de Pearson para evaluar la asociación entre la glucemia y la cintura abdominal. Todos los resultados se presentan en tablas y gráficos por medio de números y porcentajes. El nivel de significación estadística que se ajustó fue del 99 %.
El proyecto inicial CARMEN II, fue aprobado por el Comité de ética de la investigación científica de la Universidad de las Ciencias Médicas de Cienfuegos. A todas las personas encuestadas se les pidió su consentimiento de participación. El proyecto cuyos resultados se presentan actualmente, fue aprobado también por el Comité de ética de la Facultad de Ciencias Médicas de Cienfuegos.
RESULTADOS
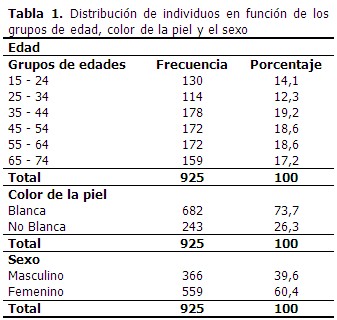
La caracterización de la población de estudio se muestra mediante la distribución de los individuos en función de los grupos de edades, el color de la piel y el sexo. Predominó el grupo etáreo comprendido entre los 35-44 años de edad que representó el 19,2 % del total de la muestra, seguido por los grupos de 45-54 y 55-64 con un 18,6 % respectivamente; de igual manera el color de la piel blanca en un 73,7 % y el sexo femenino con un 60,4 % de un total de 925 individuos. (Tabla 1).
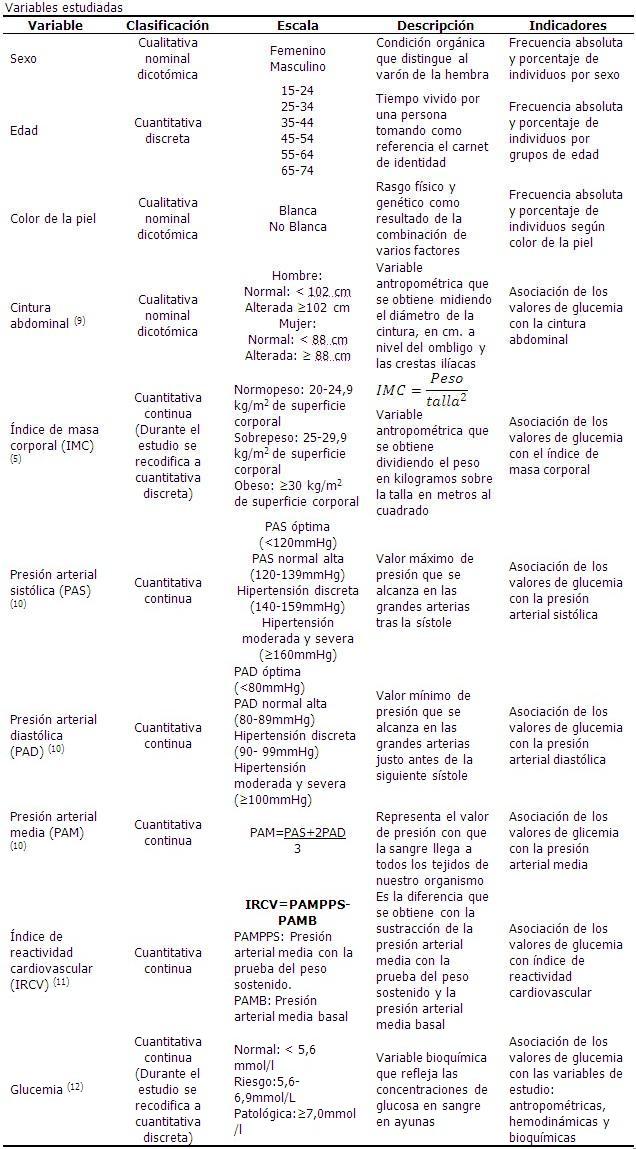
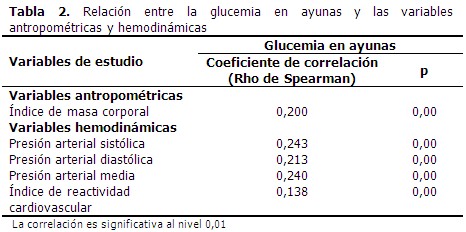
Se refleja la relación existente entre la glucemia en ayunas y las variables antropométricas y hemodinámicas estudiadas. Todas presentaron una correlación positiva. (Tabla 2).
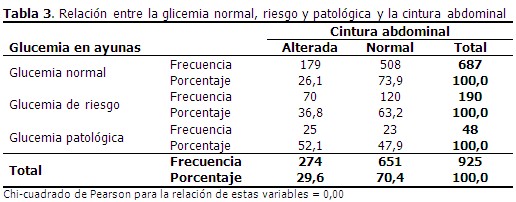
Se muestra la relación que existe entre individuos con glucemia normal, riesgo y patológica con la cintura abdominal. En ella se observa una mayor prevalencia de pacientes con glucemia normal y cintura abdominal normal, no así para el resto y fue significativa la disminución del porcentaje de pacientes con cintura abdominal normal a medida que se avanza en valores de glucemia desde la normalidad hacia el riesgo y posteriormente hacia valores patológicos en ayunas. El valor de la p para las correlaciones fue de 0,00. (Tabla 3).
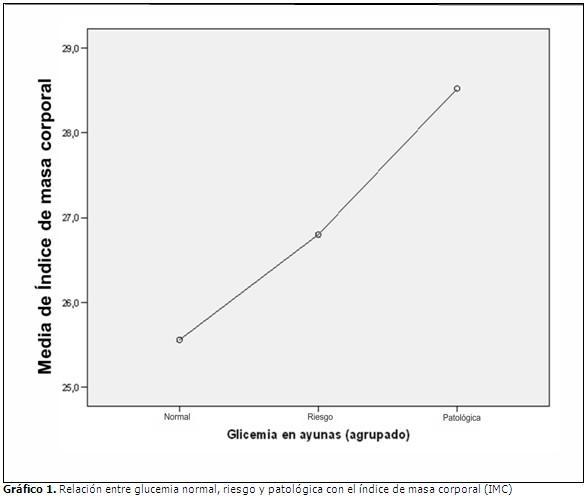
A continuación se presenta la relación entre glucemia normal, riesgo y patológica con los valores medios del índice de masa corporal. Los valores del índice de masa corporal comenzaron a elevarse desde las primeras variaciones de glucosa en sangre, alcanzando el sobrepeso para glucemia de riesgo y posteriormente alcanzar valores de índice de masa corporal pautados como obesidad ya en estados francos de glucemia patológica. (Gráfico 1).
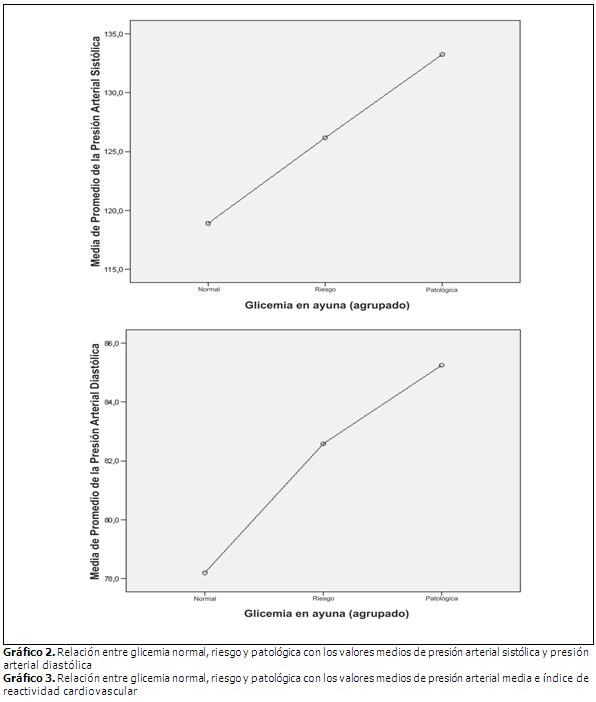
Se observan a continuación diferentes curvas que expresan el comportamiento de las diferentes variables hemodinámicas estudiadas: presión arterial sistólica, presión arterial diastólica, presión arterial media e índice de reactividad cardiovascular en relación con la glucemia normal, riesgo y patológica. En ellas se aprecia cómo a medida que los valores de glucemia en ayuna transitan desde la normalidad hacia la glucemia de riesgo y patológica aumentan progresivamente los valores de las variables hemodinámicas estudiadas. (Gráficos 2 y 3).
DISCUSIÓN
Desde finales de 1960 la diabetes mellitus (DM) se encuentra entre las primeras diez causas de muerte en Cuba. Esta enfermedad abarca un grupo heterogéneo de alteraciones cuya característica común reside en los niveles elevados de glucosa en sangre.(13)
Si bien las manifestaciones de este trastorno afectan a todos los órganos en medida variable, la DM2 ha sido identificada como uno de los principales factores de riesgo para enfermedades cardiovasculares, tal como ha sido reflejado en el emblemático Framingham Heart Study. Además, la DM2 tiende a aparecer en conjunto con múltiples trastornos metabólicos que contribuyen de manera sinérgica para magnificar el riesgo cardiovascular, como dislipidemias e hipertensión arterial.(14)
La edad y el sexo son factores importantes en la prevalencia de DM2. La tendencia mundial de esta entidad se presenta más en el sexo femenino y son en las mujeres estas manifestaciones más severas, resultados además muy similares a los encontrados en Cuba, a razón de dos mujeres por un hombre. Sobre las causas, predominan muchos criterios y contradicciones, aunque puede estar relacionado con la superioridad numérica del sexo femenino en la población mundial ya que la mortalidad masculina es mayor que la femenina en casi todas las edades, y por tanto, el porcentaje de mujeres aumenta con la edad y la ventaja numérica masculina desaparece con el tiempo.(13) En esta investigación existe un predominio del sexo femenino. Varios estudios coinciden en este sentido, donde esta variable sociodemográfica muestra una mayor prevalencia en las féminas.(13,15,16)
Los resultados obtenidos con relación a la edad, el mayor porciento (19,2 %) de la muestra se ubicó en el grupo de 35-44 años, seguido de los grupos que abarcan desde los 45-64 años, ambos con un porcentaje de 18,6 %. Diferentes estudios agrupan a los individuos en distintos rangos de edades, coincidiendo en que la edad promedio de la aparición de la DM 2 oscila entre la cuarta y quinta décadas de la vida.(16-19)
A pesar de los pocos trabajos que han estudiado el color de piel en este contexto, se ha informado un predominio del color de la piel blanca,(16) en este estudio al analizar dicha variable se evidenció un porcentaje elevado de individuos blancos (73,7 % contra un 26,3 %) con respecto a los individuos negros. Una variable que se considera que está sujeta a las características étnicas de la población estudiada y al grado de mestizaje que existe en Cuba. Resultado que se corresponde con un estudio realizado por Andrade Flores y col.(16)
El sobrepeso y la obesidad son los factores de riesgo más frecuentemente asociados a la DM 2. La obesidad es un estado precursor de la DM 2, si bien es cierto que no todos los obesos desarrollan DM, vale destacar, que la mayoría de las personas con DM 2 son obesas.(20)
Inicialmente, la idea de que el tejido adiposo pudiese tener un considerable efecto en el control glucémico global no fue fácil de aceptar, sin embargo, se fue haciendo evidente que las alteraciones en la adiposidad tenían profundas implicaciones en la homeostasis de la glucosa: demasiada grasa (obesidad) y muy poca (lipodistrofia) con insulino-resistencia y con hiperglucemia. Posteriormente, ha quedado evidenciado que el profundo efecto de los adipocitos en el balance de la glucosa está mediado por varios mecanismos, dentro de ellos el papel vital de las adipocinas, ya sea ejerciendo efectos antihiperglucémicos como lo hacen la leptina, la adiponectina, la visfatina y la omentina, o bien, con efectos prohiperglucémicos como lo hacen la resistina, el factor de necrosis tumoral alfa (TNF- α), la interleucina 6 (IL-6) y la proteína 4 ligante de retinol (RBP4).(21)
Por su parte, la resistencia a la insulina en el tejido adiposo genera estimulación de la lipólisis, disminución del efecto antilipolítico de la insulina, disminución de la reesterificación de ácidos grasos libres, aumento de estos y de la masa adiposa abdominal. Como es conocido, la grasa corporal se distribuye en varias locaciones topográficas que se distinguen por la especialización en la actividad hormonal que muestran. En tal aspecto, la grasa subcutánea puede tener acciones biológicas y hormonales radicalmente diferentes de las de la grasa visceral y corresponde al tejido adiposo abdominal -y más específicamente al tejido adiposo perivisceral - la mayor asociación con resistencia a la acción de la insulina, alteraciones lipídicas y aumento del riesgo de enfermedad cardiovascular.(20,22,23)
El exceso de peso afecta a la tercera parte de la población cubana y para estimar el grado de obesidad, tanto desde el punto de vista clínico como epidemiológico, se utiliza la antropometría por ser un método fácil, económico y no invasivo.(5, 23)
El índice de masa corporal de Quetelet (IMC) es utilizado para la determinación de la cantidad de adiposidad total, el cual se reconoce como una valiosa herramienta para evaluar el sobrepeso corporal y la obesidad, no obstante, estudios recientes han sugerido la posibilidad de que el IMC subestime la obesidad, o sus riesgos, por esta razón, se han planteado desde entonces el empleo de una serie de mediciones e índices para determinar la distribución de la grasa corporal.(20,24,25)
Los parámetros antropométricos más utilizados como indicadores de obesidad abdominal son el perímetro de cintura, el cociente cintura/cadera y el cociente cintura/altura. Diversos estudios informan distintos desempeños y valores de corte dependiendo de la patológica cuyo riesgo a desarrollar se quiere evaluar, el sexo, la edad y la población en estudio. Sin embargo, en general se recomienda su implementación para el estudio de los riesgos de salud del paciente, debido a que se hallan mejores resultados que con el IMC.(26) La medición exclusiva de la circunferencia abdominal, que estima con la misma exactitud la grasa intra-abdominal como lo hace la relación cintura-cadera, es considerada actualmente como un buen predictor clínico de riesgo cardiometabólico asociado a la obesidad abdominal.(20,24,25)
En la muestra de este estudio, el IMC sobrepasó los 24,9 Kg/m2 a medida que aumentaba la glucemia, significa entonces el establecimiento de la resistencia a la insulina a medida que el individuo avanza desde la normoglucemia hasta la disglucemia, evento favorecido por las diferentes adipocinas que acentúan la resistencia insulínica. En un estudio realizado sobre la detección precoz de pacientes con riesgo de DM(27) se evidencia un 85 % de la muestra con un IMC mayor e igual a 25 Kg/m2. Otra investigación observó que a medida que fue mayor el índice de masa corporal también se observaron incrementos importantes en los valores medios de glucosa en plasma.(28) Esto es semejante a los resultados obtenidos por González Tabares, donde se evidencia un aumento progresivo de la frecuencia de disglucemia a medida que aumenta el índice de masa corporal.(29)
También con porcentajes elevados y en coincidencia con la actual investigación, son los mostrados por Mirabal Izquierdo, en la cual existe una alta prevalencia de pacientes obesos y sobrepeso en individuos diagnosticados como prediabéticos.(30)
En cuanto a la circunferencia abdominal (CA) en este trabajo se ha podido apreciar el aumento de individuos con cintura abdominal alterada a medida que los individuos avanzan desde la normoglucemia hacia la glucemia patológica en ayunas, superando este grupo (52,1 %) significativamente al de riesgo (36,8 %) y al grupo con glucemia normal (26,1 %), resultados estos muy similares a los hallados en otros estudios, donde se ha encontrado una significativa asociación entre la glucemia de riesgo y la CA alterada(15) y el incremento de la glucemia en ayuna de forma proporcional a los valores de la CA.(31)
Como consideraciones parciales al respecto se pueden plantear que las relaciones obesidad-resistencia insulínica y obesidad-diabetes mellitus adquieren cada día mayor importancia, por el papel preponderante que se le atribuye cada vez más a la obesidad en el desarrollo de cada una de ellas.
La DM es uno de los factores de riesgo que más frecuentemente conducen a enfermedad cardiovascular (ECV),(17) la cual no solo se presenta con mayor frecuencia en la población diabética, sino que su presentación es mucho más prematura, de evolución más rápida y de mayor severidad que en las personas sin diabetes.(6)
Sin embargo la diabetes, especialmente la de tipo 2, también se relaciona con un aumento de la prevalencia de otros factores de riesgo cardiovasculares (FRCV) independientes, como la hipertensión (HTA) y la disminución del colesterol ligado a lipoproteínas de alta densidad (cHDL), y a la mayor prevalencia de factores de riesgo emergentes como la obesidad, la hipertrigliceridemia, el sedentarismo, la microalbuminuria, la inflamación, la resistencia a la insulina, la hiperglucemia postprandial, el aumento de factores trombogénicos y lipoproteínas de baja densidad pequeñas y densas. Todas estas asociaciones pueden aumentar hasta 7 u 8 veces el riesgo relativo de muerte.(6,32)
La prevalencia de HTA en los pacientes con DM 2 es 1,5-2 veces superior que en pacientes no diabéticos. De esta forma, entre 50 y 60 % de los diabéticos son hipertensos.(30) Esta asociación puede sustentarse en que la hiperinsulinemia, si bien puede ser vista como una respuesta compensatoria, también produce efectos que la vinculan con la hipertensión arterial: el efecto antinatriurético, con captación de sodio en los túbulos proximal y distal, la estimulación del sistema nervioso simpático (vasoconstricción, captación de sodio tubular, mayor gasto cardíaco, estimulación de la renina en la pared arterial) y la estimulación de la reproducción de células musculares lisas en la pared arterial a través de la acción del factor de crecimiento similar a insulina (IGF-1), aumentando su espesor y consiguientemente la resistencia periférica.(22,23)
El hiperinsulinismo, provoca además un desequilibrio en el balance que debe existir en las células endoteliales entre las concentraciones de óxido nítrico (NO) y endotelina 1 (ET-1), lo que propicia la disfunción endotelial, esta desregulación de la producción de ET-1 induce una respuesta vasoconstrictora, y con ello, un aumento de la resistencia vascular periférica, mecanismos estos íntimamente relacionados con la HTA.(23)
Por lo tanto, todos estos factores se relacionan con dos aspectos básicos en la génesis de la HTA: un aumento del volumen extracelular y un aumento de las resistencias vasculares periféricas. Sobre el primero actuarían los efectos derivados del hiperinsulinismo y la hiperglucemia; sobre el segundo, los derivados de la activación simpática y la rigidez arterial.(32)
Cuando se analizó el comportamiento de los valores medios de la presión arterial sistólica, diastólica y media se obtuvo que estos valores fueron superiores a medida que incrementaba la glucemia. Existe coincidencia al respecto con un trabajo realizado en Sancti Spíritus, donde se observó que los porcientos más altos de hipertensión arterial, se detectaron en las personas con glucosa alterada en ayunas y en la DM 2.(15) Al mismo tiempo, otras investigaciones obtuvieron similares resultados.(18,33)
Cabe agregar que la marcada relación lineal existente entre el tránsito hacia la glucemia patológica y la presión arterial sistólica en este estudio evidencia el predominio del componente sistólico o presión arterial sistólica en la HTA del paciente con DM2, lo cual puede ser atribuido al efecto que provoca la hiperglucemia mantenida, contribuyendo al incremento de la rigidez arterial y favoreciendo así una serie de cambios vasculares. En dichos cambios influye la toxicidad directa de la hiperglucemia sobre las células endoteliales, inducción de fibrosis por sobreexpresión de fibronectina y colágeno y acúmulo de productos de glicación avanzada en la pared del vaso incrementando su rigidez. A todo ello se le añade el estado de vasoconstricción incrementado en la arterioesclerosis acelerada característica de la vasculatura diabética.(32)
Por su parte, la HTA es un factor de riesgo para el desarrollo de complicaciones cardiovasculares en la diabetes mellitus, tanto macrovasculares (cardiopatía isquémica, insuficiencia cardiaca, enfermedad cerebral vascular y arteriopatía periférica) como microvasculares (nefropatía, retinopatía y neuropatía).(32)
En la actualidad, se ha reportado que el incremento de la presión arterial, frecuencia cardiaca y otros parámetros hemodinámicos más allá de los valores que se consideran normales en presencia de un estímulo físico o mental es definido como hiperreactividad cardiovascular (HRCV).(34) En la actual investigación se utilizó la prueba del peso sostenido (PPS), una variante de ergometría isométrica que induce incremento de la presión arterial (PA), para analizar el índice de reactividad cardiovascular. Dicho índice es una variable relacionada con la hiperreactividad cardiovascular y expresa con mucha más claridad la respuesta hemodinámica que se desarrolla cuando se aplica la PPS, o sea, el incremento de la presión arterial respecto a los valores basales.(11) Cuando se analizó la relación existente entre este índice y los valores de glucosa en sangre, se observó una elevación de los valores medios a medida que incrementaba la glucemia.
Hecha la observación anterior, tales resultados pueden ser atribuidos a los cambios que se establecen en el contexto de la resistencia a la insulina donde esta hormona aumenta la actividad del sistema nervioso simpático, esta disautonomía simpática favorece el incremento de la presión arterial mediante varios mecanismos, ya que la hiperactividad simpática a través de la inervación autonómica renal y de los niveles elevados de catecolaminas, induce la liberación de renina desde el aparato yuxtaglomerular mediado por el estímulo de receptores ß, lo que produce una activación del sistema renina-angiotensina. Alcanzado este punto, los efectos de la angiotensina II actúan de forma sinérgica al activar el sistema nervioso simpático al menos a tres niveles: liberación de catecolaminas de la glándula adrenal, liberación de norepinefrina de los terminales nerviosos autonómicos periféricos y activación central del sistema simpático. En consecuencia, ambos sistemas interaccionan y pueden activarse mutuamente, dando lugar a un perjudicial círculo vicioso.(35)
Con respecto a la estimulación simpática sobre receptores ß adrenérgicos en el páncreas, esta induce secreción de insulina, hormona anabólica que favorece el transporte de sodio y calcio en el músculo liso vascular, fibrosis, hipertrofia del músculo liso, aumento de endotelinas circulantes y aumento de la reabsorción de sodio en la nefrona, por lo que se incrementa la resistencia periférica de manera considerable y el volumen sanguíneo, ambos elementos importantes para el desarrollo de HTA. La insulina, además, aumenta la sensibilidad a las catecolaminas y la angiotensina.(35)
De igual forma, el aumento del tono simpático eleva la frecuencia cardíaca, la fuerza de contracción y la contractilidad por acción de las catecolaminas sobre los receptores ß 1 adrenérgicos, lo que conduce a una elevación del volumen minuto. A esto se suma la vasoconstricción arterial y venosa, mediada por los receptores alfa que elevarían la resistencia periférica.(35) Por lo cual todos estos eventos coaligados resultan en la elevación de la presión arterial.
Si bien en el presente trabajo se observa una asociación significativa entre los valores de glucemia y el índice de reactividad cardiovascular, existen otras investigaciones con resultados que difieren de este estudio. En una investigación realizada sobre la hiperreactividad cardiovascular y su asociación con factores de riesgo cardiovasculares, los valores de glucemia aumentaron a partir de los 45 años de edad en los individuos HRCV.(34) En otra investigación, realizada a los trabajadores de la Universidad de Ciencias Médicas de Cienfuegos, se valoró la relación del síndrome metabólico y la reactividad cardiovascular y no se encontró relación entre los valores de glucemia y el estado de reactividad cardiovascular(36) y de manera semejante en otro estudio no se encontró una relación significativa entre el estado de reactividad cardiovascular y la glucemia, aunque si presentó una mayor prevalencia de individuos hiperreactivos con valores patológicos de glucemia con respecto a los normorreactivos.(37)
En resumen, la presente investigación ha permitido demostrar que los individuos con niveles de glucosa en sangre elevados, tienen cambios antropométricos y hemodinámicos diferentes a los individuos con glucosa normal. Se evidenció una correlación positiva entre la concentración de glucosa y las variables de estudio, lo que explica los desbalances en las variables de estudio en pacientes con glucemia riesgo y patológica.
Predominó, por tanto, el sexo femenino y el color de la piel blanca, mientras que el porcentaje de los pacientes mayores de 35 años fue superior. La cintura abdominal alterada, el sobrepeso y la obesidad, mostraron una correlación positiva con los estados de glucemia de riesgo y patológica. La presión arterial sistólica, diastólica y media, así como el índice de reactividad cardiovascular, mostraron una asociación directa y proporcional con el incremento de los niveles de glucosa en sangre.
Conflicto de intereses: los autores declaran la no existencia de conflictos de intereses relacionados con el estudio.
Contribución de los autores:
Idea conceptual: Mikhail Benet Rodríguez, Milagros Lisset León Regal.
Análisis estadístico: Milagros Lisset León Regal.
Revisión de la literatura: Jacqueline Zamora Galindo, Lázaro Hermes González Otero.
Escritura del artículo: Milagros Lisset León Regal, Jacqueline Zamora Galindo.
Revisión crítica: Cynthia Morales Pérez, Luis Alberto Mass Sosa.
Financiación: Universidad de Ciencias Médicas. Cienfuegos.
REFERENCIAS BIBLIOGRÁFICAS
- Inzucchi SE, Sherwin RS. Diabetes Mellitus tipo I. En: Goldman L, Schafer AI. Cecil y Goldman. Tratado de Medicina Interna. 24a. ed. Barcelona: Elsevier; 2013: p. 1479-93 [Buscar en Google Scholar]
- Ministerio de Salud Pública. Anuario Estadístico de Salud 2017 [Internet]. La Habana: Dirección Nacional de Estadísticas; 2018 [citado 5 Sep 2019]. Disponible en: http://www.sld.cu/sitios/dne/ [Buscar en Google Scholar]
- Mohammad J. Diabetes Mellitus tipo 2. En: Tintinalli JE, Stapczynski JS, Cline DM, Ma OJ, Cydulka RK, Meckler GD. Tintinalli Medicina de Urgencia. 7a. ed. México: McGraw-Hill; 2013: p. 1419-32 [Buscar en Google Scholar]
- Vicente B, Vicente E, Altuna A, Costa M. Identificación de individuos con riesgo de desarrollar diabetes tipo 2. Finlay [revista en Internet]. 2015 [citado 29 Ago 2017];5(3):[aprox. 12p]. Disponible en: http://revfinlay.sld.cu/index.php/finlay/article/view/274 [Buscar en Google Scholar]
- Cedeño R, Castellanos M, Benet M, Mass L, Mora C, Parada JC. Indicadores antropométricos para determinar la obesidad, y sus relaciones con el riesgo cardiometabólico. Finlay [revista en Internet]. 2015 [citado 1 Feb 2017];5(1):[aprox. 11p]. Disponible en: http://revfinlay.sld.cu/index.php/finlay/article/view/247 [Buscar en Google Scholar]
- Vicente B, Vicente E, Costa M. Estimación del riesgo cardiovascular en pacientes con diabetes tipo 2. Finlay [revista en Internet]. 2015 [citado 9 Sep 2016];5(3):[aprox. 11p]. Disponible en: http://revfinlay.sld.cu/index.php/finlay/article/view/276 [Buscar en Google Scholar]
- Eckel RH. Síndrome Metabólico. En: Longo DL, Fauci AS, Kasper LD, Hauser SL, Jameson JL, Loscalzo J. Harrison. Principios de Medicina Interna. 18a. ed. México, DF: McGraw-Hill; 2012: p. 1509-13 [Buscar en Google Scholar]
- Silva LC, Benet M, Morejón AF, Ordúñez PO. An Efficient Sampling Approach to Surveillance of Non-Communicable Disease Risk Factors in Cienfuegos, Cuba. MEDICC Review [revista en Internet]. 2012 [citado 23 Ene 2014];14(4):[aprox. 10p]. Disponible en: http://www.medicc.org/mediccreview/index.php?issue=22&id=277&a=va [Buscar en Google Scholar]
- National Cholesterol Education Program; Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). Circulation. 2002;106(25):3143-421 [Buscar en Google Scholar]
- Víctor RG. Hipertensión Arterial. En: Goldman L, Schafer AI. Cecil y Goldman. Tratado de Medicina Interna. 24a. ed. Barcelona: Elsevier; 2013: p. 375-91 [Buscar en Google Scholar]
- Benet M, Morejón AF. Hiperreactividad cardiovascular: un marcador de riesgo poco conocido en la predicción de la hipertensión arterial [Internet]. Cienfuegos: Universidad de Ciencias Médicas; 2013 [citado 12 Ene 2018]. Disponible en: http://files.sld.cu/boletincnscs/files/2013/02/6-hiperreactividad-cardiovascular.pdf [Buscar en Google Scholar]
- Kasper D, Fauci A, Hauser S, Longo D, Jameson JL, Loscalzo J. Harrison. Principios de Medicina Interna [Internet]. México, DF: McGraw-Hill; 2016 [citado 11 Nov 2017]. Disponible en: http://www.accessmedicina.com/ [Buscar en Google Scholar]
- Vicente B, Bonilla JL, Vicente E, Costa M, Zerquera G. Percepción de riesgo de desarrollar diabetes mellitus en personas no diabéticas. Finlay [revista en Internet]. 2016 [citado 2 Abr 2018];6(2):[aprox. 11p]. Disponible en: http://revfinlay.sld.cu/index.php/finlay/article/view/416 [Buscar en Google Scholar]
- Altamirano LC, Vásquez MA, Cordero G, Álvarez R, Añez RJ, Rojas J, et al. Prevalencia de la diabetes mellitus tipo 2 y sus factores de riesgo en individuos adultos de la ciudad de Cuenca- Ecuador. Avances en Biomedicina [revista en Internet]. 2017 [citado 2 Feb 2018];6(1):[aprox. 18p]. Disponible en: http://erevistas.saber.ula.ve/index.php/biomedicina/article/view/8316 [Buscar en Google Scholar]
- Bustillo EE, Bustillo EE, Pérez Y, Pérez R, Brito A, González A, García J. Prevalencia de la diabetes mellitus y de la glucemia alterada en ayunas en un área de la ciudad de Sancti Spíritus. Rev Cubana Endocrinol [revista en Internet]. 2013 [citado 12 Mar 2018];24(2):[aprox. 13p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532013000200002 [Buscar en Google Scholar]
- Andrade JA, Rogés RE, Pérez LM, García RA, García FN. Ejercicio físico y diabetes mellitus tipo 2. Corsalud [revista en Internet]. 2014 [citado 12 Ene 2018];6(3):[aprox. 10p]. Disponible en: http://www.revcorsalud.sld.cu/index.php/cors/article/view/158 [Buscar en Google Scholar]
- Zerquera G, Vicente B, Rivas E, Costa M. Caracterización de los pacientes diabéticos tipo 2 ingresados en el Centro de Atención al Diabético de Cienfuegos. Finlay [revista en Internet]. 2016 [citado 4 Abr 2018];6(4):[aprox. 8p]. Disponible en: http://revfinlay.sld.cu/index.php/finlay/article/view/420 [Buscar en Google Scholar]
- Girón JA, Fernández A, Trujillo Y, Ramos N, Silva O. Caracterización clínico-epidemiológica de la prediabetes. MEDISAN [revista en Internet]. 2013 [citado 12 Ene 2018];17(8):[aprox. 12p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1029-30192013000800002 [Buscar en Google Scholar]
- Valdés E, Verdecia R, Rivera M, Valdés E. Control de la hipertensión arterial en personas con diabetes tipo 2. Rev Cubana Endocrinol [revista en Internet]. 2014 [citado 12 Ene 2018];25(2):[aprox. 20p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532014000200005 [Buscar en Google Scholar]
- Conesa AI, Yanes M, Zayas GM, González K, Domínguez E. Estado nutricional y factores de riesgo vascular en pacientes ingresados en el Centro de Atención al Diabético de La Habana. Rev Cubana Endocrinol [revista en Internet]. 2017 [citado 16 Ene 2018];28(2):[aprox. 12p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532017000200005 [Buscar en Google Scholar]
- García D, Castellanos MF, Cedeño R, Benet M, Ramírez I. Tejido adiposo como glándula endocrina. Implicaciones fisiopatológicas. Finlay [revista en Internet]. 2011 [citado 7 Oct 2015];1(2):[aprox. 20p]. Disponible en: http://revfinlay.sld.cu/index.php/finlay/article/view/39 [Buscar en Google Scholar]
- Coniglio RI. Relación entre la obesidad central y los componentes del síndrome metabólico. Acta bioquím clín latinoam [revista en Internet]. 2014 [citado 14 Ene 2018];48(2):[aprox. 16p]. Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S0325-29572014000200004 [Buscar en Google Scholar]
- Martínez M, Barceló M, Gómez R, Ramírez D. Circunferencia de la cintura, tamaño de la grasa visceral y trastornos metabólicos en la obesidad mórbida. Rev Cubana Aliment Nutric [revista en Internet]. 2015 [citado 14 Ene 2018];25(1):[aprox. 14p]. Disponible en: http://www.revalnutricion.sld.cu/index.php/rcan/article/view/84 [Buscar en Google Scholar]
- Torrez N, Silva M, Monzón F, Romero L, Claros S, Manguia M. Relación de la circunferencia abdominal con el grado de obesidad y diabetes mellitus tipo 2, en pobladores de la localidad de coroico, gestión 2014. Rev Inv Inf Salud [revista en Internet]. 2016 [citado 14 Ene 2018];11(27):[aprox. 14p]. Disponible en: http://www.revistasbolivianas.org.bo/scielo.php?pid=S2075-61942016000200009&script=sci_abstract [Buscar en Google Scholar]
- Moreno GM. Definición y clasificación de la obesidad. Rev Med Clin Condes [revista en Internet]. 2012 [citado 14 Ene 2018];23(2):[aprox. 8p]. Disponible en: https://www.google.com.cu/url?sa=t&rct=j&q=&esrc=s&source=web&cd=1&cad=rja&uact=8&ved=0ahUKEwjRt-u_oNHbAhWEt1kKHelyCqAQFggmMAA&url=http://www.elsevier.es/es-revista-revista-medica-clinica-las-condes-202-pdf-S0716864012702882-S300&usg=AOvVaw1xtaTFj7Wty4g3E6HBuKN [Buscar en Google Scholar]
- Sánchez A, Muhn MA, Lovera M, Ceballos B, Bonneau G, Pedrozo W, et al. Índices antropométricos predicen riesgo cardiometabólico. Estudio de cohorte prospectivo en una población de empleados de hospitales públicos. Rev argent endocrinol metab [revista en Internet]. 2014 [citado 14 Ene 2018];51(4):[aprox. 14p]. Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S1851-30342014000400003 [Buscar en Google Scholar]
- Rodríguez D, Vega J, Viamontes M, Arocha Y, Suárez T, Cabrera Y. Detección precoz de pacientes con riesgo de diabetes mellitus en la atención secundaria de salud. Rev Cub Med Mil [revista en Internet]. 2017 [citado 14 Ene 2018];46(1):[aprox. 14p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572017000100007 [Buscar en Google Scholar]
- Fernández R, Arranz MC, Ortega JA, Hernández J. Resistencia a la insulina y cambios metabólicos en adultos obesos. Rev Cubana Endocrinol [revista en Internet]. 2011 [citado 14 Ene 2018];22(2):[aprox. 14p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532011000200003 [Buscar en Google Scholar]
- González R, Acosta FA. Utilidad de una escala de riesgo para identificar pacientes con disglucemia. Rev Cub Med Mil [revista en Internet]. 2017 [citado 14 Ene 2018];46(2):[aprox. 14p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572017000200005 [Buscar en Google Scholar]
- Mirabal D, Vega J. Detección precoz de pacientes con riesgo de diabetes mellitus en la atención primaria de salud. Rev Med Electrón [revista en Internet]. 2015 [citado 14 Ene 2018];37(5):[aprox. 14p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1684-18242015000500006 [Buscar en Google Scholar]
- Díaz O, Hernández J, Domínguez E, Martínez I, Bosch Y, Del Busto A, et al. Valor de corte de la circunferencia de la cintura como predictor de disglucemia. Rev Cubana Endocrinol [revista en Internet]. 2017 [citado 14 Ene 2018];28(1):[aprox. 14p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532017000100002 [Buscar en Google Scholar]
- Górriz JL, Marín R, De Álvaro F, Martínez A, Navarro JF. Tratamiento de la hipertensión arterial en la diabetes mellitus tipo 2. Rev nefro Plus [revista en Internet]. 2008 [citado 9 Ene 2018];1(1):[aprox. 16p]. Disponible en: http://appswl.elsevier.es/publicaciones/item/pdf/pdfbox?idApp=UINPBA000064&pii=X188897000800010X&origen=nefro&web=nefro&urlApp=http://www.revistanefrologia.com/&estadoItem=S300&idiomaItem=es [Buscar en Google Scholar]
- González R, O'Relly D, Guirola J, Pérez L, Acosta FA, Navarro OL. Disglucemia y aterosclerosis en población laboralmente activa. Rev Cub Med Mil [revista en Internet]. 2016 [citado 18 Nov 2017];45(3):[aprox. 14p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572016000300003 [Buscar en Google Scholar]
- León M, Benet M, Brito Y, González L, de Armas J, Miranda L. La hiperreactividad cardiovascular y su asociación con factores de riesgo cardiovasculares. Finlay [revista en Internet]. 2015 [citado 24 Jul 2017];5(4):[aprox. 13p]. Disponible en: http://revfinlay.sld.cu/index.php/finlay/article/view/377 [Buscar en Google Scholar]
- León ML, Álvarez R, Benet M, Morales CO, Yanes R, de Armas J. Reactividad cardiovascular: su asociación con la actividad física, y algunas variables hemodinámicas y antropométricas. Finlay [revista en Internet]. 2016 [citado 24 Jul 2017];6(3):[aprox. 13p]. Disponible en: http://revfinlay.sld.cu/index.php/finlay/article/view/432 [Buscar en Google Scholar]
- Benet M, Cabrera RM, Coll Y, Curbelo Y, León ML, Diez E, Morejón AF. La hiperreactividad cardiovascular: un nuevo factor asociado al síndrome metabólico. Finlay [revista en Internet]. 2011 [citado 7 Oct 2016];1(1):[aprox. 8p]. Disponible en: http://www.revfinlay.sld.cu/index.php/finlay/article/view/25 [Buscar en Google Scholar]
- León ML, Benet M, Morales CO, Álvarez R, Brito Y, de Armas JO. Reactividad cardiovascular y su asociación con el riesgo de morbilidad cardiovascular. Finlay [revista en Internet]. 2016 [citado 20 May 2017];6(2):[aprox. 20p]. Disponible en: http://www.revfinlay.sld.cu/index.php/finlay/article/view/421 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129