Presentaciones de casos
Diabetes mellitus tipo 2 en adolescente de 15 años: reporte de un caso y revisión de la literatura
Type 2 Diabetes Mellitus in a 15 Years Old Adolescent: Case Report and Literature Review
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2024-03-25 16:51:13
Aprobado: 2024-03-30 22:10:28
Correspondencia: Blanca Cristina Estrella López. Universidad Regional Autónoma de Los Andes. Santo Domingo. Ecuador. melanyrc97@uniandes.edu.ec
RESUMEN
Palabras clave: adolescentes; diabetes mellitus; factores de riesgo; reporte de casos
ABSTRACT
Key words: adolescents; diabetes mellitus; risk factors; case report
INTRODUCCIÓN
La diabetes mellitus ha afectado la vida humana durante miles de años. En manuscritos que datan de 1550 a.n.e. los egipcios describieron una entidad que se sospechaba era diabetes. Se menciona que los antiguos médicos estaban familiarizados ya con el método de prueba que usaba hormigas si se sospechaba que una persona padecía la llamada enfermedad de "orina dulce". Documentos históricos mostraron que griegos, persas, chinos, japoneses e indios conocían esta afección, pero nadie pudo determinar la causa. Por tanto, un diagnóstico de diabetes probablemente se asoció con una sentencia de muerte. La Asociación Estadounidense de Diabetes (ADA) (por sus siglas en inglés) informó que, en 1910, los profesionales de la salud dieron los primeros pasos para encontrar las causas y el tratamiento de la diabetes.(1)
Dentro de los trastornos metabólicos crónicos, la diabetes mellitus tipo 2 (DM2) es la de mayor prevalencia, con un predominio en personas mayores de 45 años. Su frecuencia ha aumentado significativamente en el grupo de edad pediátrica. La DM 2 ahora representa del 8 al 45 % de todos los casos nuevos de diabetes notificados entre niños y adolescentes. Algunos estudios demostraron que la incidencia de DM2 era más alta entre los indígenas americanos de 15 a 19 años (49,4 casos por 100 000); la segunda y tercera incidencia más alta pertenecieron a la raza negra, asiáticos e isleños del Pacífico, de 15 a 19 años, con 22,7 y 19,4 casos por 100.000 personas respectivamente. La evidencia reportada indica una prevalencia aproximada de 46 casos por cada 100 000 jóvenes de entre 10-19 años según el estudio SEARCH, un estudio multicéntrico que indicó un aumento del 31 % en la prevalencia en un periodo de 9 años.(2,3)
El aumento tanto en la incidencia como en la prevalencia tiene una estrecha relación con el aumento de la obesidad en países desarrollados como E.E.U.U y China, siendo este el factor de riesgo aislado con mayor asociación al desarrollo de DM2. Adicionalmente, un 80 % de los pacientes con diabetes de inicio temprano se encuentran en un estado de obesidad central. Esto se asocia a aumento de ácidos grasos libres circulantes e inflamación crónica lo cual contribuye en gran medida al desarrollo de resistencia periférica a nivel tisular. Ocurre por medio del aumento documentado de especies reactivas de oxígeno lo cual conduce a una eventual disfunción mitocondrial, cambios morfológicos de las membranas y finalmente alteración del proceso de transporte de electrones el cual es fundamental para el apropiado metabolismo de la glucosa.(4)
Su etiología se basa en resistencia tisular a la insulina asociada a disfunción de células beta en el páncreas. Los principales determinantes son factores maternos adversos durante el embarazo como desnutrición y diabetes gestacional. De manera similar, los factores nutricionales durante los primeros 5 años de vida son de crucial importancia; la obesidad y el sedentarismo influyen de manera negativa en la evolución de la enfermedad, puesto que el deterioro por complicaciones, puede ser más agresivo en este grupo etáreo. También se destacan como factores de riesgo la predisposición genética y/o antecedentes familiares, además de niños nacidos pequeños para una edad gestacional< 2500 gramos, macrosomía del recién nacido de madre diabética > 4000 gramos, adrenarquia prematura en niñas. La mayoría de las veces, la enfermedad se diagnostica alrededor de los 13 o 14 años, con un inicio más temprano en las niñas, lo que sugiere que la resistencia fisiológica a la insulina durante la pubertad puede desempeñar un papel importante.(5)
Este reporte de caso tiene como objetivo describir las características clínicas y de laboratorio de una paciente adolescente con diagnóstico de diabetes mellitus tipo 2 porque el diagnóstico precoz y el tratamiento intensivo es fundamental en el manejo de esta patología en este grupo etáreo.
PRESENTACIÓN DEL CASO
Se presenta el caso de una paciente de sexo femenino, de 15 años, proveniente de una zona rural, de bajos recursos económicos, atendida en el seguro campesino, soltera, con antecedentes de salud aparente. Su abuela paterna presentaba hipertensión arterial y diabetes mellitus tipo 2.
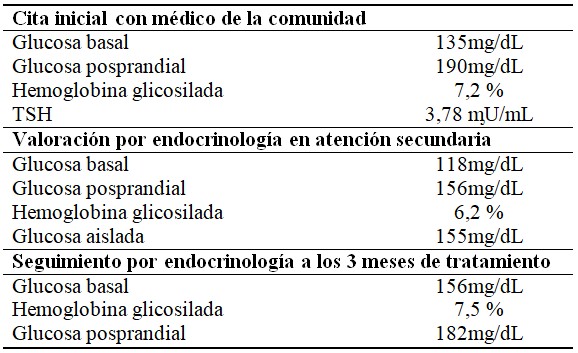
La paciente acudió con su madre a quien le preocupaba el aumento de peso progresivo, períodos menstruaciones irregulares, negaba ningún tipo de actividad sexual. Su progenitora refirió que a los 13 años le diagnosticaron prediabetes por una glucosa al azar de 135mg/dL. A partir de la fecha no se había realizado controles, sin embargo, subió de peso de forma exagerada, se alimentaba con ansiedad y con una ingesta de difícil control. Su alimentación era a base de carbohidratos, además de ser sedentaria y negarse a realizar ejercicio físico.
La paciente fue atendida por el médico de la comunidad con diagnóstico de prediabetes vs diabetes tipo 1 y obesidad, para luego ser remitida al Servicio de Endocrinología en atención secundaria para manejo de la insulina.
Al examen físico se constó:
Peso: 72 kg.
Talla: 1,52 cm.
Obesidad centrípeta.
Tiroides: aumentada de tamaño.
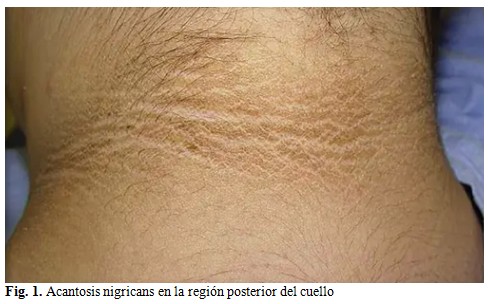
Piel: acantosis nigricans en pliegues. (Fig. 1).
Resultados de los exámenes de laboratorio:
En la valoración por endocrinología se evidenció índice de masa corporal (IMC): 31,3 elevado. Adicionalmente se prescribió dieta baja en calorías, valoración nutricional, ejercicio físico, tratamiento farmacológico con metformina (tableta de 500 mg) 2 veces al día.
En esta paciente se realizó el diagnóstico de DM2 por tener IMC por encima de 85 percentil para la edad y sexo; historia familiar de DM2 en familiar de segundo grado; signo de resistencia a la insulina (acantosis nigricans), frecuencia de dos años y el resultado elevado de glicemia en ayunas.
El seguimiento se le realizó como diabetes tipo 2 en adolescente. Al reevaluar a la paciente no hubo mayor variación en relación al peso ni cambio de hábitos alimentación y ejercicio físico. El tratamiento farmacológico lo llevaba de forma irregular.
DISCUSIÓN
Múltiples investigaciones sugieren una asociación entre la DM 2 de inicio temprano y la exposición intrauterina a diabetes gestacional, esto representa un riesgo de 2,8 veces más probabilidades en comparación con aquellos no expuestos. Esto no guarda relación ninguna con la paciente que se presenta puesto que no contó con este antecedente. De manera adicional, los niños nacidos de madres en estado de obesidad durante el embarazo tuvieron un riesgo aumentado de 5,7 veces con reportes de desarrollo de la patología hasta un 50 %. Esto evidencia la necesidad de un control estricto durante el embarazo que de lugar a la creación de estrategias de prevención primaria, más aún, en aquellos pacientes nacidos con peso bajo y que más tarde tuvieron una ganancia de peso desproporcionada durante el primer año de vida lo que hace que presenten un mayor riesgo.(6)
Según la literatura revisada en relación a las complicaciones, lo datos en cuanto a mortalidad son limitados pero el efecto sobre la morbilidad muestra un panorama más amplio. En primer lugar, el daño microvascular muestra una mayor incidencia en aquellos con DM2 de inicio temprano en comparación con diabetes tipo 1. También la presencia de microalbuminuria, con un progreso más rápido hacia macroalbuminuria. Conviene resaltar que la nefropatía diabética definida por una albuminuria mayor a 30 microgramos o menor a 60 ml. por minuto es más común en aquellos con inicio temprano de DM2. En contraste la incidencia de retinopatía fue similar en los dos grupos de estudio.(7)
El diagnóstico de diabetes mellitus tipo 2 se basa en la diferenciación de marcadores de resistencia de insulina como acantosis nigricans, pruebas de laboratorio (concentración de péptido-C y ausencia de anticuerpos) además, de hiperglucemia persistente. En cuanto a los valores, se considera como criterio una hemoglobina glicosilada mayor a 6,5 %, glucosa en ayunas mayor a 126 mg/dL, glucosa aleatoria mayor a 200 mg/dL o glucosa a las 2 horas de la prueba de tolerancia mayor a 200 mg/dL. Así se evidencia en el caso en cuestión donde se manejaron valores de hemoglobina glicosilada de 7,2 % y 7,5 %; glucosa en 135 y 136 mg/dL.(8)
La aproximación terapéutica en estos pacientes se basa en medidas focalizadas a la reducción de las complicaciones. Consisten en régimen de pérdida de peso, aumento de actividad física, normalización de glicemia mediante la aplicación de medidas dietéticas en combinación con intervenciones farmacológicas enfocadas a aumentar la secreción de insulina y disminuir su resistencia. Específicamente entre las alternativas se encuentra la metformina, siendo este el medicamento aprobado desde el 2000 por la Administración de Alimentos y Medicamentos (FDA) (por sus siglas en inglés) para el su uso en pacientes con DM2 de inicio temprano. La terapia de los adolescentes con DM2 debe tener como objetivo lograr niveles de glucosa en ayunas por debajo de 126 mg/dL y un nivel de HbA1c por debajo del 6,5 % en 3-4 meses. Tal es el caso de la paciente que se presenta tratada con dicho fármaco en específico 2 tabletas al día.(9)
Por otro lado, la atención psicosocial integral apropiada del paciente debe comenzar tan pronto como se diagnostica la enfermedad y debe extenderse también a toda la familia. Además, los pocos estudios que incluyeron las determinantes sociales de la salud fueron descriptivos e informaron que muchos jóvenes con DM2 tienen una mayor cantidad de factores estresantes y provienen de familias con un nivel socioeconómico bajo.(10)
De acuerdo con el enfoque holístico de salud, investigadores en Canadá, con la ayuda de agencias nacionales, desarrollaron y publicaron las primeras pautas de movimiento integradas de 24 horas. Estuvieron basadas en evidencia destinadas a optimizar los beneficios para la salud de niños y adolescentes de 5 a 17 años. Estas incluyen recomendaciones para la actividad física entre moderada y vigorosa, actividad física ligera, comportamientos sedentarios y trastornos del sueño.(11)
La prevención primaria de la DM2 debe estar dirigida a revertir las tendencias de alimentación y entretenimiento en los hogares, las escuelas y las comunidades que han resultado en un exceso de ingesta calórica y una marcada disminución en el gasto energético de niños y adultos. Se debe cumplir con las recomendaciones de la Organización Mundial de la Salud (OMS) sobre la lactancia materna exclusiva hasta los 6 meses y continuar con la lactancia materna hasta los 2 años de vida al mismo tiempo que la alimentación complementaria. En contraste, la asociación entre el sueño y los biomarcadores de DM2 en niños a menudo está mediada por un exceso de adiposidad, pero otras covariables, que no siempre se tienen en cuenta, también son especialmente importantes para considerar en esta población, por ejemplo: maduración biológica, nivel de actividad física, tiempo de pantalla, hábitos dietéticos, no controlar estas variables es sin dudas una limitación importante.(12)
La DM2 se muestra como una variante agresiva con rápido deterioro metabólico y de gran impacto en la población con una creciente prevalencia en la adolescencia. El inicio temprano de la enfermedad conduce a un inicio prematuro de las complicaciones tales como: neuropatía progresiva, retinopatía, nefropatía y enfermedad aterosclerótica. Resulta de vital importancia informar a la comunidad médica sobre el desarrollo de la enfermedad, teniendo en cuenta su implicación en la Salud Pública a nivel mundial puesto que sus complicaciones se traducen en un impacto negativo sobre la sociedad y las futuras generaciones. Por tanto, el diagnóstico precoz y el tratamiento intensivo es fundamental en el manejo de esta patología en dicho grupo etáreo.
Conflicto de intereses:
Los autores declaran la no existencia de conflictos de intereses relacionados con el estudio.
Los roles de autoría:
1. Conceptualización: Blanca Cristina Estrella López.
2. Curación de datos: Blanca Cristina Estrella López.
3. Análisis formal: Blanca Cristina Estrella López, Roberto Javier Aguilar Berrezueta.
4. Adquisición de fondos: Esta investigación no contó con adquisición de fondos.
5. Investigación: Blanca Cristina Estrella López, Roberto Javier Aguilar Berrezueta, Silvio Amable Machuca Vivar.
6. Metodología: Blanca Cristina Estrella López, Roberto Javier Aguilar Berrezueta, Silvio Amable Machuca Vivar.
7. Administración del proyecto: Blanca Cristina Estrella López.
8. Recursos: Silvio Amable Machuca Vivar.
9. Software: Silvio Amable Machuca Vivar.
10. Supervisión: Blanca Cristina Estrella López.
11. Validación: Blanca Cristina Estrella López.
12. Visualización: Silvio Amable Machuca Vivar.
13. Redacción del borrador original: Blanca Cristina Estrella López, Roberto Javier Aguilar Berrezueta.
14. Redacción – revisión y edición: Blanca Cristina Estrella López, Roberto Javier Aguilar Berrezueta, Silvio Amable Machuca Vivar.
REFERENCIAS BIBLIOGRÁFICAS
- Goyal R, Singhal M, Jialal I. Type 2 Diabetes. United States: StatPearls Publishing; 2024 [Buscar en Google Scholar]
- Ismail L, Materwala H, Kaabi JA. Association of risk factors with type 2 diabetes: A systematic review. Comput Struct Biotechnol J. 2021;19(10):1759-85 [Buscar en Google Scholar]
- Lascar N, Brown J, Pattison H, Barnett AH, Bailey CJ, Bellary S. Type 2 diabetes in adolescents and young adults. Lancet Diabetes Endocrinol. 2018;6(1):69-80 [Buscar en Google Scholar]
- Zheng Y, Ley SH, Hu FB. Global aetiology and epidemiology of type 2 diabetes mellitus and its complications. Nat Rev Endocrinol. 2018;14(2):88-98 [Buscar en Google Scholar]
- Magliano DJ, Sacre JW, Harding JL, Gregg EW, Zimmet PZ, Shaw JE. Young-onset type 2 diabetes mellitus-implications for morbidity and mortality. Nat Rev Endocrinol. 2020;16(6):321-31 [Buscar en Google Scholar]
- Poblete C, Russell J, Parra P, Soto M, Villegas B, Cofré C, et al. Exercise and oxidative stress in type 2 diabetes mellitus. Rev Med Chile [Internet]. 2018 [citado 23 Mar 2024];146(3):[aprox. 10p]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/29999107/ [Buscar en Google Scholar]
- Yang YS, Han K, Sohn TS, Kim NH. Young-onset type 2 diabetes in South Korea: a review of the current status and unmet need. Korean J Intern Med. 2021;36(5):1049-58 [Buscar en Google Scholar]
- Chatterjee S, Khunti K, Davies MJ. Type 2 diabetes. Lancet. 2017;389(10085):2239-51 [Buscar en Google Scholar]
- Dutil C, Chaput JP. Inadequate sleep as a contributor to type 2 diabetes in children and adolescents. Nutr Diabetes. 2017;7(5):266 [Buscar en Google Scholar]
- Butler AM. Social Determinants of Health and Racial/Ethnic Disparities in Type 2 Diabetes in Youth. Curr Diab Rep. 2017;17(8):60 [Buscar en Google Scholar]
- Grulich J, Klose D. Understanding childhood diabetes mellitus: new pathophysiological aspects. J Inherit Metab Dis. 2018;41(1):19-27 [Buscar en Google Scholar]
- Miravet S, Pérez MP, Alonso M, Escobar FJ, González B, Piera A. Manejo de la diabetes mellitus tipo 2 en adolescentes y adultos jóvenes en atención primaria. Semergen [Internet]. 2020 [citado 23 Mar 2024];46(6):[aprox. 10p]. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=7571115 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129