Artículos originales
Insulinoterapia en las urgencias hiperglucémicas diabéticas
Insulin Therapy in Diabetic Hyperglycemic Emergencies
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2014-02-19 12:59:11
Aprobado: 2014-09-01 13:56:40
Correspondencia: Diana Machado Ramírez. Hospital General Docente Enrique Cabrera. La Habana. dianamara@infomed.sld.cu
RESUMEN
Objetivo: identificar el tipo de complicación metabólica (cetoacidosis diabética o estado hiperglucémico hiperosmolar no cetósico) para analizar la evolución de los pacientes atendiendo a los valores plasmáticos del pH, así como la modalidad de administración de la insulina.
Métodos: se realizó un estudio observacional, descriptivo y transversal, en 52 pacientes ingresados en la Unidad de Terapia Intensiva del Hospital Enrique Cabrera entre los años 2000 al 2007. Se analizaron las variables: tipo de diabetes mellitus, tipo de complicación aguda, modalidad de administración de insulina, gasometría, y evolución.
Resultados: la cetoacidosis diabética apareció en el 57,5 % de los diabéticos tipo 1, y en el 42,5 % de los diabéticos tipo 2. Ninguna de las personas con diabetes tipo 1 presentó estado hiperglucémico hiperosmolar no cetósico, y se observó en el 23,0 % de los diabéticos tipo 2. Predominó como modalidad de la administración de la insulina, la microdosis, tanto para los casos con cetoacidosis, como para los afectados de estado hiperglucémico. La mortalidad fue mayor en el estado hiperglucémico (67 %) y con la modalidad de la microdosis para aplicar la insulinoterapia.
Conclusiones: la cetoacidosis diabética fue la complicación que predominó. La mortalidad por la cetoacidosis diabética y el estado hiperglucémico hiperosmolar no cetósico fue elevado, y la modalidad de administración de la insulina fue inadecuada en algunos pacientes.
Palabras clave: diabetes mellitus tipo I; insulina; hiperglucemia; cetoacidosis diabética; coma hiperglucémico hiperosmolar no cetósico
ABSTRACT
Objective: to identify the type of metabolic complications (diabetic ketoacidosis and hyperglycemic hyperosmolar nonketotic state) in order to analyze the patients’ outcome considering the plasma pH levels, as well as the mode of insulin administration.
Method: a cross-sectional descriptive study was conducted in 52 patients admitted to the intensive care unit of the Enrique Cabrera Hospital from 2000 to 2007. The variables analyzed included: type of diabetes mellitus, type of acute complication, mode of insulin administration, blood gas analysis and outcome.
Results: diabetic ketoacidosis occurred in 57.5 % of the type 1 diabetic patients and in the 42.5 % of the type 2 diabetics. None of the type 1 diabetics developed hyperglycemic hyperosmolar nonketotic state and this complication was observed in 23.0 % of the patients with diabetes type 2. Microdosing was the mode of insulin administration that predominated in both ketoacidosis and hyperglycemic state cases. Mortality was higher in the hyperglycemic state (67 %) and using microdoses in the insulin therapy.
Conclusions: diabetic ketoacidosis was the major complication. Mortality from diabetic ketoacidosis and hyperglycemic hyperosmolar nonketotic state was high and the mode of insulin administration was inadequate in some patients.
Key words: diabetes mellitus type I; insulin; hyperglycemia; diabetic ketoacidosis; perglycemic hyperosmolar nonketotic coma
INTRODUCCIÓN
La cetoacidosis diabética (CAD) y el estado hiperglucémico hiperosmolar no cetósico (EHHNC) son dos de las más graves emergencias metabólicas que pueden ocurrir, tanto en personas con diabetes mellitus tipo 1, como en aquellas con diabetes tipo 2. Ambas son situaciones muy graves, que se caracterizan por un estado subyacente de pérdida neta de la actividad de la insulina circulante, habitualmente acompañadas de un aumento de actividad de las hormonas contrarreguladoras.1
Según los criterios actuales de la American Diabetes Association (ADA) (por sus siglas en inglés) la CAD se divide en tres grados: leve, moderada y severa.2
Varios autores aconsejan que el tratamiento de elección en la CAD y en el EHHNC sea la insulina endovenosa por infusión continua.2-4-10 Además de que se debe considerar:
- Bolo de insulina cristalina de 0,15 U/Kg de peso, no siempre es necesario y se debe evitar, si el potasio sérico es < 3,3 mEq /l.
- Insulina cristalina 0,1U/kg/h inyecciones intramusculares (IM). 7-10 U/hora (de no contar con infusión).
- Disminuir la velocidad de infusión de insulina a 0,05-0,1 U/kg de peso/hora si los valores de glucemia se encuentran entre 250-300mg/dl, y en ese momento se debe agregar dextrosa al 5 % o al 10 %.
- La disminución de la glucemia es de 50-70 mg/dl/hora. Si en la primera hora no disminuye a 50 mg/dl, se debe reevaluar la hidratación, y si esta es adecuada se incrementará al doble la infusión de insulina.
- No retirar la infusión de insulina hasta que la acidosis esté resuelta.
- No retirar la infusión de insulina en los EHHNC, hasta que el estado mental mejore y se haya corregido la hiperosmolaridad.
- Iniciar insulina cristalina subcutánea horaria con 5 unidades y se debe repetir la dosis cada 4 horas. Así mismo, la infusión de insulina debe permanecer dentro de 1-2 horas de aplicada la dosis y luego retirarla previo control de la glucemia.
En la provincia La Habana, la diabetes mellitus (DM) está entre las diez primeras causas de muerte, ocupa el octavo lugar entre el año 2008 y el primer semestre del año 2009, con una tasa anual de 29,06 y se distingue una tendencia a su aumento. En el año 2008 fue de 24,5 y predominó siempre en el sexo femenino según los registros de mortalidad del departamento de Estadística Provincial. Actualmente a nivel mundial la DM se considera como una futura pandemia, y se espera que para el año 2025 existan unos 360 millones de personas afectadas, por estas razones se deben tomar medidas urgentes para su prevención y tratamiento. Todo lo anterior nos estimula a realizar este trabajo que tiene como objetivo: identificar el tipo de complicación metabólica (cetoacidosis diabética o estado hiperglucémico hiperosmolar no cetósico) para analizar la evolución de los pacientes atendiendo a los valores plasmáticos del pH, así como la modalidad de administración de la insulina.
MÉTODOS
Se realizó un estudio observacional, descriptivo, de corte transversal, con el objetivo de describir la modalidad de administración de la insulina en las urgencias metabólicas hiperglucémicas (CAD o EHHNC). Se estudiaron 52 personas ingresadas por urgencias metabólicas hiperglucémicas (CAD o EHHNC), en la Unidad de Terapia Intensiva (UTI) del Hospital Docente Enrique Cabrera, en el periodo comprendido entre los años 2000 al 2007. Los pacientes fueron divididos en dos grupos: 1) con cetoacidosis diabética (CAD), y 2) con estado hiperglucémico hiperosmolar no cetósico (EHHNC). Y además se subdividieron atendiendo al tipo de DM (1 y 2).
Se incluyeron en el estudio a los pacientes con diagnóstico confirmado en la historia clínica a su admisión en la UTI de cetoacidosis diabética (CAD) o con estado hiperglucémico hiperosmolar no cetósico (EHHNC). Se excluyeron a los pacientes con historias clínicas que no tuvieran la información necesaria para la realización de esta investigación, aunque la causa de su admisión en la UTI fuera una CAD o EHHNC.
Toda la información para este estudio se obtuvo de las historias clínicas (HC) de los pacientes, brindada por el Departamento de Estadística de nuestro hospital. Se revisaron en total 110 HC con diagnóstico de CAD o EHHNC, de las que fueron seleccionadas solo 52 por contener la información necesaria para cumplimentar nuestros objetivos. Se estudiaron las siguientes variables: tipo de DM, tipo de urgencia metabólica hiperglucémica (CAD o EHHNC), se precisó la modalidad del tratamiento insulínico (microdosis, infusión continua, microdosis + infusión continua o subcutánea). Se notificaron los valores de glucemia11,12 y el pH (gasometría)13 al momento de su admisión a la UTI.
Fueron utilizados los criterios de Kitabchi y col. en este estudio para el diagnóstico de la CAD y su severidad y los del EHHNC.6,14 Para el diagnóstico de DM se adoptaron los criterios propuestos por un Comité de Expertos de la ADA y un comité de expertos de la Organización Mundial de la Salud (OMS).15
Con la información registrada se conformó una base de datos automatizada, y se utilizó el programa estadístico SPSS versión 13,0 donde se realizó todo el procesamiento. Se aplicaron fundamentalmente técnicas de estadística descriptiva, se construyeron distribuciones de frecuencias absolutas y relativas. Como medidas de resumen se utilizaron los porcentajes para las variables cualitativas y los promedios para las cuantitativas. La información resumida se presentó en tablas para su mejor análisis e interpretación.
Esta investigación fue realizada con la autorización del consejo científico y el comité de ética de la investigación y con el conocimiento del jefe de servicio de la Unidad de Terapia Intensiva de nuestro hospital. Confiamos en la veracidad de los datos obtenidos de las historias clínicas. Se garantizó el cuidado y conservación de las fuentes de información. Por trabajar solamente con historia clínica y la autorización de las autoridades hospitalarias, no se violó ningún principio ético en este trabajo.
RESULTADOS
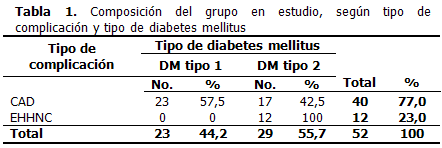
La CAD se presentó en el 57,5 % (23 pacientes) de los diabéticos tipo 1, y en el 42,5 % (17 pacientes) de los diabéticos tipo 2. Ninguna de las personas con DM tipo 1 presentó EHHNC, y sí se observó en el 23,0 % (12 pacientes) de los diabéticos tipo 2. (Tabla 1).
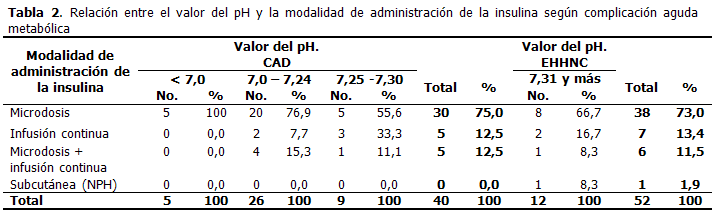
Todos los pacientes que tuvieron una CAD severa (5) usaron la modalidad de la microdosis para la administración de la insulinoterapia. Los pacientes con CAD moderada (26), el 76,9 % se le aplicó la microdosis para el tratamiento insulínico, con un solo 7,7 % de pacientes con la modalidad de la infusión continua. Al resto de este grupo se utilizó la modalidad de microdosis más infusión continua (15,3 %). En los pacientes con CAD ligera, también predominó el uso de la microdosis (55,6 %) en el tratamiento insulínico, siguiéndole la infusión continua con un 33,3 %. En los pacientes que desarrollaron EHHNC (12), predominó la modalidad de la microdosis para la resolución del cuadro agudo metabólico con 8 pacientes (66,7 %), siguiéndole la infusión continua con 2 pacientes (16,7 %). (Tabla 2).
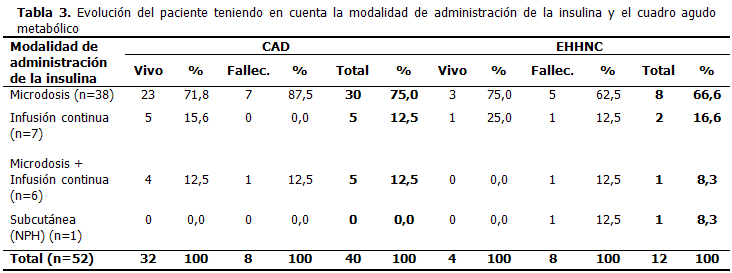
Tanto en la CAD como en el EHHNC, la modalidad de la administración de la insulina que predominó fue la microdosis en los pacientes fallecidos, con un 87,5 % para la CAD y un 62,5 % para el EHHNC. Hubo un paciente que falleció inmediatamente al llegar al cuerpo de guardia, que no fue posible la insulinoterapia, habiéndole administrado previamente la insulina de acción intermedia en su domicilio. (Tabla 3).
DISCUSIÓN
Nuestro estudio demostró, que la CAD es la complicación metabólica aguda más frecuente de la DM. Estos resultados coinciden con la mayoría de los trabajos publicados sobre el tema.16,17 Chiasson18 señala que la incidencia de CAD se estima entre 4,6 a 8 por cada 1000 personas por año entre el total de personas con DM. Esta complicación predominó en las personas con DM tipo 1. Un porcentaje no despreciable de diabéticos tipo 2 presentó CAD, siendo este el resultado esperado. Castro19 en el año 2005 advirtió, que en la actualidad, se observa una tendencia a disminuir la frecuencia de esta complicación. Este autor señala que influyen múltiples factores causales, destacando los socioculturales, entre otros. En nuestra serie las personas con DM tipo 1, presentaron CAD y ninguno EHHNC, resultados similares a los comunicados por Kitabchi.20
La administración de la insulina antes de iniciar la hidratación puede favorecer el desarrollo de choque hipovolémico y fenómenos tromboembólicos.21 Condiciones que no se observaron en este estudio.
En los casos de CAD leve y en el EHHNC se puede usar pautas de insulina por vía intramuscular o subcutánea,22 aunque el descenso de los niveles de la cetonemia y la glucemia es más rápido con la pauta intravenosa.
Kitbachi23 plantea que tanto en los adultos como en los niños con CAD, se debe utilizar siempre la vía endovenosa para el uso de la insulina, por ser más práctica su administración. La insulina intramuscular es una alternativa en los casos que no se disponga de bomba de infusión continua, o cuando se dificulta el acceso endovenoso, como puede suceder en niños pequeños.
Kitbachi24 y Padilla25 recomiendan la utilización de dosis bajas de insulina, a razón de 0,1 U/kg/hora, afirmando que estas dosis tienen la misma efectividad que las dosis altas, para disminuir los valores de glucemia y producir un aclaramiento efectivo de los cuerpos cetónicos circulantes. El uso de dosis bajas de insulina ha disminuido de forma significativa la morbilidad en estos casos, en particular: hipoglucemias, hipokaliemia y el edema cerebral.
La utilización de insulina es fundamental en el tratamiento de la CAD, y también es útil en el tratamiento del EHHNC, aunque en este último caso no siempre es necesario, si la hidratación es adecuada se puede lograr restaurar la perfusión tisular y la sensibilidad a la insulina1 Con una dosis de insulina regular en bolo IV de 0,15 U/Kg, seguida por una pauta de perfusión continua de 0,1 U/Kg/hora suele ser suficiente para reducir los valores de la glucemia entre 50 y 75 mg/dl/hora, inhibir la lipólisis, detener la cetogénesis y suprimir la gluconeogénesis.
En nuestro estudio, fue utilizado muy poco el método de la infusión continua de insulina, predominando la modalidad de la administración en forma de microdosis de insulina, tanto para los casos con CAD, como para los afectados de EHHNC. No se siguieron las recomendaciones que actualmente se aconsejan: en ausencia de hipokalemia, el tratamiento de elección para la CAD moderada y severa lo constituye la infusión de insulina cristalina. Aunque en las personas adultas con CAD, se recomienda la administración previa de un bolo de insulina cristalina EV de 0,15 U/Kgm, en los niños dicho bolo no se recomienda.26
La administración por vía intravenosa continua de la insulina regular debe ser la elección para el tratamiento de la CAD moderada y severa, criterio que es compartido por muchos autores.3
Estudios recientes que utilizan los análogos de insulina de acción rápida (Aspart y Lispro) por vía subcutánea, tienen efectos similares al uso de la insulina humana de acción rápida cristalina por vía endovenosa.27, 28
En nuestro estudio la mortalidad, ha sido muy elevada en comparación con otras series que estudiaron el EHHNC, encontrando resultados similares a los descritos en los años 70. Una posible explicación a estos resultados sería la administración inadecuada de la insulina.
Al parecer, no hay unanimidad de criterios entre los servicios de urgencia y la UTI en nuestro hospital, lo que podría explicar, en parte, las diferentes conductas terapéuticas utilizadas, estos resultados obligan a revisar los protocolos terapéuticos de actuación de estas entidades.
En el año 200929 se señala, que a pesar de los avances alcanzados en el manejo de estos pacientes, la mortalidad por emergencias diabéticas ha permanecido sin cambios significativos.
La ADA,2 y otros investigadores,20, 30 plantean que la tasa de mortalidad en los afectados por CAD es de menos del 5,0 % en centros experimentados, mientras que la tasa de mortalidad en los pacientes con EHHNC permanece elevada en aproximadamente un 15,0 % de los casos, y su pronóstico es peor en edades extremas de la vida y en aquellos que presentan coma e hipotensión. En el presente estudio los porcentajes son más elevados en ambas entidades.
La CAD es la forma predominante en los cuadros agudos hiperglucémicos que ingresan en la UTI de nuestro hospital, y es más frecuente en las personas con DM tipo 1. El EHHNC predomina en las personas con DM tipo 2. La mortalidad por la CAD y el EHHNC aún es muy elevada, lo que atribuimos a un manejo terapéutico inadecuado, en particular, con el uso de la insulina y el bicarbonato de sodio. La modalidad de administración de la insulina en los pacientes con CAD y EHHNC en este estudio no fue la más adecuada. Se impone la revisión, y la estandarización de los protocolos terapéuticos para la CAD y el EHHNC.
----------------------------------------------------------------
REFERENCIAS BIBLIOGRÁFICAS
- Wilson JF. Diabetic ketoacidosis. Ann Intern Med. 2010;152(1):1-16 [Buscar en Google Scholar]
- Kitabchi AE, Umpierrez GE, Murphy MB, Barrett EJ, Kreisberg RA, Malone JI, et al. Hyperglycemic crises in patients with diabetes mellitus. Diabetes Care. 2003;26 Suppl 1:S109-S17 [Buscar en Google Scholar]
- Kitabchi AE, Umpierrez GE, Murphy MB, Barrett EJ, Kreisberg RA, Malone JI, et al. Hyperglycemic crises in diabetes. Diabetes Care. 2004;27 Suppl 1:S94-S102 [Buscar en Google Scholar]
- Wallace TM, Matthews DR. Recent advances in the monitoring and management of diabetic ketoacidosis. QJM. 2004;97(12):773-80 [Buscar en Google Scholar]
- Van den Berghe G. Tight blood glucose control with insulin in “real-life” intensive. Care Mayo Clin Proc. 2004;79(8):977-8 [Buscar en Google Scholar]
- Kitabchi AE, Umpierrez GE, Murphy MB, Barrett EJ, Kreisberg RA, Malone JI, et al. Management of hyperglycemic crises in patients with diabetes. Diabetes Care. 2001;24(1):131-53 [Buscar en Google Scholar]
- Jolobe O. More fundamental issues in diabetic ketoacidosis. QJM. 2011;104(9):820-1 [Buscar en Google Scholar]
- Hernández EA, Castrillón JA, Acosta JG, Castrillón DF. Diabetes mellitus en el servicio de urgencias: manejo de las complicaciones agudas en adultos. Salud Barranquilla. 2008;24(2):273-93 [Buscar en Google Scholar]
- Machado D, Licea M. Uso del bicarbonato de sodio en las urgencias hiperglucémicas diabéticas. Finlay [revista en Internet]. 2013 [citado 5 Ene 2014];3(3):[aprox. 7p]. Disponible en: http://www.revfinlay.sld.cu/index.php/finlay/article/view/164 [Buscar en Google Scholar]
- Kitabchi AE, Murphy MB, Spencer J, Matteri R, Karas J. Is a priming dose of insulin necessary in a low-dose insulin protocol for the treatment of diabetic ketoacidosis?. Diabetes Care. 2008;31(11):2081-5 [Buscar en Google Scholar]
- Trinder P. Determination of blood glucose using an oxidase-peroxidase system with a non-carcinogenic chromogen. AJ Clin Pathol. 1969 Mar;22(2):158-61 [Buscar en Google Scholar]
- Henry RJ, Cannon DC, Winkelman JW. Determinación de glucosa en sangre. Química clínica. Bases y Tácticas. 2da. ed. Barcelona: Ed. Jims; 1980; [Buscar en Google Scholar]
- Blanco A, Muñíz GN, López J, Sentenac JG. Urgencias en el diabético. Hiperglucemia. Cetoacidosis diabética. Hiperosmolar. Hipoglucemia. En: Jiménez AJ. Manual de protocolos y actuación en urgencias [Internet]. 2da. ed. Toledo: FISCAM; 2004 [citado 23 Mar 2013]. Disponible en: http://www.slideshare.net/littmman/manual-de-protocolos-y-actuacin-en-urgencias# [Buscar en Google Scholar]
- Trachtenbarg DE. Diabetic Ketoacidosis. Am Fam Physician. 2005;71(9):1705-14 [Buscar en Google Scholar]
- Alberti KG, Zimmet PZ. Definition, diagnosis and classification of diabetes mellitus and its complications. Diabet Med. 1998;15(7):539-53 [Buscar en Google Scholar]
- Nugent BW. Hiperosmolar Hyperglycemic State. Emerg Med Clin North Am. 2005;23(3):629-48 [Buscar en Google Scholar]
- Falciglia M, Freyberg RW, Almenoff PL, D´Alessio DA, Render ML. Hyperglycemia-related mortality in critically ill patients varies with admission diagnosis. Crit Care Med. 2009;37(12):3001-9 [Buscar en Google Scholar]
- Chiasson JL, Aris-Jilwan N, Bélanger R, Bertrand S, Beauregard H, Ekoé JM, et al. Diagnosis and treatment of diabetic ketoacidosis and the hyperglycemic hyperosmolar state. CMAJ. 2003;168(7):859-66 [Buscar en Google Scholar]
- Castro SCJ, Cimé O, Pérez HS, González LMR. Características clínico-epidemiológicas de las complicaciones agudas de la diabetes mellitus. Med Int Mex. 2005;21(1):259-65 [Buscar en Google Scholar]
- Kitabchi AE, Umpierrez GE, Murphy MB, Kreisberg RA. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2006;29(12):2739-48 [Buscar en Google Scholar]
- Vergel MA, Azkoul J, Meza M, Salas A, Velázquez EM; Grupo de Trabajo Unidad de Endocrinología Mérida-Venezuela. Cetoacidosis diabética en adultos y estado hiperglucémico hiperosmolar. Diagnóstico y tratamiento. Rev Venez Endocrinol Metab. 2012;10(3):1-10 [Buscar en Google Scholar]
- Nyenwe EA, Kitabchi A. Evidence based management of hyperglycemic emergencies in diabetes mellitus. Diabetes Res Clin Pract. 2011;94(3):340-51 [Buscar en Google Scholar]
- Kitabchi AE, Umpierrez GE, Fisher JN, Murphy MB, Stentz FB. Thirty years of personal experience in hyperglycemic crises: diabetic ketoacidosis and hyperglycemic hyperosmolar state. J Clin Endocrinol Metab. 2008;93(5):1541-52 [Buscar en Google Scholar]
- Kitbachi AE, Ayyagari V, Guerra SM. The efficacy of low-dose versus convencional therapy of insulin for treatment of diabetic ketoacidosis. Ann Intern Med. 1976;84(6):633-8 [Buscar en Google Scholar]
- Padilla AJ, Loeb JN. ¨Low dose¨ versus ¨high-dose¨ insulin regimens in the managements of uncontrolled diabetes: A survey. Am J Med. 1977;63(6):843-8 [Buscar en Google Scholar]
- Bracho F. Cetoacidosis diabética. MEDICRIT. 2005;2(1):9-16 [Buscar en Google Scholar]
- Umpierrez GE, Cuervo R, Karabell A, Latif K, Freire AX, Kitabchi AE. Treatment of diabetic ketoacidosis with subcutaneous insulin aspart. Diabetes Care. 2004;27(8):1873-78 [Buscar en Google Scholar]
- Umpierrez GE, Latif K, Stoever J, Cuervo R, Park L, Freire A, et al. Efficacy of subcutaneous insulin lispro versus continuous intravenous regular insulin for the treatment of patients with diabetic ketoacidosis.. Am J Med. 2004;117(5):291-6 [Buscar en Google Scholar]
- Finfer S, Chittock DR, Su SY, Blair D, Foster D; Nice-Sugar Study Investigators. Intensive versus conventional glucose control in critically ill patients. N Engl J Med. 2009;360(13):1283-97 [Buscar en Google Scholar]
- Umpierrez GE, Jones S, Smiley D, Mulligan P, Keyler T, Temponi A, et al. Insulin analogs versus human insulin in the treatment of patients with diabetic ketoacidosis: a randomized controlled trial. Diabetes Care. 2009;32(7):1164-9 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129