Artículos originales
Predictores asociados a la mortalidad de pacientes con gliomas de tronco encefálico en edades pediátricas
Predictors Associated with Mortality in Pediatric Patients with Brainstem Gliomas
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2026-02-08 20:39:50
Aprobado: 2026-02-10 12:03:27
Correspondencia: Yorkiel Castellanos Bertot. Hospital Pediátrico Docente Juan Manuel Márquez. La Habana. Cuba. goyo@infomed.sld.cu
RESUMEN
Objetivo: analizar los predictores asociados a la mortalidad de pacientes con gliomas de tronco encefálico atendidos en el Hospital Pediátrico Docente Juan Manuel Márquez en el periodo 2017-2024.
Método: se realizó un estudio analítico, observacional y retrospectivo en pacientes con gliomas de tronco encefálico, en el período de enero de 2017 a diciembre de 2024. Las variables estudiadas fueron: edad, género, localización topográfica, características estructurales, volumen, síntomas, tiempo para el diagnóstico, diagnóstico histológico, modalidad de tratamiento, complicaciones y supervivencia. Se utilizaron las tablas de supervivencia de Kaplan-Meier y la regresión de Cox en el análisis de los predictores asociados a la mortalidad.
Resultados: predominaron los pacientes mayores de 5 años n=22 (61,1 %). Las lesiones se ubicaron en mayor cuantía en el mesencéfalo n=12 (33,3 %). La mayoría de los pacientes recibieron tratamiento con radioterapia n=31 (86,1 %). Los pacientes presentaron una supervivencia promedio de 9,2 meses. La presencia de convulsiones (HR=4,6; p=0,05) es un predictor que aumenta la mortalidad de los pacientes, no así la edad mayor a 3 años (HR=0,45; p=0,04) que es un factor protector.
Conclusiones: la presencia de convulsiones aumenta la mortalidad en los pacientes con gliomas de tallo cerebral, no así edades mayores de 3 años, pues es un factor protector. El enfoque del personal médico hacia estos predictores es un paso primordial en el tratamiento de los pacientes con este diagnóstico.
Palabras clave: cáncer infantil; tumores del sistema nervioso; neoplasias encefálicas
ABSTRACT
Objective: to analyze the predictors associated with mortality in patients with brainstem gliomas treated at the Juan Manuel Márquez Pediatric Teaching Hospital between 2017 and 2024.
Method: an analytical, observational, and retrospective study was conducted on patients with brainstem gliomas between January 2017 and December 2024. The variables studied were: age, gender, topographic location, structural characteristics, volume, symptoms, time to diagnosis, histological diagnosis, treatment modality, complications, and survival. Kaplan-Meier survival tables and Cox regression were used to analyze the predictors associated with mortality.
Results: patients older than 5 years predominated (n=22, 61.1 %). The lesions were most frequently located in the midbrain (n=12, 33.3 %). The majority of patients received radiotherapy (n=31, 86.1 %). Patients had a mean survival of 9.2 months. The presence of seizures (HR=4.6; p=0.05) is a predictor of increased mortality, while age over 3 years (HR=0.45; p=0.04) is a protective factor.
Conclusions: the presence of seizures increases mortality in patients with brainstem gliomas, while age over 3 years is a protective factor. The medical staff's focus on these predictors is a crucial step in the treatment of patients with this diagnosis.
Key words: childhood cancer; tumors of the nervous system; brain neoplasms
INTRODUCCIÓN
Los tumores de tallo cerebral se definen como lesiones que ocurren en el mesencéfalo, puente o bulbo raquídeo. Esta definición excluye a los pacientes con tumores que se originan en el tálamo y el hipotálamo o las lesiones que se originan en el cerebelo, pedúnculos cerebelosos o en la médula espinal cervical superior. Su extensión se considera “focal” cuando ocupan menos del 50 % del diámetro del tallo cerebral y “difusa” cuando la lesión está mal delimitada con una extensión de más de 50 % del diámetro del tallo cerebral.(1)
Los gliomas de tallo cerebral son los tumores más frecuentes de la región. Una clara distribución por edad bimodal sostiene una distinción de los gliomas del tallo cerebral entre niños y adultos. En la población en edad pediátrica representan hasta el 20 % de los tumores cerebrales y muestran una evolución desfavorable y no homogénea.(2)
Entre el 70 y el 80 % corresponden a gliomas infiltrativos, difusos, con crecimiento exofítico y síntomas y signos clínicos e imagenológicos, considerados decisivos para el diagnóstico, por lo cual, la confirmación histológica no es obligatoria para iniciar tratamiento. Al revisar la frecuencia desde el punto de vista histológico se observa que más de la mitad de todos los tumores cerebrales en edad pediátrica (52 %) son astrocitomas cerebrales de bajo grado seguidos de tumores neuroectodérmicos primitivos (PNETs) y otros gliomas. Actualmente el análisis de inmuhistoquímica, los hallazgos citogenéticos y moleculares y la medida de actividad mitótica se están usando en el diagnóstico de estos tumores.(3)
Los tumores del sistema nervioso central constituyen la segunda causa de muerte en el grupo de 0-18 años de edad con aproximadamente 20 % de los casos, las leucemias constituyen la primera localización, según datos del Registro Nacional de Cáncer de Cuba.(4)
En la literatura revisada acerca del tema los autores pudieron observar que existen pocos estudios realizados en el Hospital Pediátrico Docente Juan Manuel Márquez que aborden los pacientes con gliomas de tronco encefálico, razón por la cual se desarrolla la presente investigación.
El objetivo de este estudio es analizar los predictores asociados a la mortalidad en pacientes con gliomas de tronco encefálico (PGTE) atendidos en el Hospital Pediátrico Docente Juan Manuel Márquez en el periodo 2017-2024.
MÉTODOS
Se realizó un estudio analítico, observacional y retrospectivo con el objetivo de analizar los predictores asociados a la mortalidad en PGTE atendidos en el Hospital Pediátrico Docente Juan Manuel Márquez en el periodo 2017-2024. Los datos fueron tomados con la aprobación del comité científico y comité de ética para las investigaciones de la Institución (A190-27/2025). Los individuos incluidos en el estudio debían ser PGTE en edades pediátricas con un rango de edades entre los 0 a 18 años, con registro clínico en la institución donde se realiza el estudio con todos los datos necesarios para el desarrollo de la investigación. Se excluyeron los PGTE que presentaron otras enfermedades no asociadas al desarrollo de la neoplasia de tallo cerebral que causó la muerte del paciente como: enfermedades oncológicas no asociadas a la neoplasia estudiada, trastornos genéticos y enfermedades hereditario-degenerativas, así como, inmunodeficiencias y traumas.
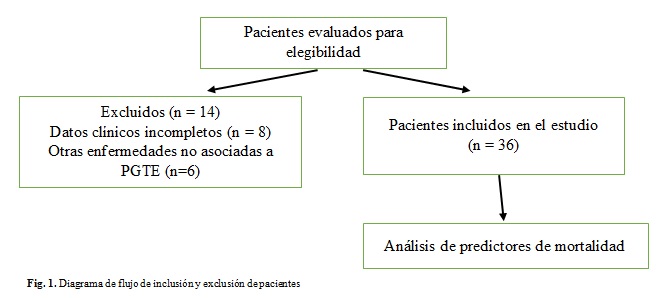
De un total de 50 pacientes se tomó una muestra no probabilística de tipo consecutiva de 36 pacientes que cumplieron con los criterios de inclusión del estudio. De ellos, 14 pacientes fueron excluidos por no cumplir los criterios de inclusión: 8 pacientes presentaban registros clínicos incompletos que impedían el análisis adecuado de las variables; 6 pacientes tenían enfermedades concomitantes no relacionadas con la neoplasia de tronco encefálico (otras neoplasias, trastornos genéticos, inmunodeficiencias o enfermedades hereditario-degenerativas), que constituyeron causas de mortalidad independientes y no atribuibles al tumor estudiado.
Finalmente, se incluyó una cohorte consecutiva de 36 pacientes que cumplían con todos los criterios de inclusión y cuyos datos clínicos fueron completos y validados para el análisis. (Fig.1).
 | |
- Edad (≤ 3 años; > 3 años).
- Género.
- Características estructurales.
- Clasificación topográfica.
- Volumen de la lesión (mm3).
- Síntomas.
- Tiempo de inicio de los síntomas.
- Diagnóstico por neuroimagen:
- Astrocitoma de alto grado (edema, picos de lípidos y lactato en la espectroscopía por resonancia magnética.
- Astrocitoma de bajo grado (sin edema, picos de colina en la espectroscopía por resonancia magnética).
- Modalidad de tratamiento.
- Complicaciones.
- Presencia de hidrocefalia y supervivencia (meses).
A partir de la variable síntomas se crearon variables auxiliares (convulsiones, vómitos, hemiplejia, cefalea, ataxia y toma de estado de consciencia) de las cuales se estimó si estaba presente o ausente el síntoma. Para la variable modalidad de tratamiento se hizo de igual modo (radioterapia, quimioterapia e inmunoterapia, cirugía) que se midió como no recibida o recibida.
El tratamiento de los PGTE se desarrolló dos etapas.
- En la primera etapa se realizó tratamiento sintomático, medicamentoso, con esteroides o tratamiento quirúrgico en el caso de los PGTE que presentaron hidrocefalia, a los que se le realizó derivación ventrículo-peritoneal.
- En la segunda etapa se realizaron dos alternativas de tratamiento como parte del protocolo del Servicio de Neurocirugía Pediátrica del Hospital Juan Manuel Márquez. A los PGTE menores de 3 años se les indicó inmunoterapia con el anticuerpo monoclonal Nimotuzumab (bulbo 50 mg), a razón de 150 mg/m2sc, una dosis cada siete días en los primeros 30 días, después cada 15 días hasta completar los 2 años. A los PGTE mayores de 3 años se les agregó la radioterapia, a razón de 1,5 Gy por sesión, para un total de 32 a 35 sesiones.
Los resultados se resumieron en frecuencias y porcientos. Se realizó la prueba de Shapiro-Wilk para determinar la distribución de los datos. En las variables que presentaron una distribución normal se utilizaron las medidas de resumen como la media (X), la desviación estándar (DE) y el error estándar de la media (EE), expresada como X ±DE(EE). Se utilizaron las tablas de Kaplan-Meier para estimar la supervivencia de los PGTE. Se utilizó también la regresión de Cox para determinar los predictores relacionados con la mortalidad de los PGTE, estos predictores se eligieron en base a los resultados de las tablas de Kaplan-Meier, donde se tomaron los que presentaron diferencias significativas en cuanto a las categorías evaluadas según el Log Rank (Mantel-Cox). El paquete estadístico utilizado fue el SPSS 23,0.
En todo momento se cumplió con lo establecido en las regulaciones internacionales de Helsinki y nacionales para respetar la confidencialidad e identidad de cada paciente.
RESULTADOS
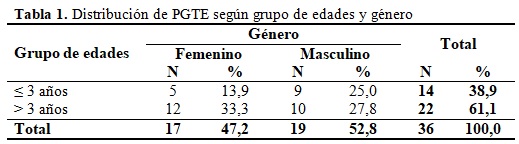
La mayoría de los PGTE eran mayores de 3 años n=22 (61,1 %) y del género masculino n=19 (52,8 %). (Tabla 1).
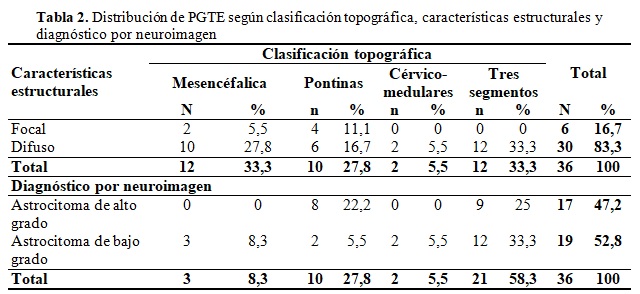
Los PGTE presentaron una media de 7,0 ± 4,2 (0,7) años. El género masculino mostró una media de 7,3 ± 4,6 (1,7) años. El género femenino presentó una media de 6,8 ±3,7(0,9) años. Los PGTE menores de 3 años tuvieron una media de edades de 3,3 ± 1,6 (0,4) años. Los PGTE mayores de 3 años presentaron una media de 9,4 ± 3,5 (0,7) años. Los síntomas que los PGTE presentaron fueron: convulsiones 3 (8,3 %); vómitos 5 (13,9 %); trastornos sensitivos 1 (2,8 %); amaurosis 3 (8,3 %); disartria 2 (5,6 %); cefalea 11 (30,6 %); ataxia 13 (36,1 %); hemiplejia 16 (44,4 %); toma de estado de consciencia y toma múltiple de pares craneales 7 (19,1 %). El tiempo transcurrido para el diagnóstico de los PGTE presentó una media de 2,2 ± 1,4 (0,8) meses. Las lesiones abarcaron en su mayoría tres segmentos n=12 (33,3 %), fueron predominantemente difusos 30 (83,3 %), con el diagnóstico histológico de astrocitoma de bajo grado n=19 (52,8 %). (Tabla 2).
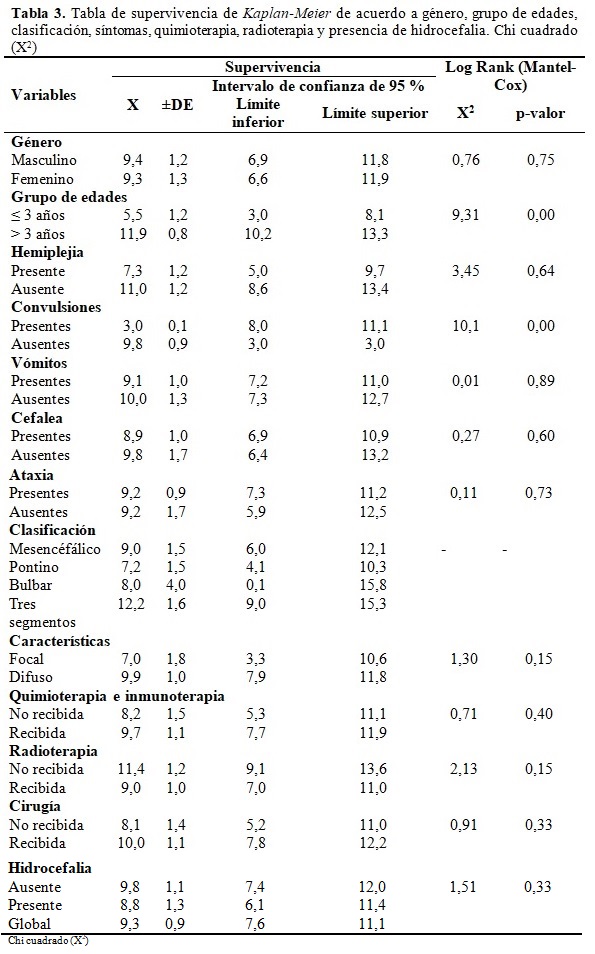
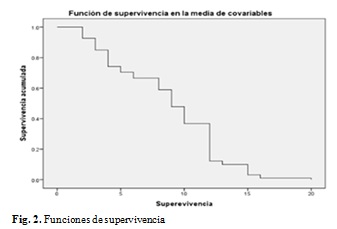
Las lesiones tenían un volumen promedio de 26,2 ± 14,1 (2,3) mm3. Los PGTE que recibieron tratamiento con radioterapia fueron 31 (86,1 %), no lo recibieron 5 (13,9 %). Los PGTE que recibieron tratamiento con quimioterapia e inmunoterapia fueron 24 (66,7 %), no lo recibieron 12 (33,3 %). Recibieron cirugía 3 (8,3 %) pacientes, no así 33 (91,7 %). Las complicaciones extracraneales que presentaron los PGTE estuvieron dadas por neumonía aspirativa 2 (5,6 %) e insuficiencia respiratoria aguda 4 (11,1 %). Fueron diagnosticados con hidrocefalia 21 (41,1 %) pacientes en el curso de su enfermedad. Los PGTE presentaron una supervivencia promedio de 9,2±5,1(0,9) meses. Las variables edad ˃ 3 años (X2=9,31; p=0,00) y convulsiones (X2=10,01; p=0,00) presentaron diferencias significativas según el Log-Rank (Martel y Cox) en cuanto a la supervivencia. (Tabla 3).
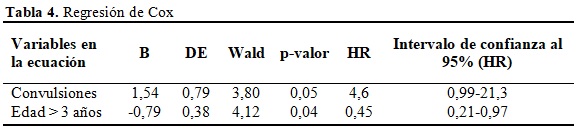
Se muestran las variables en la ecuación una vez aplicada la regresión de Cox donde la presencia de convulsiones (HR=4,6; p=0,05) es un predictor que aumenta la mortalidad de los PGTE, no así la edad mayor a 3 años (HR=0,45; p=0,04) que es un factor protector. (Tabla 4).
Una vez aplicado este método se observa que queda la menor cantidad de pacientes vivos a los 15 meses. (Fig. 2).
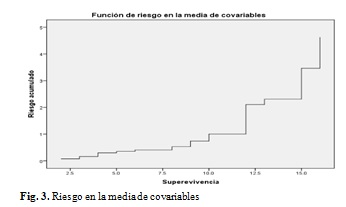
Una vez aplicado este método se observa que queda la menor cantidad de pacientes vivos a los 15 meses, en tanto aumenta el riesgo de fallecer. (Fig. 3).
DISCUSIÓN
Los gliomas de tallo cerebral son una entidad de diagnóstico frecuente en pacientes mayores de 3 años, investigadores como Patil y cols.(5) en su estudio muestran resultados similares a los mostrados en este estudio. Estos resultados se deben a que los pacientes son frecuentemente diagnosticados en este rango de edades porque la complianza de la cavidad craneal disminuye considerablemente cuando los niños van avanzando en edad, por lo que existe una tendencia al cierre de las sincondrosis craneales, lo que condiciona a la aparición de síntomas por hipertensión endocraneana en PGTE, además de las pequeñas dimensiones de la fosa posterior presentes en estos pacientes que condiciona la compresión de las estructuras nerviosas.
En el caso del género, Patil y cols.(5) concuerdan en que existe una mayor incidencia de los gliomas de tronco encefálico en el género masculino. Lim y cols.(6) en su estudio muestran que también existe un predominio del fenómeno en los pacientes del género masculino. Los resultados de la presente investigación coinciden con los resultados expuestos en ambos estudios dado que los pacientes del género masculino son más propensos a la aparición de lesiones cancerígenes propiamente por disfunciones genéticas que se expresan síndromes polimalformativos que incluyen la fosa posterior.(7)
La mayoría de la literatura muestra que estas lesiones se ubican nivel de la protuberancia. Investigaciones realizadas por Laplace y cols.(8) describen que la mayoría de los tumores estudiados son gliomas difusos pontinos. Los investigadores se encuentran de acuerdo con lo expresado por los autores anteriores, pues en la literatura internacional se encuentra ampliamente difundido este resultado, aunque los resultados de esta investigación contrastan con los anteriores planteamientos, pues predominaron ligeramente los que se ubicaron en región mesencefálica, esto podría explicarse por el inicio de los PGTE, por lo general con hidrocefalia(9) razón por la cual se hace el diagnóstico inicial, existen diferencias poco apreciables en cuanto a la cantidad de pacientes con dichos diagnósticos a estos niveles.
En la presente investigación se muestra que existió una tendencia a que los pacientes presentaran gliomas de bajo grado, aunque con cifras similares a los pacientes diagnosticados con gliomas de alto grado dado los resultados de la espectroscopía por resonancia magnética. Estos hallazgos explican la baja supervivencia que presentaron los pacientes en este estudio, justificado por la agresividad de las lesiones presentadas. Fruh y cols.(10) observaron que los PGTE presentaban una menor supervivencia dada por la naturaleza infiltrativa de las lesiones en especial el diagnóstico de glioma de alto grado. Las tendencias actuales apuntan al inicio del tratamiento con el diagnóstico imagenológico, dado por la complejidad anatómica de la región y la alta tasa de complicaciones fatales que presentan los pacientes tras el abordaje quirúrgico.(11)
Chou y cols.(12) en su estudio muestran que los pacientes presentaron mayormente cefalea y ataxia. Los investigadores concuerdan con lo expresado en los artículos anteriormente mencionados, estos síntomas pudieran explicarse por la localización de las lesiones a nivel del tronco encefálico, además de la hipertensión endocraneana propiamente dicha que causa cefalea y signos, tanto deficitarios como irritativos.
La radioterapia, quimioterapia e inmunoterapia constituyen los pilares de tratamiento de los PGTE. Silva y cols.(13) en su investigación mostraron estos tratamientos como los más adecuados para los PGTE. Los investigadores concuerdan en los abordajes del tronco encefálico constituyen un desafío neuroquirúrgico por las características de las lesiones que son predominantemente difusas, y en estrecho contacto con estructuras que controlan funciones vitales, se hace imposible resecar por completo la lesión tumoral, por lo que se toman estas alternativas terapéuticas.
El desarrollo de hidrocefalia es frecuente en lesiones que involucran las estructuras de la fosa posterior, Cicutti y cols.(14) concuerdan con esta afirmación en su estudio. Los autores de esta investigación se encuentran de acuerdo con lo anteriormente expresado pues son comunes las hidrocefalias obstructivas a este nivel y una de las causas principales es la tumoral, secundaria a la obstrucción del sistema ventricular lo que causa la sintomatología aguda que presentaron los pacientes.
La sobrevida de los pacientes con gliomas de tronco encefálico por lo general no sobrepasa los 12 meses, aunque algunos autores como Chou y cols.(12) describen periodos de hasta 18 meses de supervivencia.(14) Los investigadores de este estudio coinciden con los resultados que expresan que la localización de las lesiones y sus complicaciones hacen que el paciente tenga una evolución tórpida en la mayoría de los casos.
La supervivencia se encuentra en relación con las variables convulsiones y hemiplejia. Varios autores(2,14) han demostrado que las convulsiones constituyen un factor pronóstico favorable en los pacientes con tumores del sistema nervioso central, pero esto se explica por la forma de inicio que se presentan, que por lo general se hace alusión a tumores de bajo grado y supratentoriales. Como factor pronostico en PGTE sería desfavorable porque aparece como manifestación de hipertensión endocraneana y contribuye al empeoramiento clínico del paciente, así como la aparición de otras entidades secundarias, es uno de los síntomas cardinales para denotar la evolución de la hidrocefalia.(14,15)
El presente estudio aporta evidencia relevante sobre los predictores asociados a la mortalidad en pacientes en edad pediátrica con PGTE atendidos en el Hospital Pediátrico Docente Juan Manuel Márquez durante el periodo 2017–2024. Entre sus principales fortalezas se destacan la amplitud temporal de la cohorte, que permite observar tendencias a lo largo de siete años, la rigurosidad en la definición de criterios de inclusión y exclusión que asegura homogeneidad en la muestra, y el uso de registros clínicos institucionales validados, lo cual garantiza la calidad de los datos analizados. Asimismo, el enfoque en la población pediátrica específica constituye un aporte valioso en un grupo vulnerable y poco representado en la literatura, y el análisis de predictores de mortalidad contribuye a orientar futuras investigaciones y estrategias de atención en oncología en edades pediátricas. La regresión de Cox con solo estas dos covariables es estadísticamente válida y clínicamente interpretable. Cumple con la regla de ≥10 eventos por variable, evita el sobreajuste.
Este estudio presenta ciertas limitaciones. El tamaño muestral reducido limita la potencia estadística y la capacidad de identificar asociaciones más útiles entre los predictores y la mortalidad. Además, el diseño unicéntrico restringe la representatividad de los hallazgos, pues reflejan únicamente las características de la población atendida en el Hospital Pediátrico Docente Juan Manuel Márquez y no necesariamente las de otros contextos asistenciales. La ausencia de caracterización molecular constituye otra limitación relevante, pues impide explorar biomarcadores pronósticos que podrían enriquecer el análisis y aportar mayor precisión en la identificación de factores de riesgo.
La presencia de convulsiones es un predictor que aumenta la mortalidad en los pacientes con gliomas de tallo cerebral, no así edades mayores de 3 años, que fue un factor protector. El enfoque del personal médico hacia estos predictores es un paso primordial en el tratamiento de los pacientes con este diagnóstico.
Conflicto de intereses:
Los autores declaran la no existencia de conflictos de intereses relacionados con el estudio.
Los roles de autoría:
1. Conceptualización: Yorkiel Castellanos Bertot, Francisco Félix Goyenechea Gutiérrez.
2. Curación de datos: Yorkiel Castellanos Bertot, Elixena López Savón, Jorge Zambrano Sánchez.
3. Análisis formal: Yorkiel Castellanos Bertot, Elixena López Savón, Jorge Zambrano Sánchez, Francisco Félix Goyenechea Gutiérrez.
4. Adquisición de fondos: Esta investigación no contó con adquisición de fondos.
5. Investigación: Yorkiel Castellanos Bertot, Elixena López Savón, Jorge Zambrano Sánchez, Francisco Félix Goyenechea Gutiérrez.
6. Metodología: Yorkiel Castellanos Bertot, Elixena López Savón, Jorge Zambrano Sánchez, Francisco Félix Goyenechea Gutiérrez.
7. Administración del proyecto: Yorkiel Castellanos Bertot.
8. Recursos: Elixena López Savón.
9. Software: Yorkiel Castellanos Bertot, Jorge Zambrano Sánchez.
10. Supervisión: Yorkiel Castellanos Bertot, Elixena López Savón, Francisco Félix Goyenechea Gutiérrez.
11. Validación: Yorkiel Castellanos Bertot, Jorge Zambrano Sánchez.
12. Visualización: Elixena López Savón.
13. Redacción del borrador original: Yorkiel Castellanos Bertot, Jorge Zambrano Sánchez.
14. Redacción – revisión y edición: Yorkiel Castellanos Bertot, Jorge Zambrano Sánchez, Francisco Félix Goyenechea Gutiérrez
REFERENCIAS BIBLIOGRÁFICAS
1. Pineda AR, Águila G, Acosta A, Ramírez M. Enfoque integral del dolor por cáncer en pacientes en edad pediátrica. Finlay[Internet]. 2020[citado 1/2/2026];10(3):[aprox. 10p.]. Disponible en: https://scielo.sld.cu/scielo.php?script=sci_abstract&pid=S2221-24342020000300304&lng=es&nrm=iso&tlng=es.
2. Pupo VL. Prevención del cáncer en edades pediátricas. Rev Estud Hol Cien[Internet]. 2022[citado 1/2/2026];3(3):[aprox. 8p.]. Disponible en: https://revholcien.sld.cu/index.php/holcien/article/view/265.
3. Nikam RM, Yue X, Kaur G, Kandula V, Khair A, Kecskemethy HH, et al. Advanced Neuroimaging Approaches to Pediatric Brain Tumors. Cancers. 2022;14(14):3401.
4. Madrigal EAR, Medina CBR, Lage MR, Villegas SJA, Flores JAO. Caracterización Clínico, Epidemiológica y Anatomopatológica de las Neoplasias Metastásicas al Sistema Nervioso Central en Pacientes Adultos. Cienc Lat Cien Multidis[Internet]. 2025[citado 1/2/2026];9(3):[aprox. 15p.]. Disponible en: https://ciencialatina.org/index.php/cienciala/article/view/18213.
5. Patil N, Kelly ME, Yeboa DN, Buerki RA, Cioffi G, Balaji S, et al. Epidemiology of brainstem high-grade gliomas in children and adolescents in the United States, 2000-2017. Neuro Oncol. 2021;23(6):990-8.
6. Lim YG, Tan EE, Looi WS, Wong RX, Chang KT, Low DC, et al. Biopsy of paediatric brainstem intrinsic tumours: Experience from a Singapore Children’s Hospital. J Clin Neurosci. 2022;106(1):8-13.
7. Faramarzi S, Kiani B, Faramarzi S, Firouraghi N. Cancer patterns in Iran: a gender-specific spatial modelling of cancer incidence during 2014–2017. BMC Cancer. 2024;24(1):191.
8. Laplace LD, Rodríguez JF, Bartuluchi M, Villamil F, Palomar N, Lombardi F, et al. Manejo quirúrgico de los tumores difusos de tronco pediátricos. Rev Argent Neurocir[Internet]. 2023[citado 1/2/2026];37(3):[aprox. 6p.]. Disponible en: https://ranc.com.ar/index.php/revista/article/view/547.
9. Kahle KT, Klinge PM, Koschnitzky JE, Kulkarni AV, MacAulay N, Robinson S, et al. Paediatric hydrocephalus. Nat Rev Dis Primer. 2024;10(1):35.
10. Früh A, Schaumann A, Cohrs G, Pennacchietti V, Schulz M, Hernáiz P, et al. Biopsies of Caudal Brainstem Tumors in Pediatric Patients—A Single-Center Retrospective Case Series. World Neurosurg. 2023;177(1):84-93.
11. Guarnera A, Romano A, Moltoni G, Ius T, Palizzi S, Romano A, et al. The Role of Advanced MRI Sequences in the Diagnosis and Follow-Up of Adult Brainstem Gliomas: A Neuroradiological Review. Tomography. 2023;9(4):1526-37.
12. Chou SC, Chen YN, Huang HY, Kuo MF, Wong TT, Kuo SH, et al. Contemporary Management of Pediatric Brainstem Tumors. En: Di Rocco C. Advances and Technical Standards in Neurosurgery[Internet]. Berlín:Springer Nature;2024[citado 1/2/2026]. Disponible en: https://link.springer.com/book/10.1007/978-3-031-67077-0.
13. Silva JA, Chon I, Ropero R, Pérez M, García D, Forteza M, et al. Nimotuzumab combinado con radioterapia en el tratamiento de tumores infiltrantes y difusos del tallo cerebral en niños y adolescentes. Rev Cubana Pediatr[Internet]. 2022[citado 1/2/2026];94(1):[aprox. 12p.]. Disponible en: https://scielo.sld.cu/scielo.php?script=sci_abstract&pid=S0034-75312022000100008&lng=es&nrm=iso&tlng=es.
14. Cicutti SE, Cuello JF, Gromadzyn G. Factores de riesgo asociados a la persistencia de hidrocefalia posterior a la resección de tumores de fosa posterior. Rev Argent Neurocir[Internet]. 2023[citado 1/2/2026];37(3):[aprox. 9p.]. Disponible en: https://ranc.com.ar/index.php/revista/article/view/570.
15. Saviuk M, Sleptsova E, Redkin T, Turubanova V. Unexplained Causes of Glioma-Associated Epilepsies: A Review of Theories and an Area for Research. Cancers. 2023;15(23):5539.
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129