Presentaciones de casos
Tratamiento rehabilitador como alternativa en paciente amputado. Presentación de un caso y revisión de la literatura
Rehabilitative Treatment as an Alternative in Amputee Patients. Case Report and Literature Review
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2023-04-10 14:40:02
Aprobado: 2023-11-13 12:26:09
Correspondencia: Ismaray Sacerio González. Universidad de Ciencias Médicas de Cienfuegos. Cienfuegos. ismaraysg@gmail.com
RESUMEN
Palabras clave: diabetes mellitus; hipertensión; enfermedades crónicas; rehabilitación; amputación
ABSTRACT
Key words: diabetes mellitus; arterial hypertension; chronic diseases; rehabilitation; amputation
INTRODUCCIÓN
La amputación o separación de una parte del cuerpo, por lo general de un miembro inferior o superior, es un procedimiento quirúrgico que conlleva importantes consecuencias anatómicas, funcionales, psicológicas y sociales, que pueden afectar la calidad de vida de los pacientes.(1)
Es un tipo de intervención que se realiza hace siglos con el objetivo de reducir la invalidez, eliminar extremidades dañadas y salvar vidas. En sí misma supone nuevos patrones biomecánicos de carga y marcha y pueden aparecer lesiones por sobrecarga o desuso.(2,3)
El número de pacientes amputados en el mundo occidental se incrementa anualmente, sobre todo, por el envejecimiento de la población, con la edad se presentan algunos problemas crónicos, como la diabetes y la enfermedad arterial periférica (EAP). La incidencia general de amputaciones se eleva de forma constante debido a los mayores índices de accidentalidad y a la prolongación media de la vida, que permite la supervivencia de ancianos con trastornos generales predisponentes a la amputación (como las isquemias periféricas). Así, se indica que, durante la Segunda Guerra Mundial, 18 000 soldados norteamericanos perdieron miembros como resultado de lesiones bélicas, pero en el mismo período de cuatro años, 120 000 norteamericanos civiles resultaron amputados a consecuencia de lesiones accidentales.(1,4)
En Estados Unidos, uno de cada 200 norteamericanos ha experimentado una amputación mayor; todos los años se efectúan 35 000 amputaciones por defectos congénitos y causas generales, la localización más frecuente es en extremidades inferiores (10:3 en relación con la extremidad superior). En Inglaterra y Gales, existen más de 80 000 personas que han perdido uno o más miembros: 27 000 por efecto de las guerras y 60 000 por traumatismos o enfermedades. Cada año se envían a los 21 centros nacionales protésicos unos 3 500 nuevos casos. La proporción de amputaciones en hombres es 2,5 veces más elevada que en mujeres y la correspondencia es de 1 amputación de extremidad superior por cada 7-8 de extremidad inferior.(5)
De los nuevos casos producidos, el 27 % lo son por accidente, el 67 % por enfermedad y el 6 % restantes por deformidades congénitas. La mitad del contingente de amputados registrados en las condiciones actuales, tienen edades superiores a los 60 años. En Japón, la frecuencia de amputaciones por accidentes industriales es 3,4 veces más alta que en Estados Unidos y la proporción de amputados de extremidad superior es de 14 a 10 en relación con las de extremidad inferior. En España se calcula que, en la actualidad, el número de amputados asciende a 50 000 casos.(6)
En Cuba se realizan aproximadamente 1 000 amputaciones cada año y según los reportes de la Organización Mundial de la Salud (OMS), los amputados representan entre el 0,25 y el 1,25 % de la población mundial.(7)
En la actualidad se reconoce que el tratamiento de la persona amputada abarca no solo la cirugía, sino también la restauración de la función y el ajuste de un miembro artificial. Se conoce que las amputaciones de miembros inferiores son de siete a ocho veces más frecuentes que las de miembros superiores. La fisioterapia interviene de manera activa durante el entrenamiento de estos pacientes amputados de extremidades inferiores para su rehabilitación.(7,8) Se ha demostrado que la aplicación de la Medicina Natural y Tradicional acompañada de tratamiento rehabilitador mejora la calidad de vida del paciente amputado.
La Medicina Natural y Tradicional (MNT) es el conjunto de modalidades, técnicas o procedimientos preventivos, diagnósticos, terapéuticos y rehabilitadores, validados científicamente, por la tradición y por investigaciones, que están integrados al Sistema Nacional de Salud. En Cuba está formado por las modalidades definidas en la Resolución Ministerial No. 261 del 24 de agosto de 2009.(9)
En este trabajo los autores se motivaron a presentar un caso tratado en el Centro Especializado Ambulatorio Héroes de Playa Girón de la provincia Cienfuegos con el objetivo de describir su experiencia durante la combinación del tratamiento rehabilitador y de medicina natural y tradicional en un paciente con amputación del miembro inferior izquierdo.
Se presenta el caso porque resulta interesante la combinación de tratamiento rehabilitador y de medicina natural y tradicional en un paciente que padece varias enfermedades crónicas.
PRESENTACIÓN DEL CASO
Se presenta el caso de un paciente de sexo masculino, de 52 años de edad, con antecedentes de padecer diabetes mellitus tipo 2 e hipertensión arterial controladas con tratamiento y además con presencia de una trombopatía hereditaria para lo cual llevaba indicación de anticoagulantes, motivo por el cual necesitó tratamiento quirúrgico.
El paciente comenzó con dolor en miembro inferior izquierdo, con cambio de coloración y de temperatura, por lo que se le realizó una amputación supracondilea. Una vez recuperado de su cirugía, se dio inicio a su proceso rehabilitador con el objetivo de reinsertar al individuo a su vida de familia, a la comunidad y a la sociedad.
Durante la etapa de tratamiento el compromiso incurrió sobre el técnico y el terapeuta físico que formaron un equipo complementario que tuvo en cuenta el nivel de la amputación, el nivel protésico y las posibilidades laborales futuras del paciente para adecuar sus necesidades físicas y de rehabilitación a su futuro desempeño.(10)
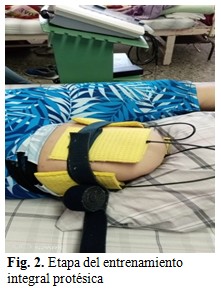
En muchas ocasiones se debe convencer al paciente acerca de cuál es la prótesis más adecuada para él, debe fijarse con el fin de alcanzar y buscar la prótesis que mejor se adecue a sus necesidades. Este proceso de interacción con el paciente no está exento de contratiempos, desalientos y a veces desilusiones. El terapeuta físico y el técnico protésico, no podrían luchar solos contra todo ello, por tanto, fue preciso el apoyo de todo el equipo de salud, psicólogos, rehabilitadores, especialistas en medicina interna, para que el paciente sintiera el acompañamiento de los profesionales en la recuperación de su salud física y emocional. Una vez adaptada la prótesis, la siguiente etapa era la de la rehabilitación integral y la del entrenamiento protésico.(10) (Figs. 1 y 2).
Para realizar el proceso rehabilitador los especialistas debieron dividir el tratamiento en pre-protésico y protésico y se tuvieron en cuenta los siguientes objetivos:
- Lograr un apoyo psicológico integral del paciente para atender la disminución del dolor.
- Lograr el control del edema.
- Prevenir acortamientos musculares.
- Mantener y/o mejorar los rangos articulares.
- Lograr el fortalecimiento de los músculos.
- Mejorar la sensibilidad.
- Integrar el miembro residual en las actividades de la vida diaria.
- Usar la prótesis.
Plan de tratamiento
Pre-protésico
1. Tratamiento psicológico: se realizaron varias sesiones de entrevistas y técnicas de acuerdo a las necesidades del paciente que fueron desde la entrevista personal hasta la terapéutica familiar.
2. Alivio del dolor: uso de la acupuntura.
- Acupuntura
Punto Ig4: se le denomina de esta manera porque es el cuarto punto del meridiano de intestino grueso, que va desde el ángulo externo de la uña hasta al lado del orificio nasal contralateral, recorriendo toda la parte lateral del brazo, con puntos importantes para el desarrollo de epicondilalgias o tendinopatías de hombroHegu está localizado entre el 1er y el 2do metacarpiano, a nivel de la mitad del segundo metacarpiano. Al situar el pliegue transversal de la primera articulación del pulgar de una mano sobre el borde de la membrana, entre pulgar e índice de la otra mano, la punta del pulgar indica la localización del punto.(11)
Punto Vejiga 40: este punto es conocido como Weizhong y es un punto clave en el tratamiento del dolor. Es el cuadragésimo punto perteneciente al meridiano de vejiga. Se localiza en el centro del hueco poplíteo, entre los tendones del músculo bíceps femoral y semitendinoso. Este punto está inervado por el nervio cutáneo femoral posterior.(11)
Punto Vago gobernador 40: el punto 20 del vaso gobernador (VG 20-tranquilizante) se sitúa en la fontanela posterior o parietooccipital en el vértice del cráneo. Este punto pertenece a los meridianos extraordinarios. En la mitad de la distancia entre el ombligo y el apéndice xifoides se encuentra el punto 12 de vaso concepción (VC 12). Este punto pertenece a los meridianos extraordinarios.(12)
3. Fitoterapia para la disminución del edema: se usa el Caisimón de Anís: (piper auritum Kunth) es una de las plantas más utilizadas tradicionalmente en Cuba por sus propiedades antiinflamatorias, analgésicas y cicatrizantes.(13)
4. Uso del vendaje del miembro residual: para conseguir y dar la forma deseada del miembro residual (muñón).
5. Agentes físicos: se efectúa electroterapia, corriente TENS, ultrasonido terapéutico, ultrasonido pulsado, laserterapia, desensibilización y termoterapia.
6. Ejercicios: se realizan movilizaciones, estiramientos, ejercicios isométricos, ejercicios de fortalecimiento y ejercicios de tonificación.
7. Mejora de la sensibilidad: utilización del masaje terapéutico e hidroterapia.
8. Integración del miembro residual en las actividades de la vida diaria.
Tratamiento protésico
Cuando el paciente ha alcanzado buena fuerza muscular y una buena configuración del miembro residual (muñón) y no presenta complicaciones se remite a la etapa protésica. Una vez que el paciente ha recibido la prótesis, necesitará nuevo entrenamiento para aprender a funcionar de manera adecuada con el aparato.(5,14)
En los pacientes que han sido sometidos a una amputación de la extremidad inferior, el enfoque se dirige a conseguir un patrón de marcha suave y simétrica, para lograr el máximo rendimiento energético y mejor estética. Después de conseguir la adaptación a la prótesis y realizar el entrenamiento, el resultado funcional suele ser bueno.(5,14)
Primera fase:
- Aprender a colocarse y quitarse correctamente la prótesis con instrucciones para aumentar progresivamente la tolerancia a su uso.
- Intensificar los ejercicios de equilibrio sobre las prótesis antes de intentar cualquier tipo de marcha (permanecer de pie, transferir el peso corporal a la prótesis y mantener el equilibrio).
- Patrones estáticos de la marcha y postura (utilizar el muñón para mover la prótesis y establecer un patrón de marcha).
- Corrección postural frente al espejo.
- Balanceos laterales y antero-posteriores.
- Adiestrar en las distribuciones del peso del cuerpo sobre ambos miembros inferiores.(14)
Segunda fase:
- Patrones dinámicos de la marcha y posturas entre paralelas.
- Entrenamiento de la marcha entre paralelas con prótesis rehabilitadora.
- Corregir postura frente al espejo.
- Adiestrar en el uso de ayuda ortopédica para la marcha. Utilización y destreza en el manejo de bastones.
- Corregir fases de la marcha.(14)
Tercera fase:
- Patrones dinámicos de la marcha y postura fuera de las paralelas, en planos irregulares. Marcha en zigzag, marcha lateral, marcha sobre huellas.
- Entrenamiento de marcha por terrenos planos con incremento progresivo de distancia.
- Disminución paulatina del uso de ayuda ortopédica para la marcha.(14)
Cuarta fase:
- Patrones dinámicos de la marcha y postura de las paralelas por terrenos irregulares.
- Marcha por terrenos irregulares, marcha con braceo, marcha con obstáculos, elevación y descenso de escaleras.
- Subir y bajar escalones y planos inclinados.
- Adiestrar en la incorporación desde el piso (caídas) primero en colchón y después en césped.(14)
Ejemplos de ejercicios para el adiestramiento protésico
Tanto para amputados unilaterales, como dobles y además de las actividades específicas que cada caso dicte, se pueden desarrollar los ejercicios siguientes, que, en su mayoría, se ejecutan entre las paralelas o frente al espejo:(14)
- Entre las paralelas. Apoyo alternado en cada extremidad y reducir la ayuda de las manos hasta anularla.
- Entre las paralelas. Flexionar el tronco hacia adelante y realizar extensiones lentas del tronco.
- Sentarse y levantarse de una silla.
- Elevar la pelvis de uno y otro lado, despegar el pie correspondiente del suelo.
- De pie: flexionar alternativamente la prótesis y el lado sano por la cadera y rodilla.
- De pie: con los brazos a los lados. Flexo-extensión de cuello al máximo mientras el resto del cuerpo permanece en descanso.
- De pie: los pies separados 5 cm. Se debe inclinar hacia delante sobre el eje de los tobillos.
- De pie: con el pie sano adelantado, peso descargado sobre la prótesis atrasada. Hacer que esta se flexione suavemente por la rodilla y se adelante con el mínimo esfuerzo del muñón.
- De pie: con la prótesis adelantada, peso descargado sobre la extremidad indemne. Transferir el peso sobre la prótesis y adelantar el pie sano. Si es necesario, podrá asistirse con las manos sobre las paralelas.
- De pie: realizar apoyo total sobre la prótesis. Elevar la pelvis indemne.
- Andar de lado con pequeños pasos flexionando ligeramente la prótesis.
- De pie: con los pies separados 5 cm. Peso sobre el lado indemne. Elevar la prótesis flexionando la cadera: hacer lo mismo con la pierna sana, mientras el peso corporal se descarga sobre la prótesis.
- Marcha de espaldas. Cuando el pie protésico se coloca detrás de la rodilla, esta queda bien bloqueada, pero cuando el pie sano es el retrasado, la rodilla protésica puede claudicar.
- Agacharse y elevarse sobre la extremidad indemne.
- Aprender a tirarse sobre la colchoneta, de frente, de lado y de espaldas.
- De pie: hacer oscilaciones hacia ambos lados hasta perder el equilibrio. Con apoyo sobre la prótesis, girar el cuerpo 90º y adelantar el pie sano. El giro se realizará sobre la prótesis.
- De pie: separar ambos pies 2 pulgadas. Elevar el pie protésico y cruzarlo por delante de la pierna sana. Hacer lo mismo con la extremidad indemne por delante de la prótesis.
- Seguir una línea sobre el suelo.
- Pasar obstáculos sobre el suelo (tirando con rapidez de la prótesis hacia atrás inmediatamente antes de flexionar la cadera, se obtiene una flexión más intensa que sirve para salvar los obstáculos).
- Andar sobre un plano inclinado (de lado, con la prótesis sobre la parte baja del plano). (14)
DISCUSIÓN
La amputación consiste en la extirpación o resección de parte o de la totalidad de una extremidad a través de una o más estructuras óseas, en forma perpendicular al eje longitudinal del miembro. Cuando se realiza a través de una articulación se denomina desarticulación. En sí misma supone nuevos patrones biomecánicos de carga y marcha y pueden aparecer lesiones por sobrecarga o desuso. Se conoce que las amputaciones de miembros inferiores son de 7 a 8 veces más frecuentes que las de miembros superiores. La fisioterapia interviene de manera activa durante el entrenamiento de estos pacientes amputados de extremidades inferiores para su rehabilitación.(15,16)
Las amputaciones causan gran impacto a nivel físico, emocional, familiar y social. La pérdida de una extremidad es similar al dolor provocado por la muerte de un familiar, por lo que aparece un proceso de duelo.(1) Todo ello repercute en la salud psicológica, especialmente en los primeros 2 años, con un alto porcentaje de ansiedad y depresión.(17)
La adaptación de una nueva identidad exige tomar conciencia de uno mismo y de los nuevos retos. Esta adaptación psicosocial comienza al conocer la posibilidad de ser amputado. Describen sentimientos de impotencia, al percibir una pérdida de control de su situación de salud, donde una úlcera o isquemia causan la amputación. En los pacientes de mayor edad, la comorbilidad presente genera discapacidades físicas y psicológicas sobre añadidas, no obstante, algunos amputados viven esta situación como una liberación del dolor invalidante presente antes de la cirugía.(17)
Los estudios coinciden en señalar que el papel del profesional de la salud es crucial en las áreas funcional y psicológica, donde la información sobre los acontecimientos futuros y la estimulación hacia metas alcanzables favorecen la adaptación y el afrontamiento de la nueva situación.(17)
Es evidente que la amputación de una o varias extremidades supone una pérdida de actitudes físicas que le permitían una vida social y laboral activas. Es muy probable que el amputado no pueda realizar el trabajo para el que estaba preparado, ni la vida social que antes llevaba. Esto produce, en la persona que lo padece, un estado de grave alteración emocional, que se manifiesta con crisis de confusión, abatimiento y ansiedad. Tales manifestaciones no son solo por la pérdida del miembro, sino por la sensación de desprotección e indefensión y miedo; miedo a encararse con la nueva realidad, la nueva situación, o la nueva vida; miedo incluso a pérdida de sus ingresos económicos, que pueden ser necesarios para él y para su familia.(10)
En este contexto es necesario plantearse la posibilidad de volver a trabajar. La tarea del equipo multidisciplinario, en este momento, es importante. En esta situación, el amputado, con la ayuda de todos, en primer lugar, tiene que aceptar la situación en la que se encuentra. Solo después será capaz de reordenar su vida, buscar soluciones. El amputado necesita reorientar su vida y esto no se consigue con una indemnización económica o una jubilación anticipada. La solución es, la reorientación profesional, teniendo en cuenta las capacidades residuales o las nuevas capacidades adquiridas en cursos de formación para otros trabajos, además de su capacidad para adaptarse a la nueva situación, donde juegan un importante papel los profesionales de la salud, implicados en este proceso.(10)
En la etapa de tratamiento fisioterapéutico pre-protésico, la responsabilidad recae sobre el técnico y el terapeuta físico, este es un equipo complementario que toma en cuenta el nivel de la amputación, el nivel protésico para las futuras posibilidades laborales, etc. Debe fijarse la meta y buscar la prótesis que mejor se adecue a las necesidades de cada paciente. El terapeuta físico y el técnico protésico, no podrían luchar solos contra todo ello, es preciso el apoyo de todo el equipo, para que el paciente entre con ilusión, una vez adaptada la prótesis, en la siguiente etapa de rehabilitación integral, la del entrenamiento protésico.(10,17)
La medicina tradicional en si misma sigue coexistiendo gracias a la transmisión oral del conocimiento de generación en generación, a través de procesos de aprendizaje y reconocimiento de lo originario y tradicional de cada pueblo. Reconocimiento que también ha sido asumido por la Organización Mundial de la Salud (OMS), dado que la medicina tradicional ha venido contribuyendo en el acceso a la atención sanitaria, basada en una atención accesible y asequible tanto económica como socioculturalmente.(18)
La medicina tradicional es una parte importante y con frecuencia subestimada de los servicios de salud. En algunos países, la medicina tradicional o medicina no convencional suele denominarse medicina complementaria. Históricamente, la medicina tradicional se ha utilizado para mantener la salud, y prevenir y tratar enfermedades, en particular enfermedades crónicas.(18)
Los pacientes amputados y las familias asumen una posición de exclusión social. Se excluyen por prejuicio o incapacidad física de la actividad productiva que desarrollaban antes de sufrir la pérdida de una o varias extremidades, en ocasiones se tornan dependientes y evaden llevar a cabo las actividades de su vida cotidiana. Todo ello exige a las familias a preparar una persona, para ayudar al discapacitado para realizar sus actividades de higiene, ingerir los alimentos y entretenerse para desenvolverse en la vida diaria.
Los objetivos para los amputados de miembros inferiores será instruirse para caminar nuevamente y este proceso obedecerá a varios factores. Es necesario decir que volverán a aprender esta destreza después de la actividad quirúrgica, mediante los entrenamientos diseñados por los rehabilitadores. El paciente deberá trabajar con numerosos fisioterapeutas para poder andar de nuevo. Ellos también le ayudarán a establecer nuevas metas y a disponer de un plan de rehabilitación basado en sus insuficiencias y necesidades.
La combinación del tratamiento rehabilitador y la medicina natural y tradicional en un paciente con amputación del miembro inferior izquierdo, no solo se trata de la acción rehabilitadora, del acondicionamiento motor y funcional y de la participación en su vida diaria, sino que existe un efecto útil comprobado por los profesionales de la terapia ocupacional y de la fisioterapia en la prevención de complicaciones médicas. La fisioterapia y la medicina natural y tradicional son disciplinas imprescindibles en las cirugías relacionadas con la amputación total o parcial de miembros inferiores de los pacientes. La presencia de enfermedades crónicas en pacientes amputados que necesitan tratamiento rehabilitador para poder incorporarse a la vida diaria, suele ser más difícil, si no se cuenta con especialistas preparados para desempeñar esta compleja labor que se sustenta con el apoyo del paciente y su familia.
Conflicto de intereses:
Los autores declaran la no existencia de conflictos de intereses relacionados con el estudio.
Los roles de autoría:
1. Conceptualización: Ismaray Sacerio González, Elohilda de la Cruz Jiménez.
2. Curación de datos: Ismaray Sacerio González, Elohilda de la Cruz Jiménez.
3. Análisis formal: Ismaray Sacerio González.
4. Adquisición de fondos: Esta investigación no contó con la adquisición de fondos.
5. Investigación: Ismaray Sacerio González, Elohilda de la Cruz Jiménez, Silvia Georgina de la Torre Castellanos.
6. Metodología: Ismaray Sacerio González, Elohilda de la Cruz Jiménez.
7. Administración del proyecto: Ismaray Sacerio González.
8. Recursos: Ismaray Sacerio González, Elohilda de la Cruz Jiménez.
9. Software: Ismaray Sacerio González.
10. Supervisión: Ismaray Sacerio González.
11. Validación: Ismaray Sacerio González, Silvia Georgina de la Torre Castellanos.
12. Visualización: Ismaray Sacerio González.
13. Redacción del borrador original: Ismaray Sacerio González, Elohilda de la Cruz Jiménez.
14. Redacción, revisión y edición: Ismaray Sacerio González, Elohilda de la Cruz Jiménez.
REFERENCIAS BIBLIOGRÁFICAS
- Vázquez E. Los amputados y su rehabilitación un reto para el estado. Academia Nacional de Medicina de México [Internet]. Chapultepec: ANMM; 2016 [citado 7 Dic 2020]. Disponible en: https://www.anmm.org.mx/publicaciones/ultimas_publicaciones/Rehabilitacion.pdf [Buscar en Google Scholar]
- Varela PG, Prieto HL. Programa de atención integral de pacientes amputados de miembros pélvicos para la mejora de la calidad de la atención. Rev Mex Med Fis Rehab [Internet]. 2011 [citado Dic 23];23(1):[aprox. 6p]. Disponible en: https://www.medigraphic.org.mx [Buscar en Google Scholar]
- Govantes Y, Alba C, Arias A. Protocolo de actuación en la rehabilitación de pacientes amputados de miembro inferior. Rev Cubana Med Fís Rehab [Internet]. 2016 [citado 7 Oct 2022];8(1):[aprox. 10p]. Disponible en: https://revrehabilitacion.sld.cu/index.php/reh/article/view/27 [Buscar en Google Scholar]
- Kessler H. Handbook of physical medicine and rehabilitation [Internet]. New York: American Medical Association; 1950 [citado 3 Dic 2022]. Disponible en: https://revrehabilitacion.sld.cu/index.php/reh/article/view/27 [Buscar en Google Scholar]
- Adeen MH, Coll JL, Rodríguez AR, García MB, García AM. Programa de ejercicios físicos terapéuticos para pacientes amputados. Podium [Internet]. 2020 [citado 29 Ene 2023];15(3):[aprox. 12p]. Disponible en: https://podium.upr.edu.cu/index.php/podium/article/view/964/html [Buscar en Google Scholar]
- Martínez Y, Fernández LC, Cabrera JL, Almeida L. Calidad de vida en pacientes con enfermedad arterial periférica de miembros inferiores en estadios iniciales. Rev Cubana Angiol [Internet]. 2018 [citado 7 Dic 2020];19(1):[aprox. 12p]. Disponible en: https://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1682-00372018000100003 [Buscar en Google Scholar]
- Ocampo ML, Henao LM, Vásquez L. Amputación de miembro inferior: cambios funcionales, inmovilización y actividad física [Internet]. Bogotá: Universidad del Rosario; 2013 [citado 12 Sep 2022]. Disponible en: https://www.urosario.edu.co/urosario_files/PortalUrosario/09/09ecdc88-5c0d-47d6-955f-a671bbc97c45.pdf [Buscar en Google Scholar]
- Mediprax. Recomendaciones para rehabilitación en amputados [Internet]. Puebla: Mediprax; 2023 [citado 24 Feb 2023]. Disponible en: https://mediprax.mx/2023/10/04/recomendaciones-para-rehabilitacion-en-amputados/ [Buscar en Google Scholar]
- Ministerio de Salud Pública. Programa para el desarrollo y la generalización de la medicina tradicional y natural [Internet]. La Habana: MINSAP; 2011 [citado 30 May 2022]. Disponible en: https://www.paho.org/cub/dmdocuments/Prog Nac MTN 2012.pdf [Buscar en Google Scholar]
- Oxolón MP. Tratamiento fisioterapéutico en amputados de miembro superior [Internet]. Lima: Universidad Inca Garcilaso de la Vega; 2018 [citado 11 Sep 2023]. Disponible en: https://repositorio.uigv.edu.pe/handle/20.500.11818/3772 [Buscar en Google Scholar]
- Climent JM, Pastor G. Lesiones y atrapamientos de los nervios periféricos dolor neuropático [Internet]. España: Canal Estrategia Editorial; 2017 [citado 24 Dic 2022]. Disponible en: https://www.todostuslibros.com/libros/lesiones-y-atrapamientos-de-los-nervios-perifericos-dolor-neuropatico_978-84-16813-32-2 [Buscar en Google Scholar]
- Martínez PA, Palmero AR, Gómez ZO, Domínguez SN. Necrosis cutánea profunda por la aplicación local de hojas de Piper auritum Kunth. (caisimón de anís). Rev Cubana Plant Med [Internet]. 2011 [citado 30 May 2022];16(2):[aprox. 10p]. Disponible en: https://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1028-47962011000200010 [Buscar en Google Scholar]
- Moreno C, Fernández MJ, Iglesias A, García JF, Guisado R. Tratamiento protésico y funcional en amputados de miembro inferior. Rev Iberoam Fisioter Kinesiol [Internet]. 2003 [citado 11 Sep 2023];6(1):[aprox. 15p]. Disponible en: https://www.elsevier.es/es-revista-revista-iberoamericana-fisioterapia-kinesiologia-176-pdf-13063649 [Buscar en Google Scholar]
- Viscasillas L, Tabuenca N, Betés MJ, Arregui R. Tratamiento fisioterápico en pacientes amputados de miembro inferior. Rev Sanit Invest [Internet]. 2020 [citado 28 Ago 2022]; . Disponible en: https://revistasanitariadeinvestigacion.com/tratamiento-fisioterapico-en-pacientes-amputados-de-miembro-inferior/ [Buscar en Google Scholar]
- González R. Fisioterapia del paciente amputado. En: González R. Rehabilitación médica. Barcelona: Masson; 2004: p. 417-41 [Buscar en Google Scholar]
- Font I, Llauradó M, Pallarés A, García F. Factores Psicosociales implicados en la amputación. Revisión sistemática de la literatura. Atem Primar [Internet]. 2016 [citado 31 Mar 2023]; . Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6877891/ [Buscar en Google Scholar]
- Pérez M. Calidad de vida percibida e impacto psicológico en mayores de 65 años con amputación no traumática de miembros inferiores [Internet]. Zaragoza: Universidad de Zaragoza; 2021 [citado 30 Mar 2022]. Disponible en: https://zaguan.unizar.es/record/106816/files/TAZ-TFM-2021-146.pdf [Buscar en Google Scholar]
- Organizacion Mundial de la Salud. Estrategia de la OMS sobre medicina tradicional 2014-2023 [Internet]. Ginebra: OMS; 2013 [citado 31 Mar 2022]. Disponible en: https://www.who.int/es/publications/i/item/9789241506096 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129