Presentaciones de casos
Obstrucción al flujo de salida de la unión esófago-gástrica: causa poco conocida de disfagia
Gastric-esophageal Junction Outflow Obstruction: Little-known Cause of Dysphagia
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2021-01-06 13:10:48
Aprobado: 2021-06-29 12:08:24
Correspondencia: Yoandy Hernández Casas. Instituto de Gastroenterología. La Habana. yoandyhdez81@gmail.com
RESUMEN
Palabras clave: unión esofagogástrica; reflujo gastroesofágico; trastornos de deglución
ABSTRACT
Key words: esophagogastric junction; gastroesophageal reflux; deglutition disorders
INTRODUCCIÓN
Desde que Clouse y cols.(1) hace menos de 30 años comenzaron a aplicar la manometría de alta resolución (MAR) utilizando el análisis de la topografía de presión esofágica (consiste en la interpretación de los resultados ofrecidos por este nuevo equipo de una manera secuencial y jerárquica), todo lo que se conocía hasta ese momento de los trastornos funcionales esofágicos sufrió un cambio significativo. Fueron introducidos nuevos conceptos, medidas, se identificaron nuevas enfermedades y hasta la fecha se han publicado 3 versiones en un lapso de algo más de dos lustros de lo que se conoce como la Clasificación de Chicago (CC) para los trastornos motores esofágicos.(1,2)
La obstrucción al flujo de salida de la unión esófago-gástrica (OFSUEG) según la versión 3.0 de la Clasificación de Chicago se define como un trastorno motor esofágico caracterizado por una presión de la relajación integrada elevada (IRP) (por sus siglas en inglés), con una peristalsis del cuerpo esofágico débil o intacta que no cumple con ninguno de los criterios de acalasia.(3)
Esta entidad puede ser idiopática o secundaria a varias causas. Se plantea que el origen idiopático de este trastorno es una variante de acalasia o una de reciente comienzo y que no cumple en ese momento los criterios la acalasia, ya que en varios estudios se ha observado su progresión. Puede ser secundaria a la ingestión de opio o medicamentos derivados de esta sustancia; funduplicaturas en pacientes operados de enfermedad por reflujo gastro-esofágico; enfermedades infiltrativas o inflamatorias del esófago como la amiloidosis, esofagitis eosinofílica y la esclerodermia, por solo citar las más frecuentes.
La obstrucción al flujo de salida de la unión esófago-gástrica (OFSUEG) ha sido reportada en el 14 % de los pacientes a los que se les realiza una manometría de alta resolución (MAR) es más frecuente en mujeres y entre los 51 y 69 años de edad.(4)
El síntoma predominante de esta enfermedad es la disfagia, pero pueden verse asociados comúnmente el dolor torácico, la regurgitación y la pirosis, otros menos frecuentes son: la sensación de globo, la tos y el hipo.(5) Su diagnóstico es únicamente manométrico pero debido a que puede ser secundaria a varias causas se requiere de otros estudios complementarios para confirmar su diagnóstico, por lo que se requieren de otras pruebas de imágenes como la tomografía y/o procedimientos endoscópicos como la ecoendoscopia.(6)
La estrategia terapéutica a seguir en estos pacientes depende de su etiología, debe ser personalizada, dependiendo del origen de este trastorno en el caso de ser secundario. Cuando su causa es funcional o idiopática las terapias van dirigidas a disminuir la presión del esfínter esofágico inferior (EEI) y todas las alternativas son endoscópicas (dilataciones, inyección de toxina botulínica, miotomía) o quirúrgicas (miotomía de Heller) aunque se han descrito casos en que los síntomas remiten espontáneamente.(7)
El objetivo de este artículo es describir el caso de un paciente que aquejó de disfagia durante varios años sin ser identificada una causa, concluyéndose como una obstrucción al flujo de salida de la unión esófago-gástrica después de su estudio en Instituto de Gastroenterología.
PRESENTACIÓN DEL CASO
Se presenta el caso de un paciente de sexo masculino, de 34 años de edad, de color de la piel blanca, de procedencia urbana, sin antecedentes patológicos personales, como antecedentes patológicos familiares refirió que su madre padeció de cáncer de tiroides y sus hermanos padecen de asma bronquial. Fue operado de apendicectomía hacía 15 años, sin secuelas, no presentaba alergias medicamentosas conocidas, no ha recibido transfusiones ni refirió traumatismos. Sin hábitos tóxicos, no consume ningún medicamento sin prescripción médica, hace años recibió tratamiento para la infección por Helicobácter Pylori con triple terapia clásica con claritromicina, ocasionalmente le fueron prescritos tratamientos en varias ocasiones con omeprazol y domperidona a dosis habituales.
El paciente describió que hacía 5 años comenzó a presentar sensación esporádica y de ligera intensidad de atoro con alimentos sólidos, sin asociarse a ningún otro síntoma a la cual no le prestó atención por su poca frecuencia. Hacía aproximadamente año y medio comenzó a ser más habitual ganando en intensidad y llegando a ser actualmente casi todos los días, nunca presentó dificultad para tragar los líquidos, su localización siempre fue torácica sin precisar exactamente a qué nivel, señaló una pérdida de peso no cuantificada y no significativa, además refirió, aunque muy eventualmente, regurgitación, hipo y vómitos postpandriales tempranos con restos de alimentarios.
Acudió en repetidas ocasiones al facultativo en su provincia de residencia donde fue evaluado con estudios imagenológicos y endoscópicos, algunos de estos en más de una ocasión, resultaron siempre normales. Por todo lo anterior y debido a no tener ningún diagnóstico fue remitido al Instituto de Gastroenterología, donde fue ingresado.
Examen físico
A su ingreso el examen físico fue completamente normal, presentaba un índice de masa corporal (IMC) de 19,7 (normopeso), sus signos vitales también se encontraban dentro de los parámetros normales.
Complementarios
Los resultados del hemograma, coagulograma y hemoquímica fueron normales.
Estudio por imágenes
Los rayos X de tórax mostraron índice cardiotorácico normal, sin lesiones pleuropulmonares.
El ultrasonido abdominal no mostró alteraciones en los órganos del abdomen.
Los rayos X de esófago-estómago-duodeno contrastado bajo visión fluoroscópica: evidenciaron esófago permeable sin evidencia de trastorno motor, ni reflujo gastro-esofágico, el estómago y duodeno se observaron sin lesiones orgánicas ni funcionales.
La endoscopia digestiva superior mostró duodeno sin alteraciones, en el estómago la mucosa del antro presentaba eritema en forma de parches, el resto del órgano no mostró alteraciones, la unión esófago-gástrica no exhibía desplazamiento de la línea Z y el esófago no presentaba alteraciones orgánicas ni funcionales, la conclusión del procedimiento fue una gastritis antral eritematosa ligera.
Estudio histopatológico
Se tomó muestra de la mucosa del esófago para su estudio histológico.
La biopsia esofágica evidenció fragmentos de epitelio esofágico dentro de los límites histológicos normales.
Según las manifestaciones clínicas referida por el paciente y los resultados normales de los estudios realizados hasta este momento, considerados como básicos para el estudio de una disfagia esofágica, se analizó en colectivo y se sospechó la posibilidad de que el paciente presentara una disfagia de causa funcional decidiéndose entonces realizar una manometría de alta resolución (MAR).
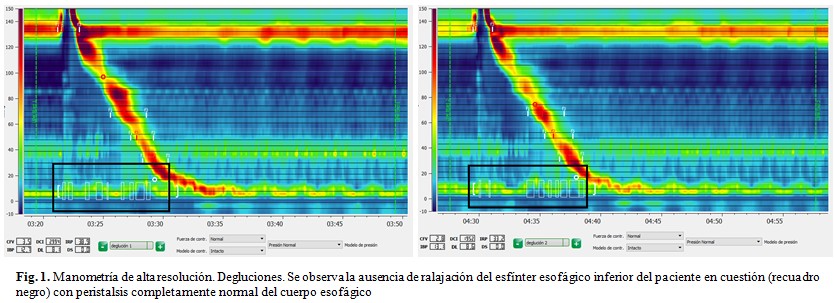
En la manometría de alta resolución se obtuvo la siguiente topografía de las presiones esofágicas en 10 degluciones: IRP (mediana) 32,4 mmHg (valor normal hasta 28 mmHg).
Latencia distal mayor de 4,5 segundos en todas las degluciones.
Integral de la contracción distal 2104 mmHg/cm/segundos, mayor de 450 en todas las degluciones.
No se evidenció presurización de ningún tipo en ninguna deglución. Por tanto, con una relajación integrada elevada IRP elevado y presencia de peristalsis normal que descarta los 3 tipos de acalasia, se concluyó como una obstrucción al flujo de salida de la unión esófago-gástrica basándose en la Clasificación de Chicago para los trastornos motores funcionales del esófago.(3) (Fig. 1).
Ante este resultado se indicó una ecoendoscopia para descartar afecciones de la pared esofágica o compresiones extrínsecas las cuales no pudieron ser identificadas por las pruebas previamente realizadas, siendo este normal.
Se decidió con el consentimiento del paciente realizar tratamiento endoscópico con dilatación del EEI con balón. El procedimiento ocurrió sin complicaciones resolviéndose la disfagia y siendo egresado posteriormente.
DISCUSIÓN
La obstrucción al flujo de salida de la unión esófago-gástrica (OFSUEG) constituye uno de los trastornos motores esofágicos en los que se identifica una hipertonía del esfínter esofágico inferior (EEI) y una incapacidad de este para relajarse con la deglución. Esta entidad solía ser llamada como esfínter esofágico-hipertónico o trastorno de la relajación del EEI, cuando se usaba la manometría convencional, luego, con la primera clasificación por manometría de alta resolución (MAR) se identificó como una obstrucción funcional del EEI, hasta que fue demostrado que se asociaba también a una presión intrabolo aumentada y se le confirió el término actual.(8)
La prevalencia exacta de esta entidad no está clara aún, no existen estudios en grandes grupos poblacionales en los que se use la manometría de alta resolución (MAR).
En series de casos publicadas de pacientes con síntomas esofágicos la mayoría realizados en centros de atención terciaria esta oscila entre el 3 y el 21 %, basados en la versión 3.0 de la Clasificación de Chicago para los trastornos motores funcionales. La edad media se describió entre los 56 y los 67 años predominando siempre el sexo femenino (55-88 %).(9) En Cuba, recientemente se publicó un artículo realizado en el Centro de Cirugía de Mínimo Acceso donde la prevalencia en una muestra de 611 MAR fue del 1,14 %, un tanto por debajo de las publicaciones extranjeras, vale la pena explicar que en este estudio se incluyeron pacientes con múltiples indicaciones para este estudio, en contraposición con los foráneos donde solo se incluían pacientes con disfagia no orgánica, además no se excluyeron las MAR de reevaluación en pacientes en los que ya se había realizado este procedimiento pudiendo afectar así el resultado.(10)
El diagnóstico de la obstrucción al flujo de salida de la unión esófago-gástrica (OFSUEG) es puramente manométrico, definido por una presión de la relajación integrada (IRP) elevada y una peristalsis del cuerpo esofágico débil o normal. La última versión de la clasificación para estos trastornos utiliza el valor de la mediana de un total de 10 degluciones para este criterio y así se evita que valores extremos afecten en resultado como ocurriría si se usara la media, estadístico que se utilizaba con anterioridad. El límite superior normal del IRP varía de 15 a 28 mmHg según el tipo de transductor que se utilice, ManoScan ESO (Medtronic) y Unisensor respectivamente.(3)
Clínicamente los pacientes con este padecimiento suelen referir disfagia (36-89 %) seguido de dolor retroesternal (10-71 %), pirosis y/o regurgitación (8,4-35 %). Síntomas atípicos de enfermedad por reflujo gastroesofágico como tos crónica, cambios de voz, sensación de globo faríngeo y epigastralgia han sido reportados con incierta asociación clínica.(11)
La etiología de la obstrucción al flujo de salida de la unión esófago-gástrica puede subdividirse en cuatro categorías generales: mecánica, funcional, relacionada con medicamentos y por artefacto. Existe variabilidad en relación con su frecuencia de presentación en las diferentes publicaciones entre estos 4 subgrupos. Entre las causas mecánicas más frecuentes están: las funduplicaturas, la hernia hiatal y las estenosis cercanas a la unión esófago-gástrica por ese orden, otras menos frecuentes fueron las membranas, los anillos esofágicos, tumores, compresiones vasculares y la esofagitis eosinofílica.(9)
Existen ya varios estudios en los que se ha demostrado la relación del uso del opio y medicamentos opioides con el diagnóstico de OFSUGE. Babaei y cols.(12) revisaron retrospectivamente una serie de pacientes a los que se les realizó MAR en los 10 años previos, encontrando que el 10 % eran consumidores crónicos de estas sustancias, de estos el 13 % presentaron hallazgos manométricos de OFSUEG y acalasia tipo 3 respectivamente (p‹0.0001).
La causa funcional varía entre un 32 y un 94 % en la literatura publicada de este tema, una gran parte de estos casos constituyen una variante de acalasia y se tratan como tal, la otra parte evoluciona en 2 vías, una encaminada a la resolución sin tratamiento alguno y otros a la acalasia.(4,9) Finalmente, el resto de los casos se deben a artefactos producidos por una mala técnica durante la realización de la MAR o por defectos en el equipamiento que se usa para este fin, en todo caso debe ser sospechado mediante las manifestaciones clínicas que presentan estos pacientes y el resto de los estudios que se indican para evaluar la disfagia.
Para completar o asegurar el diagnóstico de este trastorno, muchos expertos recomiendan realizar investigaciones más complejas como la ecoendoscopia, la tomografía axial computarizada (TAC) y la prueba de imagen funcional luminal para descartar etiologías malignas, esto lo hacen sin evidencia, puramente basados en la experiencia. Muy recientemente Liu y cols.(13) estudiaron a 107 pacientes con OFSUEG a los cuales se les realizó TAC y ecoendoscopia y concluyeron que estos dos estudios no aportaron ningún elemento nuevo al diagnóstico y no fueron útiles para dilucidar la causa de la OFSUEG.
En la actualidad está demostrado que en muchos pacientes con OFSUEG los síntomas y los hallazgos manométricos tendrán resolución sin necesidad de intervención terapéutica con el tiempo. Siguiendo esta observación el objetivo del tratamiento es identificar los subgrupos de pacientes con manifestaciones esofágicas significativas y duraderas que se beneficiarían de la necesidad realizar procedimientos terapéuticos, ya que todos son invasivos y no exentos de riesgo.
Como las series publicadas sobre el tema son relativamente pequeñas no se cuenta con un acertado nivel de evidencia para recomendar un esquema de tratamiento específico. Dentro del arsenal para tratar esta patología se cuenta con medicamentos donde se incluyen los inhibidores de bomba de protones y los anticálcicos, también son útiles los procedimientos endoscópicos como la inyección de toxina botulínica, la dilatación neumática del EEI y la miotomía por vía endoscópica. Por último el paciente puede llegar a ser sometido a una miotomía de Heller vía laparoscópica. Es necesario entonces un tratamiento individualizado en cada caso, teniendo en cuenta la experiencia con que cuenten los especialistas actuantes, la tecnología y los medios disponibles en el centro de atención en función de las manifestaciones clínicas que presente el paciente, para así evitar riesgos innecesarios que podrían implicar futuras complicaciones.(11)
La obstrucción al flujo de salida de la unión esófago-gástrica es un trastorno que involucra un diverso grupo de etiologías, su diagnóstico es manométrico, pudiendo utilizarse otros estudios para revelar la causa de la enfermedad, la estrategia terapéutica dependerá de la causa y debe ser personalizada, su síntoma principal es la disfagia; al ser una entidad relativamente nueva puede ser pasada por alto de no ser sospechada.
Conflicto de intereses:
Los autores declaran la no existencia de conflictos de intereses relacionados con el estudio.
Los roles de autoría:
1. Conceptualización: Yoandy Hernández Casas.
2. Curación de datos: Yoandy Hernández Casas.
3. Análisis formal: Yoandy Hernández Casas.
4. Adquisición de fondos: Esta investigación no contó con la adquisición de fondos.
5. Investigación: Yoandy Hernández Casas, Nélcido Luis Sánchez García, Ulises Periles Gordillo.
6. Metodología: Yoandy Hernández Casas, Nélcido Luis Sánchez García, Ulises Periles Gordillo.
7. Administración del proyecto: Yoandy Hernández Casas.
8. Recursos: Nélcido Luis Sánchez García, Ulises Periles Gordillo.
9. Software: Nélcido Luis Sánchez García, Ulises Periles Gordillo.
10. Supervisión: Yoandy Hernández Casas.
11. Validación: Yoandy Hernández Casas, Nélcido Luis Sánchez García.
12. Visualización: Ulises Periles Gordillo.
13. Redacción del borrador original: Yoandy Hernández Casas, Nélcido Luis Sánchez García.
14. Redacción revisión y edición: Yoandy Hernández Casas, Ulises Periles Gordillo.
REFERENCIAS BIBLIOGRÁFICAS
- Clouse RE, Staiano A. Topography of the esophageal peristaltic pressure wave. Am J Physiol. 1991;261(4 Pt 1):677-84 [Buscar en Google Scholar]
- Flández J, Monrroy H, Morales E, Cisternas D. Clasifcación de Chicago para trastornos de la motilidad esofágica versión 3.0. Gastroenterol Latinoam [revista en Internet]. 2016 [citado 12 Feb 2020];27(1):[aprox. 5p]. Disponible en: https://gastrolat.org/DOI/PDF/10.0716/gastrolat2016n100008.pdf [Buscar en Google Scholar]
- Kahrilas PJ, Bredenoord AJ, Fox M, Gyawali CP, Roman S, Smout AJ, et al. The Chicago Classification of esophageal motility disorders, v3.0. Neurogastroenterol Motil. 2015;27(2):160-74 [Buscar en Google Scholar]
- Beveridge C, Lynch K. Diagnosis and Management of Esophagogastric Junction Outflow Obstruction. Gastroenterol Hepatol. 2020;16(3):131-8 [Buscar en Google Scholar]
- Triadafilopoulos G, Clarke JO. Clinical and manometric characteristics of patients with oesophagogastric outflow obstruction: towards a new classification. BMJ Open Gastroenterol. 2018;5(1):e000210 [Buscar en Google Scholar]
- Kahrilas PJ, Bredenoord AJ, Fox M, Gyawali CP, Roman S, Smout AJ, et al. Advances in the management of oesophageal motility disorders in the era of high-resolution manometry: a focus on achalasia syndromes. Nat Rev Gastroenterol Hepatol. 2018;15(5):677-88 [Buscar en Google Scholar]
- Samo S, Qayed E. Esophagogastric junction outflow obstruction: Where are we now in diagnosis and management?. World J Gastroenterol. 2019;25(4):411-7 [Buscar en Google Scholar]
- Van Hoeij FB, Bredenoord AJ. Clinical Application of Esophageal High-resolution Manometry in the Diagnosis of Esophageal Motility Disorders. J Neurogastroenterol Motil. 2016;22(1):6-13 [Buscar en Google Scholar]
- Zikos TA, Triadafilopoulos G, Clarke JO. Esophagogastric Junction Outflow Obstruction: Current Approach to Diagnosis and Management. Curr Gastroenterol Rep. 2020;22(2):9 [Buscar en Google Scholar]
- Anido V, Amable T, Labrada M, Armenteros MC, Díaz Z. La manometría de alta resolución en los trastornos motores del esófago. Introducción en Cuba. Rev Haban Cienc Méd [revista en Internet]. 2020 [citado 12 Mar 2021];19(4):[aprox. 10p]. Disponible en: https://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1729-519X2020000500006 [Buscar en Google Scholar]
- Patcharatrakul T, Alkaddour A, Pitisuttithum P, Jangsirikul S, Vega JK, Clare JO, et al. How to approach esophagogastric junction out flow obstruction?. Ann NY Acad Sci. 2020;1481(1):210-23 [Buscar en Google Scholar]
- Babae A, Szabo A, Shad S, Massey BT. Chronic daily opioid exposure is associated with dysphagia, esophageal outflow obstruction, and disordered peristalsis. Neurogastroenterol Motil. 2019;31(7):e13601 [Buscar en Google Scholar]
- Liu A, Woo M, Nasser Y, Gupta M, Buresi MC, Curley M, et al. Esophagogastric junction outflow obstruction on manometry: Outcomes and lack of benefit from CT and EUS. Neurogastroenterol Motil. 2019;31(12):13712 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129