Presentaciones de casos
Sarcoidosis: presentación de un caso y revisión de la literatura
Sarcoidosis: Case Presentation and Literature Review
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2016-03-09 09:52:35
Aprobado: 2016-07-03 08:03:39
Correspondencia: Dayana Alomá Fortún. Hospital General Universitario Dr. Gustavo Aldereguía Lima. Cienfuegos. dayana.aloma@gal.sld.cu
RESUMEN
Palabras clave: sarcoidosis; informes de casos
ABSTRACT
Key words: sarcoidosis; case reports
INTRODUCCIÓN
De la sarcoidosis puede decirse con justicia que es un enigma envuelto en un misterio como lo califica Robbins.1
No solo se desconoce la etiología —aunque en la actualidad se afirma que es una enfermedad de origen inmune— sino que otros la consideran de causa desconocida.2
Muchos autores coinciden en definirla como una enfermedad sistémica de etiología desconocida en la que se han implicado agentes infecciosos, polvos inorgánicos o sustancias orgánicas, caracterizada por la presencia de una inflamación granulomatosa no necrotizante3 con acumulación de linfocitos CD4+ y monocitos en los tejidos afectados.4
La presentación y curso clínico varían desde la enfermedad asintomática con la resolución espontánea, hasta la falla multiorgánica y eventualmente la muerte,5 afectando órganos como: hígado, bazo, ojos, piel 6 y pulmón, este último en más del 90 % de pacientes.
La sarcoidosis afecta a personas de ambos sexos, de diferentes razas y lugares geográficos, con predisposición entre los 20 y 40 años.7
El diagnóstico de sarcoidosis se basa en un cuadro clínico y radiográfico de presentación compatibles, así como en signos histológicos (granulomas no caseificantes en la biopsia, sin organismos o partículas). Varios informes han demostrado el valor de tomografía por emisión de positrones para detectar la enfermedad oculta que puede además ayudar a determinar un sitio accesible para la biopsia, en particular en los casos difíciles como el compromiso cardíaco o neurológico.8
Por ser esta una entidad difícil de explicar y entender, además de ser escasamente diagnosticada en nuestro medio se decide presentar ese caso clínico.
PRESENTACIÓN DEL CASO
Se presenta el caso de un paciente de 38 años, de color de piel negra, con antecedentes de asma bronquial desde temprana edad, que no precisaba tratamiento y que se dedicaba a los trabajos manuales en el arreglo de relojes con el uso de varios productos químicos.
Este paciente acudió al cuerpo de guardia de medicina interna, refiriendo que desde hacía aproximadamente 2 meses venía presentando falta de aire, que se intensificaba a los esfuerzos, que se acompañaba de tos con expectoración amarillenta que se hacía más marcada por las noches y en las mañanas. Además refería opresión torácica de ligera intensidad y pérdida del apetito, palpitaciones y febrícula, razón por la cual acudió a su área de salud donde fue medicado con azitromicina durante 6 días, tratamiento con el cual no cedieron los síntomas. Se recibió en el Servicio con ligero empeoramiento de la clínica antes referida.
Luego de proceder con el examen físico del paciente, a pesar de no obtener ningún dato clínico, se decidió indicar una radiografía de tórax, en la que llamaba la atención un marcado ensanchado simétrico bilateral en la región del mediastino. Se decidió ingresar con la impresión diagnóstica de neumopatía inflamatoria, y se indicó tratamiento antibiótico con cefuroxima 750 mg c/8 horas por 7 días.
Luego del cumplimiento con la antibioticoterapia se realizó radiografía de tórax evolutiva cuyo informe por parte del departamento de radiología precisó mejoría radiológica, pero persistía el engrosamiento hiliar bilateral que se describe como hilios en patatas, dando como diagnóstico presuntivo el de sarcoidosis o linfoma, se sugirió además la realización de tomografía axial computarizada (TAC).
Se realizaron además varios exámenes de hemoquímica, resultandos estos dentro de los valores normales.
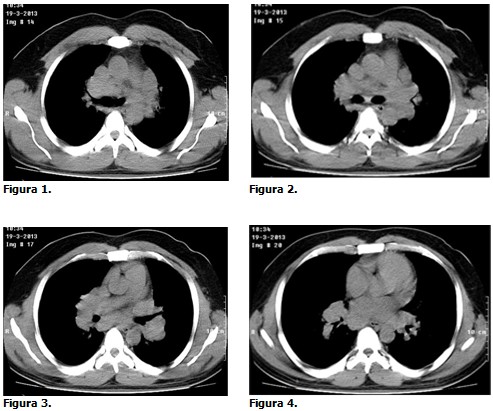
Se realizó TAC (simple y contrastada) donde se observaron múltiples adenopatías en todos los compartimentos del mediastino con acentuación de la trama reticular de ambos pulmones, lo cual realza aún más los diagnósticos anteriores. (Figuras 1, 2, 3 y 4).
Dada la poca disponibilidad de nuestro centro para realizar otras pruebas confirmatorias se colegió con el Hospital Hermanos Ameijeiras donde se le realizó al paciente, una toracoscopia por mínimo acceso con toma de biopsia ganglionar donde se confirmó el diagnóstico de sarcoidosis, a partir del cual se inició tratamiento con prednisona.Se repitió la radiografía de tórax evolutiva a los 6 meses de tratamiento donde se evidenció la mejoría radiológica.
DISCUSIÓN
La sarcoidosis, (del griego sarx, que significa carne) o enfermedad de Besnier-Boeck, es un padecimiento granulomatoso sistémico, de carácter autoinmune,9-11 que en la mayoría de los casos remite espontáneamente aunque en ocasiones evoluciona hacia la cronicidad.12
El inicio del conocimiento de la sarcoidosis comienza en 1869, cuando Carl William Boeck, dermatólogo noruego, y Jonathan Hutchinson en 1877, célebre cirujano y dermatólogo inglés descubrieron, independientemente, ciertas lesiones dermatológicas raras.2
En su sinonimia guarda varios nombres: lupus pernio de Besnier, linfogranulamotosis benigna de Schaumann, síndrome o enfermedad de Jonathan Hutchinson, psoriasis papilar de Hutchinson, sarcoidosis subcutánea de Darier-Roussy, fiebre uveoparotídea de Heerfordt-Waldenström, osteítis cistoide múltiple de Jungling, tuberculosis magnocelular granulomatosa de Ziegler-Mylius-Schaumann, reticulosis epitelioide, sarcoide de Boeck, enfermedad del polen de pino, tuberculosis nodular, poliosteítis pseudoquística de Chevalier, sarcoidosis de Mortimer. 1,2
Su frecuencia varía en las diferentes regiones geográficas, y se informa una incidencia de entre 5 a 40 casos por cada 100 000 habitantes/año, siendo mayor en países escandinavos y en la población afro-norteamericana13-16 siendo ligeramente más común en mujeres.
Latinoamérica es una región con baja incidencia, probablemente por diferencias genéticas y de exposición ambiental a determinados antígenos o por la falta de programas de relevamiento, y la alta prevalencia de otras enfermedades granulomatosas endémicas (tuberculosis, lepra, micosis profundas) que confunden el diagnóstico.17-20
En Cuba, el primer caso informado corresponde al municipio de Moa, en la provincia de Holguín, según informa Monier en 1991.21
Desde el punto de vista clínico puede afectar varios órganos:22
- Pulmones (90 %): tos no productiva, disnea y a veces sibilancia. La pleura puede estar afectada pero no es frecuente.
La radiografía de tórax puede mostrar signos de diferentes estadios:
Estadio 1: linfadenopatía hiliar bilateral solamente (posibilidad de remisión espontánea 55-90 %).
Estadio 2: linfadenopatía hiliar bilateral plus infiltrados pulmonares (40-70 %).
Estadio 3: infiltrados pulmonares solos (10-20 %).
Estadio 4: fibrosis pulmonar (0 %).
- Piel (24 %): eritema nodoso como manifestación más reconocible (síndrome de eritema nodoso, artralgia, malestar sistémico, y linfadenopatías hiliares bilaterales en la radiografía de tórax).
Se observa una amplia variedad de anomalías de la piel, incluyendo lesiones maculopapular, lupus pernio (a menudo asociada con la enfermedad más crónica), nódulos e hiperpigmentación o hipopigmentación.
- Linfadenopatía (15 %): la linfadenopatía extratorácica es frecuente y causa de alarma, dada la posibilidad de diagnósticos como el linfoma y la tuberculosis. La biopsia por aspiración con aguja fina o la biopsia por escisión pueden brindar a un diagnóstico rápido.
- Oculares (12 %): la uveítis puede ser una complicación y en ocasiones resulta asintomática. También pueden ocurrir numerosos problemas como los nódulos conjuntivales, el agrandamiento de las glándulas lagrimales, cataratas, glaucoma, isquemia retiniana, neuropatía óptica, y papiledema.
- Hepáticos o gastrointestinales (18 %): generalmente asintomáticos, con enzimas hepáticas ligeramente elevadas. La hepatoesplenomegalia, la colestasis intrahepática y la hipertensión portal son raras.
- Renal (5 %): la producción extrarrenal de calcitriol por los macrófagos puede dar lugar a cálculos renales, nefrocalcinosis, nefritis intersticial e insuficiencia renal.
- Neurológicas (5 %): estas complicaciones son raras pero potencialmente devastadoras, especialmente si se afecta el sistema nervioso central. Incluye inflamación o infiltración meníngea, efecto en el eje hipotálamo-hipófisis, encefalopatía, vasculopatía, convulsiones, meningitis aséptica, hidrocefalia, y lesiones tumorales. Los efectos sobre el sistema nervioso periférico incluyen la parálisis de los nervios craneanos, con mayor frecuencia faciales y de los nervios periféricos.
- Cardíaca (2 %): aunque es raro, puede causar la muerte súbita, todos los pacientes con síntomas cardíacos, como palpitaciones o anomalías en el electrocardiograma deben ser derivados al cardiólogo para monitoreo Holter, ecocardiografía y resonancia magnética cardíaca o una tomografía por emisión de positrones. También pueden ser útiles los estudios electrofisiológicos.
- Óseo, articular o muscular (0,9 %): las artralgias son el síntoma más frecuente. Raramente puede producir quistes óseos y afectar los músculos (nódulos, miositis, miopatía o crónica).
El pronóstico de la enfermedad depende mucho de la forma clínica que adopte y la rapidez del diagnóstico.
El caso presentado previamente solo presentaba afecciones a nivel pulmonar (Estadio 1), en el momento del diagnóstico y presentó muy buena respuesta al tratamiento con esteroides con evidente mejoría radiológica, por lo cual se puede inferir que su pronóstico será favorable con altas posibilidades de remisión.
REFERENCIAS BIBLIOGRÁFICAS
- Reynolds HY. Sarcoidosis: impact of other illness on the presentation and management of multi-organ disease. Lung. 2002;180(5):281-99 [Buscar en Google Scholar]
- Pila R. Sarcoidosis. La Habana: ECIMED; 2010 [Buscar en Google Scholar]
- Weinberger SE. Sarcoidosis. En: Arend WP, Armitage JO, Clemmons DR, Drazen JM, Griggs RC, LaRusso. Cecil Medicine. 23 ed. Philadelphia: Saunders Elsevier; 2008: p. 931-2 [Buscar en Google Scholar]
- Baughman RP, Lower EE. Sarcoidosis. En: Fauci AS, Kasper DL, Longo DL, Braunwald E, Hauser SL, Jameson JL, et al. Harrison´s Principles of Internal Medicine. 17 ed. New York: McGraw-Hill; 2008: p. 449-514 [Buscar en Google Scholar]
- Iannuzzi M. Sarcoidosis. En: Goldman L, Schafer AI. Goldman´s. Cecil Medicine. 24 ed. Philadelphia: Elsevier Saunders; 2012: p. 582-5 [Buscar en Google Scholar]
- Du Bois RM, Goh N, McGrath D, Cullinar P. Is there a role for microorganism in the pathogenesis of sarcoidosis?. J Int Med. 2003;253(1):4-17 [Buscar en Google Scholar]
- Díaz JA. Sarcoidosis pediátrica. Revisión. Mediciego [revista en Internet]. 2013 [citado 12 Feb 2016];13 Suppl 1:[aprox. 10p]. Disponible en: http://bvs.sld.cu/revistas/mciego/vol13_supl1_07/revisiones/r5_v13_supl107.html [Buscar en Google Scholar]
- Iannuzzi M, Fontana JR. Sarcoidosis: clinical presentation, immunopathogenesis, and therapeutics. JAMA. 2011;305(4):391-9 [Buscar en Google Scholar]
- González E, Vigliano C, Cáneva J. Sarcoidosis. Presentación clínica y pronóstico. Medicina. 2010;70(6):1-9 [Buscar en Google Scholar]
- Baughman RP, Lower EE, du Bois RM. Sarcoidosis. Lancet. 2003;361(9363):1111-8 [Buscar en Google Scholar]
- Nunes H, Bouvry D, Soler P, Valeyre D. Orphanet J Rare Dis. Sarcoidosis. 2007;2(1):46 [Buscar en Google Scholar]
- Maña J. Sarcoidosis. 14 ed. Madrid: Ediciones Harcourt; 2000 [Buscar en Google Scholar]
- Statement on sarcoidosis. Joint Statement of the American Thoracic Society (ATS), the European Respiratory Society (ERS) and the World Association of Sarcoidosis and Other Granulomatous Disorders (WASOG) adopted by the ATS Board of Directors and by the ERS Executive Committee, February 1999. Am J Respir Crit Care Med. 1999;160(2):736-55 [Buscar en Google Scholar]
- Rybicki BA, Major M, Popovich J, Maliarik MJ, Iannuzzi MC. Racial differences in sarcoidosis incidence: a 5-year study in a health maintenance organization. Am J Epidemiol. 1997;145(3):234-41 [Buscar en Google Scholar]
- Fernández E. Epidemiología de la sarcoidosis. Arch Bronconeumol. 2007;43(2):92-100 [Buscar en Google Scholar]
- Baughman RP, Teirstein AS, Judson MA, Rossman MD, Yeager H Jr. Bresnitz. ACCESS Research Group. Clinical characteristics of patients in a case control study of sarcoidosis. Am J Respir Crit Care Med. 2001;164(1):1885-9 [Buscar en Google Scholar]
- Pila R, Bestard A, Amador J, Boladeres C. Sarcoidosis: estudio de 30 pacientes. Rev Cuba Med. 1986;25(11):1027-37 [Buscar en Google Scholar]
- Bethlem NM. Epidemiology of sarcoidosis in Brazil. Sarcoidosis. 1985;2(1):162 [Buscar en Google Scholar]
- Silva LC, Corrêa da H, Felipe T, Cruz DB, Caraver F, Fernandes J, et al. Sarcoidose no sul do Brasil: Estudo de 92 pacientes. J Bras Pneumol. 2005;31(5):398-406 [Buscar en Google Scholar]
- Purriel P, Navarrete E. Epidemiology of sarcoidosis in Uruguay and other countries of Latin America. Am Rev Respir Dis. 1961;84(5):155-61 [Buscar en Google Scholar]
- Monier JP, Affre J, Bouskela R, Chermet J, Chevrot A, Coussement A, et al. Manual de radiodiagnóstico. La Habana: Editorial Científico-Técnica; 1991 [Buscar en Google Scholar]
- Dempsey O, Paterson E, Kerr K, Denison A. ¿Pensó en Sarcoidosis? Revisión clínica. Intramed [revista en Internet]. 2009 [citado 25 Ene 2016]; . Disponible en: http://www.intramed.net/contenidover.asp?contenidoID=62457 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129