Presentaciones de casos
Neurocisticercosis masiva. Presentación de un caso y revisión de la literatura
Massive Neurocysticercosis. A Case Report and Literature Review
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2020-03-10 14:07:26
Aprobado: 2021-02-17 13:35:52
Correspondencia: Osvaldo Ramón Aguilera Pacheco. Hospital Provincial Clínico Quirúrgico Docente Saturnino Lora Torres. Santiago de Cuba. oraguilera@infomed.sld.cu
RESUMEN
Palabras clave: neurocisticercosis; enfermedades parasitarias; informes de casos
ABSTRACT
Key words: neurocysticercosis; parasitic diseases; case reports
INTRODUCCIÓN
La neurocisticercosis (NCC) es una infección del sistema nervioso central provocada por la ingestión accidental de huevos de Taenia Solium, constituyendo la parasitosis más frecuente a ese nivel. Taenia Solium es un cestodo o gusano plano segmentado; el adulto vive solamente en el intestino delgado humano y excreta sus huevos con las deposiciones del individuo infectado, libres o dentro de segmentos del gusano (proglótides). El estadio larvario o cisticercos es una vesícula blanquecina de aproximadamente 1 cm, con contenido líquido, que tiene en su parte interna la cabeza o escólex a partir de la cual crece el gusano adulto. El hospedero intermediario usual es el cerdo, que se infecta ingiriendo heces humanas contaminadas con huevos o proglótides de T. Solium, a merced de la coexistencia de crianza doméstica de cerdos y un pobre saneamiento. El humano a su vez se infecta por contaminación fecal-oral o por ingestión de verduras o frutas con huevecillos de T. Solium.(1,2)
La NCC es un problema común en muchos países latinoamericanos, asiáticos y africanos; actualmente está aumentando su incidencia en Estados Unidos y en países europeos que mantienen un flujo migratorio elevado proveniente de países donde la infestación es común. En áreas endémicas, es considerada la principal etiología de las epilepsias de inicio tardío, estimándose que más de 30 millones de personas estén infestadas por el complejo teniosis-neurocisticercosis en el mundo y que de ellos 50 000 mueren cada año.(3,4,5)
La NCC puede afectar a individuos de cualquier sexo, raza y edad, con predilección entre los 11-35 años. Sus manifestaciones clínicas más frecuentes son: crisis epilépticas (70 %), síndrome de hipertensión intracraneal (38 %), meningitis o encefalitis cisticercósica (35 %), disturbios psíquicos (11 %) y síndrome medular (0,5 %).(2,3,4,5)
Hasta hace algo más de 3 décadas, el tratamiento médico de la NCC era puramente sintomático, sin embargo, en la actualidad el albendazol y el praziquantel son medicamentos eficaces en la terapéutica etiológica. Algunos pacientes con hidrocefalia o quistes ventriculares pueden beneficiarse de tratamiento neuroquirúrgico.(3,6)
El cumplimiento de la colaboración médica en la República Popular de Angola permitió la oportunidad de observar algunos pacientes con esta entidad.
Se presenta el caso de un paciente con una infestación masiva y excelente respuesta terapéutica. El objetivo de la presentación del caso es llamar la atención a especialistas jóvenes que cumplen colaboración en diferentes partes del mundo al ser una enfermedad extremadamente rara en Cuba y a la que debe se deben enfrentar con cierta frecuencia en otras latitudes.
PRESENTACIÓN DEL CASO
Se presenta el caso de un paciente de 39 años de edad, de sexo masculino, de color de piel negra con historia de alteraciones del comportamiento y varias crisis convulsivas desde hacía un año atrás. Por este motivo fue trasladado de la provincia de Huambo al Hospital Militar Principal de Luanda e ingresado en el Servicio de Psiquiatría con diagnóstico presuntivo de neurosis histérica y luego de 1 mes de ingresado se le da alta hospitalaria aparentemente mejorado, con indicación de seguimiento en consulta externa de Psiquiatría.
Al mes de su egreso, luego de estar perdido durante dos días, fue encontrado por sus compañeros en el fondo de un barranco, confuso, desorientado y con discurso incoherente por lo que fue remitido nuevamente a Luanda e ingresó esta vez en el Servicio de Neurología del Hospital Militar Principal.
Datos del examen físico
- Estado general muy deficiente, caquéctico.
- Mucosas húmedas e hipocoloreadas.
- Febrícula (37,5°C).
- Lesiones traumáticas ulceradas en la oreja izquierda, región cervical, cara lateral del hemitórax, brazo y muslo izquierdos.
- Lesiones en el 3er y 4to dedos de la mano derecha con esfacelos.
- Aparatos respiratorio y cardiovascular sin alteraciones.
- Con abdomen blando, depresible, sin tumoraciones.
- Paciente somnoliento, que alternaba períodos de vigilia y otros de agitación psicomotora.
- Discurso incoherente, alternando períodos de gran locuacidad con otros de silencio durante horas.
- Hemiparesia espástica del lado izquierdo.
- Sin signos meníngeos ni otros elementos de focalización neurológica.
Exámenes complementarios
- La realización de hemograma, glicemia, creatinina, urea, pruebas de función hepática, test de VIH, resultaron negativos.
- El ultrasonido abdominal no mostró alteraciones de interés.
- La pesquisa de Plasmodium falciparum fue positiva 500 x mm3 (1 X C).
- La realización de rayos X de tórax posteroanterior (PA) mostró permeabilidad normal de los campos pulmonares, silueta cardíaca normal.
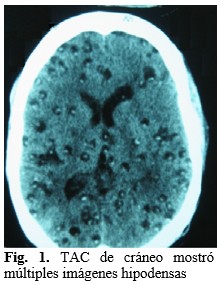
- La tomografía axial computarizada (TAC) de cráneo mostró múltiples imágenes hipodensas, con imágenes centrales hiperdensas, diseminadas en el parénquima cerebral, sugestiva de NCC activa (Fig. 1).
Tratamiento
Se le administró:
- Praziquantel 600 mg cada 6 horas por 21 días por vía oral (VO).
- Fenitoína 300 mg diarios por vía oral (VO).
- Rocephin 1 gramo endovenosa (EV) cada 12 horas x 10 días.
- Metronidazol 500 mg endovenosa (EV) cada 8 horas x 10 dias.
- Artemether 80 mg intramuscular (IM).
- Fisioterapia de las 4 extremidades
Evolución
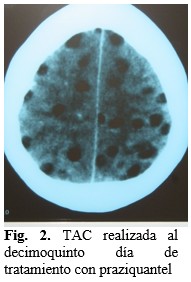
El paciente recuperó gradualmente su nivel de conciencia, el lenguaje se normalizó y el defecto motor disminuyó considerablemente. Su conducta y orientación temporo-espacial se normalizaron en pocos días. La TAC de control realizada al decimoquinto día de tratamiento con praziquantel mostró una reducción significativa del número de lesiones de NCC, con una buena correlación clínico-imagenológica. (Fig. 2).
A los 20 días de ingresado fue sometido a amputación del tercer y cuarto dedos de la mano derecha por necrosis isquémica.
A los ochenta días de ingresado el paciente fue egresado, consciente, orientado, asintomático, solamente con una ligera monoparesia braquial izquierda residual, con recomendación de continuar las sesiones de fisioterapia y con control periódico por neurología.
DISCUSIÓN
La neurocisticercosis tiene una amplia distribución mundial, predominando en países pobres y con deficientes condiciones de saneamiento. No obstante, los flujos migratorios han condicionado que algunos países desarrollados hayan aumentado la incidencia de esta enfermedad, por ejemplo: en la costa oeste de Estados Unidos su prevalencia ya se estima entre 0,2-0,6 x 100 000 habitantes y constituye la causa del 2 % de los pacientes con epilepsia.(7) En regiones endémicas, se considera como una gran simuladora, ya que puede confundirse con una gran cantidad y variedad de enfermedades neurológicas. Las manifestaciones clínicas de la enfermedad varían desde pacientes prácticamente asintomáticos hasta enfermos con cuadros graves y muerte. El pleomorfismo de la enfermedad se debe a diferentes factores entre los que se pueden mencionar el número de lesiones, tamaño y etapa de los parásitos, grado de respuesta inflamatoria del enfermo, etc., pero se considera que el parámetro fundamental es la localización de las lesiones; así, las lesiones ubicadas en el parénquima cerebral se manifiestan fundamentalmente por epilepsia, con buena respuesta al tratamiento, mientras que la NCC extraparenquimatosa (lesiones subaracnoideas o intraventriculares) es generalmente más grave, con una mortalidad cercana al 20 % debido a la hipertensión intracraneana que suele provocar.(3,8,9)
El diagnóstico se basa en la sospecha clínica, sobre todo, si se localiza en un área endémica, donde debe siempre tenerse en cuenta ante un paciente con crisis convulsivas o un síndrome de hipertensión intracraneal de causa no precisada. No obstante, debe pensarse también en NCC ante un cuadro de encefalitis, trastorno psíquico inexplicado o cualquier otra manifestación neurológica de causa imprecisa. Se comprueba con la visualización en neuroimagen con la realización de tomografía axial computarizada (TAC) de cráneo simple o resonancia magnética (RM) de los quistes de cisticercos. En los sitios en que es posible, se realizan además estudios serológicos.(6,10)
El tratamiento médico de la NCC era puramente sintomático hasta la introducción del praziquantel en 1979, posteriormente se incorporó albendazol y existen reportes de tratamiento con ivermectina. El albendazol es actualmente el más utilizado y se emplea a razón de 15 mg x kg x día durante 14 días. El praziquantel se utiliza a dosis de 50 mg x kg x día durante 14 días. Ambos fármacos pueden utilizarse solos o en combinación. La muerte de los parásitos producto del tratamiento produce una inflamación importante a nivel cerebral que puede ser la causa de la muerte de los enfermos, por lo que muchos autores emplean esteroides, desde un día antes del inicio de los antiparasitarios, más frecuentemente dexametasona 0,1-0,2 mg x kg x día con duración variable del tratamiento. A pesar de las controversias existentes por los efectos colaterales provocados por estos fármacos, que pueden llegar a ser fatales en algunos casos, existe consenso de que los beneficios superan claramente los riesgos, fundamentalmente en la NCC parenquimatosa. En el caso que predomine el síndrome de hipertensión intracraneal se recomienda inicialmente realizar tratamiento médico o quirúrgico si fuera preciso y con posterioridad evaluar el uso de los antiparasitarios.(3,6,8,11,12)
Debe ser destacado que la NCC es una enfermedad potencialmente previsible y su disminución a niveles mínimos es posible con la observancia estricta de medidas básicas de higiene personal y de los alimentos, disposición adecuada de las heces, saneamiento ambiental y tratamiento antiparasitario de personas y animales, de los cerdos fundamentalmente.(1)
La NCC es una entidad endémica en numerosos países subdesarrollados, que en los últimos años ha ido aumentando su prevalencia en países industrializados debido al incremento del flujo migratorio. A pesar de ser un trastorno potencialmente prevenible y curable, la persistencia de malos hábitos higiénicos y determinadas costumbres alimentarias, unidas a una insuficiente cobertura sanitaria global, favorecen su aparición. El médico cubano debe estar preparado para el diagnóstico y tratamiento de esta enfermedad en cualquier parte del mundo donde preste sus servicios.
Conflicto de intereses:
Los autores declaran la no existencia de conflicto de intereses relacionados con el estudio.
Los roles de autoría:
1. Conceptualización: Osvaldo Aguilera Pacheco.
2. Curación de datos: Osvaldo Aguilera Pacheco.
3. Análisis formal: Osvaldo Aguilera Pacheco, Dámaris González Vidal, Francisco Gómez Álvarez.
4. Adquisición de fondos: La investigación no contó con fuentes de financiamiento.
5. Investigación: Osvaldo Aguilera Pacheco, Dámaris González Vidal, Francisco Gómez Álvarez.
6. Metodología: Osvaldo Aguilera Pacheco, Dámaris González Vidal, Francisco Gómez Álvarez.
7. Administración del proyecto: Osvaldo Aguilera Pacheco.
8. Recursos: Dámaris González Vidal, Francisco Gómez Álvarez.
9. Software: Dámaris González Vidal, Francisco Gómez Álvarez.
10. Supervisión: Osvaldo Aguilera Pacheco.
11. Validación: Dámaris González Vidal, Francisco Gómez Álvarez.
12. Visualización: Dámaris González Vidal, Francisco Gómez Álvarez.
13. Redacción del borrador original: Osvaldo Aguilera Pacheco.
14. Redacción revisión y edición: Dámaris González Vidal, Francisco Gómez Álvarez.
REFERENCIAS BIBLIOGRÁFICAS
- García HH, González AE, Rodríguez S, Gonsalves G, Llanos F, Tsang V, et al. Epidemiología y control de la cisticercosis en el Perú. Rev Perú Med Exp Salud Pública [revista en Internet]. 2010 [citado 12 Nov 2019];27(4):[aprox. 5p]. Disponible en: https://www.researchgate.net/publication/262428305_Epidemiologia_y_control_de_la_cisticercosis_en_el_Peru [Buscar en Google Scholar]
- Serrano G, Ortiz JC, Ochoa I. Neurocisticercosis. Presentación de un caso. Medisur [revista en Internet]. 2009 [citado 16 Sep 2019];7(2):[aprox. 10p]. Disponible en: https://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1560-43812015000300023 [Buscar en Google Scholar]
- García HH, Nash TE, Del Brutto OH. Clinical symptoms, diagnosis, and treatment of neurocysticercosis. Lancet Neurol. 2014;13(2):1202-15 [Buscar en Google Scholar]
- García HH. Neurocysticercosis. Neurol Clin. 2018;36(4):851-64 [Buscar en Google Scholar]
- Gripper LB, Welburn SC. Neurocysticercosis infection and disease. A review. Acta Trop. 2017;166(1):218-24 [Buscar en Google Scholar]
- White AC, Coyle CM, Rajshekhar V, Singh G, Hauser WA, Mohanty A, et al. Diagnosis and Treatment of Neurocysticercosis: 2017 Clinical Practice Guidelines by the Infectious Diseases Society of America (IDSA) and the American Society of Tropical Medicine and Hygiene (ASTMH). Clin Infect Dis. 2018;66(8):e49-e75 [Buscar en Google Scholar]
- O’Neal SE, Flecker RH. Hospitalization Frequency and Charges for Neurocysticercosis, United States, 2003–2012. Emerg Infect Dis. 2015;21(6):969-76 [Buscar en Google Scholar]
- García HH, del Brutto OH. Antiparasitic treatment of neurocysticercosis - the effect of cyst destruction in seizure evolution. Epilepsy Behav. 2017;76(1):158-62 [Buscar en Google Scholar]
- Raibakgar P, Berkowitz AL. The many faces of neurocysticercosis. J Neurol Sci. 2018;390(1):75-6 [Buscar en Google Scholar]
- Sarría S, Frascheri L, Siurana S, Auger C, Rovira A. Neurocisticercosis. Hallazgos radiológicos. Radiología. 2013;55(2):130-41 [Buscar en Google Scholar]
- Thapa K, Romo ML, Carpio A, Leslie D, Andrews H, Hauser WA, et al. The effect of albendazole treatment on non-seizure outcomes in patients with symptomatic neurocysticercosis. Trans R Soc Trop Med Hyg. 2018;112(2):73-80 [Buscar en Google Scholar]
- Samannodi MS, Zhao A, Hasbun R. Use of Ivermectin in Neurocysticercosis: A case report. Am J Case Rep. 2018;19(1):1378-81 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129