Artículos originales
Relación entre los indicadores del estado nutricional y el desarrollo de neumonía asociada al ictus isquémico
Relationship between Indicators of Nutritional Status and the Development of Pneumonia Associated with Ischemic Stroke
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2019-12-02 15:49:51
Aprobado: 2020-07-01 11:21:19
Correspondencia: Alexis Suárez Quesada. Hospital General Universitario Carlos Manuel de Céspedes. Bayamo. Granma. alexsua.grm@infomed.sld.cu
RESUMEN
Objetivo: determinar la posible asociación ente los indicadores del estado nutricional al ingreso y el desarrollo de neumonía asociada al ictus isquémico.
Métodos: se estudiaron 361 pacientes pertenecientes a una cohorte prospectiva de estudio con el diagnóstico de ictus isquémico agudo, admitidos de modo consecutivo en la sala de ictus, medicina interna y terapia intermedia clínica del Hospital General Universitario Carlos Manuel de Céspedes durante los primeros 7 días a partir de su ingreso, desde septiembre de 2016 hasta diciembre de 2018. Los predictores independientes de neumonía asociada al ictus isquémico se obtuvieron usando regresión logística multivariable.
Resultados: del total de 361 pacientes el 21,9 % desarrolló neumonía asociada al ictus, el infarto aterotrombótico resultó el subtipo etiológico más frecuente. El 39,1 % de los pacientes presentó determinado grado de riesgo nutricional al ingreso, los principales factores identificados fueron el conteo global de linfocitos < 2300/mm3, seguido de cifras al ingreso de albumina < 36 g/l, urea > 7 mmol/l y de aspartato-aminotransferasa> 25 U/L.
Conclusiones: el estado nutricional inicial, evaluado mediante los indicadores del estado nutricional disponibles, tiene influencia en el desarrollo de neumonía en los pacientes con ictus isquémico.
Palabras clave: estado nutricional; neumonía; pacientes; ictus
ABSTRACT
Objective: to determine the possible association between the indicators of nutritional status at admission and the development of pneumonia associated with ischemic stroke.
Methods: 361 patients belonging to a prospective cohort study with the diagnosis of acute ischemic stroke, admitted consecutively to the stroke room, internal medicine and clinical intermediate therapy of the Carlos Manuel de Céspedes General University Hospital during the first 7 days were studied from their admission, since September 2016 to December 2018. Independent predictors of pneumonia associated with ischemic stroke were obtained using multivariate logistic regression.
Results: out of 361 patients, the 21.9 % developed stroke-associated pneumonia, atherothrombotic infarction was the most frequent etiological subtype. The 39.1 % of the patients presented a certain degree of nutritional risk upon admission, the main factors identified were the global lymphocyte count 7 mmol / l and aspartate- aminotransferase> 25 U / L.
Conclusions: the initial nutritional status, evaluated using the available nutritional status indicators, has an influence on the development of pneumonia in patients with ischemic stroke.
Key words: nutritional status; pneumonia; patients; stroke
INTRODUCCIÓN
El ictus isquémico (II) es un episodio de disfunción neurológica aguda causada por un infarto focal cerebral, espinal o retinal.(1) Constituye actualmente la segunda causa de muerte en todo el mundo, el cual, unido a la enfermedad isquémica coronaria fue responsable de 15,2 millones de muertes en el año 2015.(2)
La neumonía es la complicación post-ictus más frecuente que tiene un profundo efecto en el desenlace clínico al triplicar el riesgo de morir en este grupo de pacientes, su desarrollo se encuentra relacionado con la disfagia, la inmovilidad, el deterioro del nivel de conciencia, la severidad del ictus y la supresión de la respuesta inmune inducida por el ictus.(3,4)
Por otra parte, la desnutrición es un problema común entre los pacientes hospitalizados, lo cual provoca severas consecuencias en el curso clínico al incrementar el riesgo de neumonía y con ello la mortalidad y la estadía hospitalaria.(5) La prevalencia de la desnutrición a nivel mundial se ha mantenido prácticamente constante en los últimos años, entre el 20 y el 60 % de los pacientes sufren determinado grado de desnutrición al momento del ingreso; la desnutrición también puede aparecer como parte de la evolución hospitalaria de los pacientes.(5) Aunque en al paciente con ictus es subvalorada y poco tratada, su prevalencia al ingreso se estima alrededor del 20 %,(6) sin embargo, la prevalencia tras haber sufrido el ictus varía mundialmente entre el 6,1 y el 62 %.(6) Existe suficientes evidencias que sugieren que tanto el estado nutricional como el inmunológico al ingreso se encuentran estrechamente relacionados con el resultado al egreso en pacientes con insuficiencia cardiaca y síndrome coronario agudo,(7,8) en el contexto del paciente con ictus se ha identificado la relación entre el estado nutricional y la elevada morbilidad, mortalidad, el grado de discapacidad y la estadía hospitalaria por empeoramiento de la función inmunológica lo cual deriva en complicaciones sépticas.(9-11)
Con el objetivo de prevenir, identificar y tratar la desnutrición en el entorno asistencial debe realizarse en todo paciente hospitalizado, en las primeras 24 a 48 horas, una evolución tanto de los indicadores del estado nutricionales (IEN), la determinación del riesgo nutricional individual, así como su cribaje nutricional.(12) Entre esos indicadores se encuentran los antropométricos donde se destacan las circunferencias del brazo y la pierna; los indicadores bioquímicos que comprende la albúmina, prealbúmina, creatinina, colesterol, triglicéridos, excreción de nitrógeno urinario, creatinuria de 24 horas; los indicadores inmunológicos como el conteo total de linfocitos.(13)
Entre los métodos recomendados para el cribaje nutricional se recomienda el uso del índice de masa corporal (IMC), Nutritional Risk Screening–2002 (NRS-2002) en el paciente hospitalizado, el Malnutrition Universal Screening Tool (MUST) a nivel comunitario y el Mini-Nutritional Assessment (MNA) en población anciana, así como el Control Nutricional (CONUT), este último método ampliamente validado en varios tipos de pacientes.(14,15) Sin embargo, en Cuba, hasta donde se ha revisado, no se disponen de numerosas investigaciones que evalúen el impacto de la evaluación de los IEN inicial en el desarrollo de la neumonía en el paciente con II.
Por tal motivo el objetivo del presente estudio es determinar la posible asociación ente los IEN y el desarrollo de la neumonía asociada al ictus isquémico (NAII).
MÉTODOS
Se realizó un estudio de cohorte única en pacientes que recibieron el diagnóstico de II en las salas de ictus, medicina interna y terapia intermedia clínica del Hospital General Universitario Carlos Manuel de Céspedes de la ciudad de Bayamo, provincia Granma, en el período comprendido desde el primero de septiembre de 2016 hasta el 31 de diciembre de 2018. Para el diagnóstico del II se tuvieron en cuenta los criterios actuales de ictus,(1) y para el diagnóstico de NAII se tuvo en consideración los criterios actuales para este padecimiento.(16)
Se incluyeron en el estudio a los adultos de 18 años o más años de edad, que ingresaron en el centro hospitalario con diagnóstico de II. Se excluyeron a los pacientes con tuberculosis pulmonar, sida, las gestantes, se excluyeron también aquellos pacientes de los que no se disponía analítica de ingreso por cualquier motivo. Todos tuvieron al II como principal diagnóstico de hospitalización.
El universo lo constituyó el total de pacientes admitidos en el centro en ese período de tiempo con el diagnóstico de II, la muestra final fue de 361 pacientes. La variable dependiente fue el desarrollo de la NAII en los primeros 7 días de hospitalización. Como variables independientes se analizaron: edad (años cumplidos), sexo (masculino/femenino), subtipos etiológicos de ictus isquémico, cifras al ingreso de hemoglobina (g/L), plaquetas (x109/L), la aspartato-aminotransferasa (AST (U/L)), la alanina-aminotransferasa (ALT (U/L)), colesterol (mmol/L), triglicéridos(mmol/L), albumina al ingreso(g/L), proteínas totales al ingreso(g/L), glucemia al ingreso(mmol/L), creatinina al ingreso(mmol/L), urea (mmol/L), conteo global de linfocitos/mm3, circunferencia del brazo y pantorrilla (cm).
Con el propósito de estimar la prevalencia del riesgo nutricional se calculó el Estado de Control Nutricional (Controlling Nutricional Status) (CONUT) (por sus siglas en inglés) al ingreso para lo cual se realizó la conversión de cada cifra de laboratorio teniendo en cuenta su factor de conversión, dicha herramienta establece una puntuación basada en las determinaciones de albúmina (3,5 a 4,5 gr/dl, 0 puntos; de 3 a 3,49, 2 puntos; de 2,5 a 2,9, 4 puntos y menos de 2,5 g/dl, 6 puntos), linfocitos totales (más de 1,600 linfocitos/ml, 0 puntos; entre 1,200 y 1,599, 1 punto; entre 800 y 1,200, 2 puntos; menos de 800 linfocitos/ml, 3 puntos) y colesterol (mayor de 180 mg/dl, 0 puntos; entre 140 y 180, 1 punto; entre 100 y 139, 2 puntos y menos de 100 mg/dl, 3 puntos).(17) La puntación global obtenida a partir de las puntuaciones obtenidas en cada determinación se correlacionó con estado nutricional normal (0-1 punto), desnutrición leve (2-4 puntos), moderada (5-8 puntos) o desnutrición grave (más de 8 puntos).(17)
El análisis estadístico comenzó por la caracterización de la muestra, lo que implicó una descripción de todas las variables. Para las variables cuantitativas se determinaron las medias, medianas y desviaciones estándar (DE), así como los valores mínimos y máximos de cada distribución. Para las variables cualitativas se obtuvieron las frecuencias absolutas y relativas y se calculó el coeficiente de Pearson (Chi cuadrado). En las variables cuantitativas, cuando la distribución de la variable presentó una forma aceptablemente parecida a la normal (evaluada por inspección del histograma y cálculo de la asimetría) se empleó la prueba t de Student; o la U de Mann Whitney, cuando se observó una distribución diferente a la normal, dada sobre todo por asimetría; también se determinó el nivel de significación para cada una de ellas.
Para el análisis de los IEN y su influencia en el desarrollo de NAII se utilizó una estrategia univariada, basada en la estimación del riesgo a través del valor obtenido del riesgo relativo (RR). Se obtuvieron estimaciones puntuales y por intervalo de confianza (del 95 %) de los RR. Para cada variable se probó la hipótesis de que el RR poblacional fuese realmente mayor de uno con un nivel de significación menor de 0,05. En caso de asociación significativa (p ≤ 0,05) se incluyó la variable explicativa en un análisis posterior. Las variables cuantitativas se categorizaron intentando obtener la mayor asociación estadística y aplicabilidad de los resultados, para llevar a cabo esta conversión se utilizó el procedimiento del punto de corte óptimo o de valor mínimo de p. Para la creación del modelo predictivo se realizó un análisis multivariante de regresión logística usando los datos recogidos de la cohorte principal del estudio. Como estrategia sistemática para la elección de las variables a incluir en los modelos se exploraron inicialmente los modelos obtenidos con los métodos que permitieran evaluar todas las variables e interacciones – introducción y regresión hacia atrás − seguidamente se realizó un estudio multivariante mediante la técnica de regresión logística binaria con paso hacia delante (forward stepwise), y luego se identificaron aquellas variables cuyos coeficientes resultaron significativamente diferentes de 0 (p ≤ 0,05). Para ello se utilizó el test de Wald en cada caso. Además, se estimaron los odds ratio (OR) puntuales y por intervalos para cada variable seleccionada, los que fueron interpretados, la variable dependiente fue la presencia o no de NAII. Se evaluó la capacidad del modelo predictivo de diferenciar a los individuos que sufrieron NAII de los que no lo sufrieron, asignándole a cada paciente el valor del coeficiente de regresión y se generó la curva receptor- operador (ROC: receiver operating characteristic).Se determinó la sensibilidad y especificidad del modelo de regresión logística. Este proceso se realizó con el algoritmo incluido en el paquete estadístico SPSS en su versión 18.0 para Windows.
Antes de ser incluidos en el estudio, se le solicitó a cada paciente o en su defecto al familiar (en caso de deterioro importante de nivel de conciencia o afasia severa), su consentimiento informado verbal y escrito. El estudio fue aprobado por el Consejo Científico y Comité de Ética del Hospital.
RESULTADOS
Del total de 361 pacientes 79 (21,9 %) sufrieron la NAII, el infarto aterotrombótico resultó el subtipo etiológico más frecuente 201 (55,7 %) seguido por el infarto cardioembólico 97 (26,9 %). El 39,1 % de los pacientes presentó determinado grado de riesgo nutricional al ingreso. (Tabla 1).
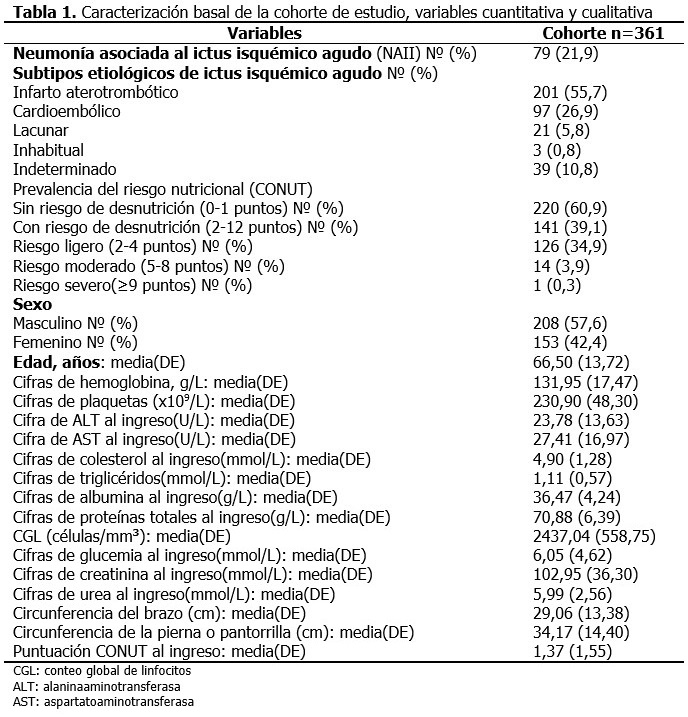
Al comparar los pacientes que no desarrollaron NAII con relación a los que desarrollaron esta complicación se observaron diferencias significativas en las cifras de enzimas hepáticas, albúmina, urea, creatinina, circunferencia de la pierna, así como en el conteo global de linfocitos. Los pacientes con NAII tenían más edad (72,95 años). (Tabla 2).
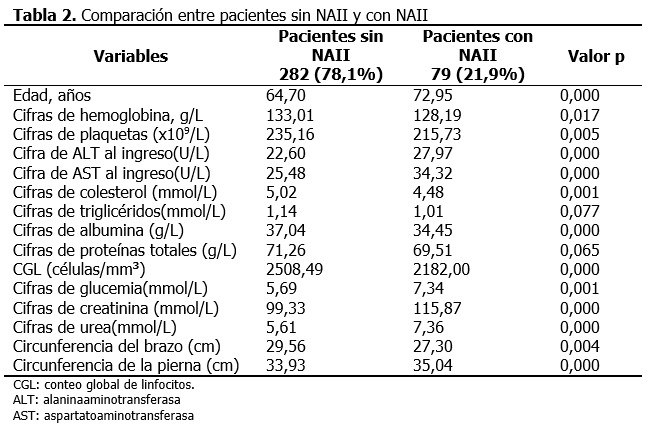
En el análisis univariado se identificó la relación de los IEN y su influencia en el desarrollo de NAII, se destacan por el valor del RR las cifras de AST al ingreso > 25 U/L, de urea > 7 mmol/L, creatinina > 105 mmol/L y la edad >70 años. Cuando la circunferencia del brazo fue menor de 24 cm el riesgo de desarrollar NAII fue 1,35 mayor que los que tuvieron puntuaciones superiores. (Tabla 3).
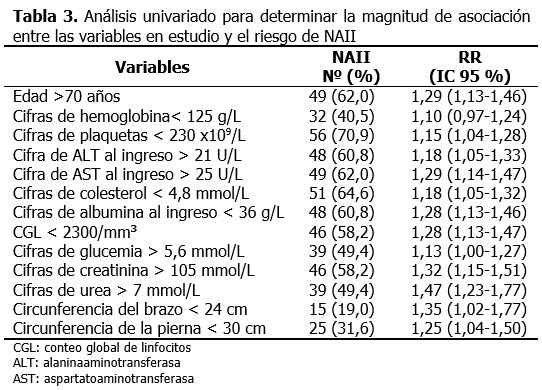
El modelo de regresión logística binaria ajustado por el método paso hacia delante, identificó como principales factores con influencia independientes al conteo global de linfocitos < 2300/mm3, seguido de cifras de albumina al ingreso < 36 g/L, urea al ingreso> 7 mmol/L y AST al ingreso > 25 U/L. (Tabla 4).
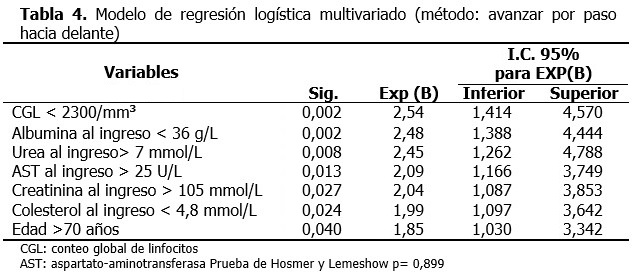
Cuando se probó la capacidad de predecir la aparición de NAII, estimada con la función obtenida por el modelo de regresión, se encontró un área bajo la curva ROC significativamente mayor de 0,75 (0,800; IC 95 % 0,743-0,857). (Tabla 5).
DISCUSIÓN
La identificación precoz del paciente malnutrido en el entorno asistencial y su abordaje nutricional es esencial para minimizar los efectos deletéreos de la desnutrición, así como para disminuir los gastos hospitalarios. La valoración nutricional debe ser parte de la evaluación integral inicial en cada paciente con el objetivo de determinar el grado de salud desde el punto de vista de la nutrición y poder realizar una adecuada estrategia terapéutica y pronóstica.
El conteo global de linfocitos en un indicador inespecífico del estado de inmunocompetencia del ser humano, mide la capacidad del organismo de movilizar células inmunoactivas para enfrentar la sepsis y la agresión, es un estudio muy sencillo de realizar en cualquier centro y permite evaluar el estado de malnutrición, aunque puede alterarse por diversos factores ajenos a la nutrición.(13) probablemente la inmunodepresión inducida por el ictus sea otro de esos factores ajenos con influencia en ese estado de inmunodepresión que conduce a la sepsis.(18,19) El síndrome de respuesta inflamatoria sistémica que se produce en el marco de pacientes con daño neurológico agudo, conlleva a un marcado aumento de las demandas metabólicas que finalmente produce depleción de la reserva de algunos nutrientes esenciales, es por ello tan importante tener en cuenta la inmunonutrición durante la hospitalización en este grupo de pacientes.(13,18,19) En el presente estudio el conteo global de linfocitos< 2300/mm3 emergió como variable de mayor influencia independiente para desarrollar la NAII. Aunque esta variable fue evaluada en otras investigaciones como parte de la herramienta CONUT, el resultado coincide con otros resultados obtenidos,(7-9,12,20) pero sugiere que, en el contexto particular del paciente con ictus isquémico, ella por sí sola tiene influencia independiente en el desarrollo de la sepsis.
En el presente estudio se identificó que los niveles de albúmina sérica constituyen un factor independiente para el desarrollo de la NAII, aunque existe un número limitado de estudios que identificaron esta asociación.(10,21,22) Los niveles de albúmina plasmática se encuentran involucrados con la capacidad del sistema inmune para hacer frente a la sepsis, de modo que la hipoalbuminemia puede inducir en linfocitopenia,(23) el riesgo de desnutrición podría potencializar el riesgo de NAII tanto por este mecanismo como por la inmunodepresión inducida por el ictus.(4,23)
Aunque la urea sérica ha sido empleada durante décadas para estimar la función renal, sus valores con puntos de cortes mayores de 7 mmol/l han sido incluidos en escalas para pronosticar neumonía adquirida en la comunidad por su rol en los sistemas circulatorio, respiratorio, digestivo y nervioso central(24,25) motivo por el cual no resulta casual que también se identificara en este estudio como otra variable con influencia independiente en el desarrollo de la NAII. El ciclo de la urea consta de varias reacciones las cuales ocurren casi exclusivamente en las células hepáticas por tanto se encuentran interrelacionadas variables como la albúmina, la urea y las enzimas hepáticas y el colesterol en el contexto del paciente desnutrido.(26) La creatinina y las cifras de colesterol también tuvieron influencia en el desarrollo de la NAII lo cual coincide con resultados obtenidos en otros estudios,(6,8,9) particularmente los lípidos tienen una función sobre el sistema inmune como sustrato y fuente energética, además la composición lipídica de las células inmunológicas refleja la composición de los ácidos grasos de los lípidos recibidos en la dieta.(13) La asociación de la edad con el desarrollo de NAII está relacionado con varias situaciones entre las que se destacan los cambios fisiológicos de los sistemas inmunológico, metabólico, digestivo y respiratorio por el envejecimiento, así como mayor riesgo de desnutrición por la comorbilidad asociada, lo cual explicaría este resultado en el grupo de pacientes estudiados.
Los factores obtenidos mediante el modelo de regresión logística constituyen una herramienta útil para evaluar la influencia de los indicadores del estado nutricional inicial en el desarrollo de neumonía en los pacientes con ictus isquémico.
Conflicto de intereses: los autores declaran la no existencia de conflictos de intereses relacionados con el estudio.
Contribución de los autores:
Idea conceptual: Alexis Suárez Quesada.
Análisis estadístico: Alexis Suárez Quesada, Alexis Álvarez Aliaga.
Revisión de la literatura: Alexis Suárez Quesada, Alexis Álvarez Aliaga, Julia Matilde Pupo Jiménez, Joel Berdú Saumell, Marta Elena Hernández Galano.
Escritura del artículo: Alexis Suárez Quesada, Julia Matilde Pupo Jiménez, Joel Berdú Saumell.
Revisión crítica: Alexis Álvarez Aliaga.
Financiación: Hospital General Universitario Carlos Manuel de Céspedes. Bayamo. Granma.
REFERENCIAS BIBLIOGRÁFICAS
- Sacco RL, Kasner SE, Broderick JP, Caplan LR, Connors JJ, Culebras A, et al. An Updated Definition of Stroke for the 21st Century. Stroke. 2013;44(13):2064-89 [Buscar en Google Scholar]
- Katan M, Luft A. Global Burden of Stroke. Semin Neurol. 2018;38(2):208-11 [Buscar en Google Scholar]
- Kishore AK, Vail A, Chamorro A, Garau J, Hopkins SJ, Di Napoli M, et al. How is pneumonia diagnosed in clinical stroke research? A systematic review and meta-analysis. Stroke. 2015;46(5):1202-9 [Buscar en Google Scholar]
- Santos C, Pelosi P, Leme P, Macedo PR. Immunomodulation after ischemic stroke: potential mechanisms and implications for therapy. Crit Care. 2016;20(1):391 [Buscar en Google Scholar]
- González A, Mancha A, Rodríguez FJ, Culebras J, de Ulibarri JI. Confirming the validity of the CONUT system for early detection and monitoring of clinical undernutrition: comparison with two logistic regression models developed using SGA as the gold standard. Nutr Hosp. 2012;27(2):564-71 [Buscar en Google Scholar]
- Badjatia N, Monahan A, Carpenter A, Zimmerman J, Schmidt JM, Claassen J, et al. Inflammation, negative nitrogen balance, and outcome after aneurysmal subarachnoid hemorrhage. Neurology. 2015;84(7):680-7 [Buscar en Google Scholar]
- Agra RM, González R, Varela A, Gómez I, Kreidieh O, Conde P, et al. Nutritional status is related to heart failure severity and hospital readmissions in acute heart failure. In J Cardiol. 2017;230(1):108-14 [Buscar en Google Scholar]
- Sun X, Luo L, Zhao X, Ye P. Controlling Nutritional Status (CONUT) score as a predictor of all-cause mortality in elderly hypertensive patients: a prospective follow-up study. BMJ Open. 2017;18(9):e015649 [Buscar en Google Scholar]
- Qi H, Yang X, Hao C, Zhang F, Pang X, Zhou, et al. Clinical value of controlling nutritional status score in patients with aneurysmal Subarachnoid Hemorrhage. World Neurosurg. 2019;3(1):1352-8 [Buscar en Google Scholar]
- Kimura Y, Yamada M, Kakehi T, Itagaki A, Tanaka N, Muroh Y. Combination of low body mass index and low serum albumin level leads to poor functional recovery in stroke patients. J Stroke Cerebrovasc Dis. 2017;26(2):448-53 [Buscar en Google Scholar]
- Makris K, Koniari K, Spanou L, Gialouri E, Evodia E, Lelekis M. Prognostic significance of serum albumin level changes in acute ischemic stroke: the role of biological and analytical variation. Clin Chem Lab Med. 2016;54(1):143-50 [Buscar en Google Scholar]
- Campos R, Palma S, García N, Plaza B, Bermejo L, Riobó P, et al. Assessment of nutritional status in the health care setting in Spain. Nutr Hosp. 2015;31 Suppl 3:196-208 [Buscar en Google Scholar]
- León DO. Medicina Intensiva. Nutrición del paciente crítico. 1ra. ed. La Habana: ECIMED; 2013 [Buscar en Google Scholar]
- Huynh DK, Selvanderan SP, Harley H, Holloway RH, Nguyen NQ. Nutritional care in hospitalized patients with chronic liver disease. World J Gastroenterol. 2015;21(45):12835-42 [Buscar en Google Scholar]
- Kuroda D, Sawayama H, Kurashige J, Iwatsuki M, Eto T, Tokunaga R, et al. Controlling Nutritional Status (CONUT) score is a prognostic marker for gastric cancer patients after curative resection. Gastric Cancer. 2018;21(2):204-12 [Buscar en Google Scholar]
- Smith CJ, Kishore AK, Vail A, Chamorro A, Garau J, Hopkins SJ, et al. Diagnosis of Stroke-Associated Pneumonia Recommendations From the Pneumonia in Stroke Consensus Group. Stroke. 2015;46(8):2335-40 [Buscar en Google Scholar]
- Pardo AJ, Bermudo S, Manzano MV. Prevalencia y factores asociados a desnutrición entre pacientes ingresados en un hospital de media-larga estancia. Nutr Hosp. 2011;26(2):369-75 [Buscar en Google Scholar]
- Luque R. Casos clínicos SAEI de enfermedades infecciosas para residentes [Internet]. Andalucía: Sociedad Andaluza de Enfermedades Infecciosas; 2016 [citado 23 Nov 2019]. Disponible en: http://www.saei.org/documentos/biblioteca/pdf-biblioteca-268.pdf [Buscar en Google Scholar]
- Shim R, Wong CHY. Ischemia, Immunosuppression and Infection-Tackling the Predicaments of Post-Stroke Complications. Int J Mol Sci. 2016;17(1):64 [Buscar en Google Scholar]
- Shekhar S, Cunningham MW, Pabbidi MR, Wang S, Booz GW, Fan F. Targeting vascular inflammation in ischemic stroke: Recent developments on novel immunomodulatory approaches. Eur J Pharmacol. 2018;833(1):531-44 [Buscar en Google Scholar]
- Cieza JA, Casillas A, Da Fieno AM, Urtecho SB. Asociación del nivel de albúmina sérica y alteraciones de los electrolitos, gases sanguíneos y compuestos nitrogenados en pacientes adultos incidentes del servicio de emergencia de un hospital general. Rev Med Hered [revista en Internet]. 2016 [citado 3 Sep 2019];27(1):[aprox. 7p]. Disponible en: http://www.scielo.org.pe/pdf/rmh/v27n4/a05v27n4.pdf [Buscar en Google Scholar]
- Hannawi Y, Hannawi B, Venkatasubba Rao CP, Suarez JI, Bershad EM. Stroke-Associated Pneumonia: Major Advances and Obstacles. Cerebrovasc Dis. 2013;35(5):430-43 [Buscar en Google Scholar]
- Bohl DD, Shen MR, Kayupov E, Della CJ. Hypoalbuminemia Independently Predicts Surgical Site Infection, Pneumonia, Length of Stay, and Readmission After Total Joint Arthroplasty. J Arth. 2016;31(1):15-21 [Buscar en Google Scholar]
- de Miguel J, Álvarez JL. Factores pronósticos en la neumonía adquirida en la comunidad. An Med Interna. 2007;24(10):465-6 [Buscar en Google Scholar]
- Akhter S, Warraich UA, Ghazal S, Rizvi N. Assessment and comparison of APACHE II for prediction of in patient mortality in Acute Exacerbation of Chronic Obstructive Pulmonary Disease. J Pak Med Assoc. 2019;69(2):211-15 [Buscar en Google Scholar]
- Álvarez H, Pérez E. El paciente con hipertransaminasemia. Rev Fac Med UNAM [revista en Internet]. 2005 [citado 24 Sep 2019];48(2):[aprox. 8p]. Disponible en: https://www.medigraphic.com/pdfs/facmed/un-2005/un052e.pdf [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129








