Presentaciones de casos
Síndrome de encefalopatía reversible posterior. Presentación de un caso y revisión de la literatura
Posterior reversible encephalopathy syndrome. Case report and literature review
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2019-10-16 12:18:04
Aprobado: 2019-10-17 09:37:58
Correspondencia: Dianarelys Villafuerte Delgado. Hospital General Universitario Dr. Gustavo Aldereguía Lima. Cienfuegos. diana.villafuerte@gal.sld.cu
RESUMEN
Palabras clave: encefalopatía; resonancia magnética; factores de riesgo
ABSTRACT
Key words: encephalopathy; magnetic resonance; risk factors
INTRODUCCIÓN
El síndrome de encefalopatía reversible posterior (PRES) (por sus siglas en inglés) se describió por primera vez en1996 por Hinchey y col(1) suele ser más común en mujeres y no existe predilección por un grupo etáreo específico.(2)
Constituye una entidad clínica y radiológica transitoria, con múltiples factores de riesgo, la lesión endotelial y el compromiso en la perfusión cerebral son el común denominador.(3) La mayoría de los casos no son fatales y los pacientes se recuperan en dos o tres semanas, con leves secuelas neurológicas(4,5) pero algunos pacientes sufren secuelas neurológicas permanentes.(6)
Se caracteriza por el inicio agudo o subagudo de cefaleas, alteraciones del estado de conciencia, manifestaciones visuales, convulsiones, náuseas, vómitos y alteraciones diagnosticadas por imagen, de predominio posterior y reversible.(7,8) Se manifiesta durante la eclampsia, sepsis, tratamiento con inmunosupresores, encefalopatía hipertensiva o urémica. Es secundario a edema vasogénico. En la mayoría de los casos los cambios se localizan en el territorio de la irrigación cerebral posterior y en los escenarios más severos afectan las regiones anteriores.(9)
La tomografía computarizada (TC) y la resonancia magnética (RM) son los estudios de imagen de elección para el estudio de PRES. La TC generalmente es el examen de primera línea para el estudio de pacientes con alteraciones neurológicas, sin embargo, en el caso de sospecharse PRES la RM es el examen de elección.(10)
La resonancia magnética cerebral está considerada actualmente, el método de elección para el diagnóstico del síndrome de encefalopatía posterior reversible, dado que puede diferenciar al edema citotóxico del vasogénico, además de tener valor pronóstico al detectar en forma temprana secuelas irreversibles como el infarto cerebral.(11-13)
Se presenta el caso por lo inusual de este tipo de entidad en la práctica médica cotidiana.
PRESENTACIÓN DEL CASO
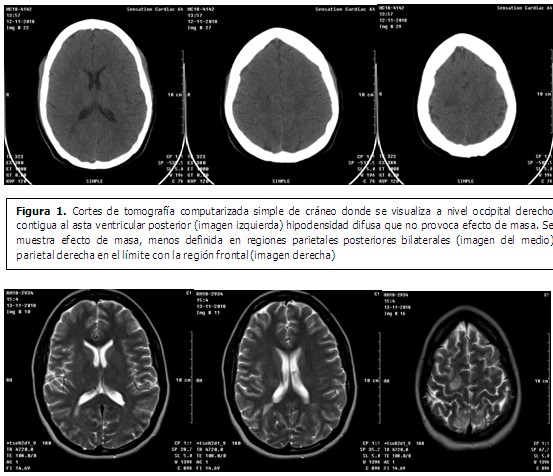
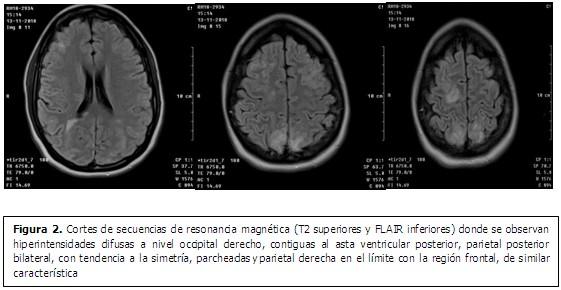
Se presenta el caso de una paciente puérpera de 26 años de edad con antecedentes patológicos personales (APP) de aparente salud, que luego de un parto eutócico sufrió choque hipovolémico producto de hemorragia postparto por atonía uterina; a pesar de todas las medidas tomadas que incluyeron, tratamiento medicamentoso específico y conservador, la paciente continuó en choque, por lo que se decidió realizar laparatomía exploradora con resultado de histerectomía obstétrica subtotal por inestabilidad hemodinámica, ventilación mecánica con trile apoyo vasoactivo, diuresis escasa. Seis días después tuvo una evolución favorable, pero comenzó con cefalea intensa y trastornos visuales, se constataron cifras elevadas de tensión arterial (TA) y presentó 2 episodios de convulsiones tónico-clónica generalizadas, se le realizó tomografía computarizada (TC) de cráneo, se trasladó nuevamente a unidad de cuidados intensivos y se solicitó además estudio de resonancia magnética. (Figuras 1y 2).
Se hace diagnóstico de un síndrome de encefalopatía reversible posterior, Grado II, es importante señalar que con tratamiento oportuno de antagonistas de calcio y betabloqueadores, la paciente evolucionó favorablemente. Se le realizó resonancia magnética evolutiva que estuvo dentro de los parámetros normales, 10 días después y habiéndose trasladado para sala de obstetricia, fue dada de alta.
DISCUSIÓN
Se presenta el caso de una puérpera con (APP) de aparente salud con un síndrome de encefalopatía posterior reversible que se presentó en el puerperio mediato tras un puerperio inmediato patológico.
Se desconoce la prevalencia del PRES en la gestación, dada su naturaleza transitoria y el limitado número de neuroimágenes realizadas en las gestantes. Se desarrolla preferentemente en el tercer trimestre de la gestación y en el puerperio, momento en el que se diagnostica con mayor frecuencia.(3)
Durante la gestación y el puerperio, la pre-eclampsia y el síndrome de HELLP (hemolysis, elevated liver enzimes, low platelets count) (por sus siglas en inglés) son los principales desencadenantes de esta encefalopatía; con menor frecuencia se ha reportado su asociación a entidades que pueden coincidir o anteceder al embarazo, como es el caso del síndrome hemolítico urémico, la insuficiencia renal crónica, la hipercalcemia, el lupus eritematoso sistémico, la púrpura trombocitopénica, la neuroinfección, la sepsis severa, la quimioterapia, la intoxicación alcohólica, la porfiria intermitente aguda y la punción lumbar inadvertida de la duramadre durante la analgesia obstétrica. Curiosamente, las pacientes con hipertensión arterial crónica no son proclives a padecer de esta entidad en virtud de los cambios adaptativos desarrollados.(3)
Torres MU y cols. en el algoritmo que proponen para el diagnóstico y tratamiento del síndrome de encefalopatía posterior reversible, declaran los siguientes factores de riesgo: encefalopatía hipertensiva, preeclampsia, eclampsia, enfermedades autoinmunes, drogas inmunosupresoras, antineoplásicos, antiretrovirales, en el caso del PRES maligno: hipertensión arterial de novo, tiempo de inicio del PRES y corrección de la causa > 30 minutos.(5)
En la TC se observan áreas hipodensas difusas que indican las regiones afectadas. Se han descrito tres variantes de modelos hemisféricos:
- Holohemisférico. (Se presenta en un 23% de los casos).
- Surco frontal superior. (Se presenta en un 27% de los casos).
- Predominio parieto-occipital. (Se presenta en un 22% de los casos).
Pueden encontrarse además formas parciales, asimétricas y mixtas de estos patrones.
Se prefieren los hallazgos por RM, utilizando secuencias ponderadas en T2 y FLAIR, (FLuid-Attenuated Inversion Recovery) (por sus siglas en inglés) que eliminan la señal del líquido cefalorraquídeo, pero no la proveniente de las lesiones patológicas con aumento en el contenido de agua en su interior. Aunque el edema vasogénico y citotóxico muestran alta intensidad de señal en secuencias FLAIR, en secuencias de difusión se observa hiperintensidad de señal para el edema citotóxico en comparación con el edema vasogénico, útil para discriminar los tipos de edema.(14,15)
Según algunas publicaciones, la localización y la distribución del edema pueden determinar la gravedad de la lesión, con base en las imágenes por resonancia magnética de recuperación de inversión atenuada de fluido (FLAIR).(16)
En esta entidad se han descrito los siguientes hallazgos por resonancia magnética:
Hiperintensidades parcheadas confluentes en secuencias TR largo, de localización cortico/subcortical en territorio frontera superficial y profundo, con predilección por la circulación posterior (parieto-occipital (95%) y cerebelo). Sin cambios significativos tras la administración de contraste.
Los lóbulos parietales y occipitales son los más afectados, seguidos por los lóbulos frontales, la unión temporal-occipital inferior y el cerebelo. La distribución bilateral y simétrica es muy típica aunque puede ser asimétrico en algunos casos.
Akio Yamada y cols. por la extensión de los hallazgos en resonancia magnética clasifican las lesiones en tres grupos:
- Cambios sutiles (Grado I).
- Áreas de anormalidad grandes (Grado II).
- Regiones completas afectadas (Grado III).(17)
Hallazgos atípicos:
Algunos hallazgos anormales en la TC y la RM han sido descritos, incluyendo la extensión de las lesiones de los ganglios basales y el tronco cerebral y la sustancia blanca profunda, en particular, el esplenio del cuerpo calloso.
En algunos casos, la condición puede ser unilateral, lo que requiere un alto nivel de sospecha. Los casos severos pueden causar una disfunción progresiva de los mecanismos de regulación cerebrovasculares que alteran la permeabilidad de la barrera hematoencefálica.
En estos casos de resonancia magnética con inyección de gadolinio muestra un realce en T1 ponderado en imágenes.
También se puede encontrar restricción de la difusión, infarto, edema citotóxico y hemorragia que puede manifestarse como hematoma focal o hemorragia subaracnoidea.(18)
En el estudio realizado con PRES en niños mexicanos por Gómez-Garzay y cols. las posibles complicaciones como la necrosis cortical y desarrollo de infarto cerebral, con o sin transformación hemorrágica, se reportaron cuando existían hiperintensidades en T1 y restricción a la difusión caracterizada como hiperintensidad con disminución (hipointensidad) en el coeficiente de difusión aparente.(11)
Estos investigadores clasifican el síndrome en 3 grados para estudios de RM (es la utilizada por la autora):
- Grado I: lesiones hiperintensas (en secuencias T2 y FLAIR) sugestivas de edema cerebral de tipo vasogénico, cortico-subcorticales de morfología irregular, aisladas en ambos hemisferios cerebrales en regiones fundamentalmente parietales, occipitales y temporales.
- Grado II: zonas confluentes de edema cerebral cortico-subcorticales bilaterales con tendencia a la simetría en regiones parietales y occipitales, de mayor extensión pero sin afectar lóbulos completos (en secuencias T2 y FLAIR).
- Grado III: extensas zonas de edema vasogénico córtico-subcortical en regiones frontales, parietales, occipitales y temporales, bilaterales con tendencia a la simetría que involucran lóbulos completos (en secuencias T2 y FLAIR).
El edema que caracteriza al síndrome de encefalopatía reversible posterior, observado en los estudios de imagen, se clasifica de la siguiente manera, dependiendo del grado de extensión: 1). Edema limitado a la corteza y sustancia blanca. 2). Edema en la corteza y sustancia blanca con extensión profunda (la más frecuente). 3). Edema en la corteza y sustancia blanca con limitación a ventrículos (la segunda más frecuente). 4). Edema en la corteza y sustancia blanca que confluye ampliamente en contacto extenso con ventrículos. 5). Edema severo de corteza y sustancia blanca con confluencia difusa, deformidad ventricular, lesiones difusas, hemorragia.(19,20)
Se presenta el caso de una puérpera de 26 años, con antecedentes aparentes de salud que tras un periparto complicado, tuvo al decursar de los días otra complicación que fue diagnosticada como un síndrome de encefalopatía reversible posterior, por correlación clínica e imagenológica, con evolución favorable.
Conflicto de intereses: los autores declaran la no existencia de conflictos de intereses relacionados con el estudio.
Contribución de los autores:
Idea conceptual: Dianarelys Villafuerte Delgado, Ernesto Pérez Martínez.
Análisis estadístico: Ernesto Pérez Martínez.
Revisión de la literatura: Dianarelys Villafuerte Delgado, Félix González Pérez.
Escritura del artículo: Dianarelys Villafuerte Delgado, Félix González Pérez.
Revisión crítica del artículo: Ernesto Pérez Martínez.
Financiación: Hospital General Universitario. Dr. Gustavo Aldereguía Lima. Cienfuegos.
REFERENCIAS BIBLIOGRÁFICAS
- Saniger AM, Rodríguez R, Arévalo VH. Síndrome de encefalopatía posterior reversible: No siempre reversible y no necesariamente confinada a las regiones posteriores del cerebro. Rev Mex Neuroci. 2010;11(5):373-7 [Buscar en Google Scholar]
- O’HARA H. Posterior reversible encephalopathy syndrome: an emerging clinical entity in adult, pediatric, and obstetric critical care. J Am Acad Nurse Pract. 2008;20(2):100-6 [Buscar en Google Scholar]
- Grillo MC, Martínez MY, Grillo CF. Síndrome de encefalopatía posterior reversible (PRES) durante la gestación. Acta Neurol Colomb. 2010;26(4):203-9 [Buscar en Google Scholar]
- Rykken JB, McKinney AM. Posterior reversible encephalopathy syndrome. Semin Ultrasound CT MR. 2014;35(2):118-35 [Buscar en Google Scholar]
- Torres MU, Delgado LV, Giraldo N, Urueña P, Franco S, Hernández OH. Síndrome de encefalopatía posterior reversible: reporte de un caso fatal y análisis de factores predictores de mal pronóstico. Biomédica. 2017;37 Suppl 1:12-9 [Buscar en Google Scholar]
- Osborn AG. Osbom’s brain: imaging, pathology, and anatomy. 1st. ed. Altona: Amirsys; 2013 [Buscar en Google Scholar]
- Hinchey J, Chaves C, Appignani B, Breen J, Pao L, Wang A, et al. A reversible posterior leukoencephalopathy syndrome. N Engl J Med. 1996;334(8):494-500 [Buscar en Google Scholar]
- Fonseca J, Oliveira K, Cordeiro M, Real MV. Síndrome de encefalopatía posterior reversible: a propósito de un caso clínico. Neurología. 2016;34(2):135-7 [Buscar en Google Scholar]
- Carrillo R, Echevarría J, de los Ríos A, Reyes LE. Síndrome de encefalopatía reversible posterior. Med Int Mex. 2013;29(3):299-306 [Buscar en Google Scholar]
- Cuellar H, Palacios E, Boleaga B, Rojas R, Riascos R, Garayburu J. Neuroimagen en el síndrome de encefalopatía reversible posterior. Anales de Radiología México. 2006;1(1):67-74 [Buscar en Google Scholar]
- Gómez G, Singh D, Higuera V, Mora MA, Saltzman S. Resonancia magnética del síndrome de encefalopatía posterior reversible en niños mexicanos. Anales de Radiología México. 2014;13(4):335-45 [Buscar en Google Scholar]
- Bartynski WS, Boardman JF. Distinct imaging patterns and lesion distribution in posterior reversible encephalopathy syndrome. AJNR. 2007;28(7):1320-7 [Buscar en Google Scholar]
- Fugate JE, Claassen DO, Cloft HJ, Kallmes DF, Kozak OS, Rabinstein AA. Posterior reversible encephalopathy syndrome: associated clinical and radiologic findings. Mayo Clin Proc. 2010;85(5):4277-32 [Buscar en Google Scholar]
- Aulestia BC, Schroeder N, Gustavo H, Castro H. Síndrome de encefalopatía reversible posterior (PRES) asociada a eclampsia y síndrome HELLP. Acta Neurol Colomb. 2014;30(1):63-7 [Buscar en Google Scholar]
- Álvarez Y, Beltrán M, Di Lizio KG. Síndrome de encefalopatía posterior reversible, eclampsia y síndrome de Hellp. Rev chil obstet ginecol [revista en Internet]. 2017 [citado 23 Nov 2018];82(3):[aprox. 10p]. Disponible en: http://elo.conicyt.cl/scielo.php?script=sci_arttext&pid=S0717-75262017000300280 [Buscar en Google Scholar]
- McKinney AM, Short J, Truwit CL, McKinney ZJ, Kozak OS, Santa Cruz KS, et al. Posterior reversible encephalopathy syndrome: Incidence of atypical regions of involvement and imaging findings. Am J Roentgenol. 2007;189(4):904-12 [Buscar en Google Scholar]
- Gümüş H, Per H, Kumandaş S, Yikilmaz A. Reversible posterior leukoencephalopathy syndrome in childhood: report of nine cases and review of the literature. Neurol Sci. 2010;31(2):125-31 [Buscar en Google Scholar]
- Reyes AL, Capilla ME, Herrera I, García JM, González R, Toledo ES. Síndrome de encefalopatía posterior reversible, “no siempre típico, no siempre reversible”. Madrid: SERAM; 2014 [citado 23 Oct 2018]. Disponible en: https://posterng.netkey.at/esr/viewing/index.php?module=viewing_poster&task=&pi=125060 [Buscar en Google Scholar]
- Liman T, Bohner G, Heuschmann P, Endres M, Siebert E. The clinical and radiological spectrum of posterior reversible encephalopathy syndrome: the retrospective Berlis PRES study. J Neurol. 2012;259(1):154-64 [Buscar en Google Scholar]
- Pérez AA, Carrillo R. Encefalopatía reversible posterior. Rev Mex Anestesiol [revista en Internet]. 2015 [citado 23 Oct 2018];38 Suppl 3:[aprox. 4p]. Disponible en: https://www.medigraphic.com/pdfs/rma/cma-2015/cmas153i.pdf [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129