Artículos de revisión
Manejo práctico del paciente con diabetes mellitus en la Atención Primaria de Salud
Practical Management of Patients with Diabetes Mellitus in Primary Health Care
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2011-10-21 10:14:01
Aprobado: 2011-11-07 13:38:27
Correspondencia: Elodia María Rivas Alpizar. Centro de Atención y Educación en Diabetes. elodia@caed.cfg.sld.cu
RESUMEN
La diabetes mellitus es una enfermedad de primera importancia a nivel de salud pública en todo el mundo, por ser una de las enfermedades no transmisibles más frecuentes, y por la severidad y diversidad de sus complicaciones crónicas. Se realiza una revisión actualizada sobre el manejo de las personas con diabetes mellitus. Incluye definición, diagnóstico y clasificación, algoritmo para el pesquisaje de la enfermedad, conducta ante una persona con diabetes mellitus en la Atención Primaria de Salud, pilares de tratamiento y metas de control metabólico. Tiene como objetivo exponer elementos prácticos para el abordaje del paciente con diabetes mellitus tipo.
Palabras clave: diabetes mellitus tipo 2; hiperglucemia; estado prediabético; dieta para diabéticos
ABSTRACT
Key words: diabetes mellitus, type 2; hyperglycemia; prediabetic state; diabetic diet
INTRODUCCIÓN
La diabetes mellitus (DM) abarca un grupo heterogéneo de alteraciones cuya característica común reside en los niveles elevados de glucosa en sangre (hiperglucemia). La forma más frecuente es la tipo 2, que afecta al 80 % a 90 % de todos los pacientes con DM. La incidencia y prevalencia de la enfermedad ha aumentado en las décadas recientes y se espera que este incremento continúe.1
A nivel mundial, cada año 3,2 millones de muertes son atribuidas a la diabetes, lo que equivale a una de cada 20 muertes, 8700 muertes cada día y seis cada minuto; por lo menos una de cada diez se producen en adultos de 35 a 64 años de edad. Las tres cuartas partes de estas muertes ocurren en personas menores de 35 años de edad. Al menos 171 millones de personas en el mundo tienen diabetes. Es probable que para el 2030 esta cantidad aumente a más del doble. En los países en vías de desarrollo el número de personas con diabetes aumentará un 150 % en los próximos 25 años.2-5
En las Américas, en el período 1994-2000 se produjo un aumento en la prevalencia de la diabetes, estimando que para el 2010 la prevalencia en Latinoamérica y el Caribe se incrementará. En la actualidad es de 13 millones, por lo cual la OMS se proyecta en acciones de prevención, fundamentalmente, alimentación sana y ejercicios; ya que la causa de este incremento, está dado por el peso excesivo, obesidad, sedentarismo, modo de vida y envejecimiento.6-8
El aumento progresivo de pacientes diabéticos, a escala mundial, ha demostrado la necesidad de desarrollar planes más efectivos que posibiliten garantizar un mayor nivel de vida a las personas afectadas, teniendo en cuenta el diagnóstico preventivo. Pero se requiere no solo de la voluntad de las instituciones médicas, sino también del interés de los gobiernos y, fundamentalmente, requiere elevar el nivel de información relacionada con esta enfermedad en la población.
Por todo lo anteriormente expuesto se realizó esta revisión con el objetivo de exponer elementos prácticos para el manejo de la persona con DM en el contexto de la Atención Primaria de Salud (APS).
DESARROLLO
Definición
El término DM describe un desorden metabólico multifactorial que se caracteriza por hiperglucemia crónica con trastornos en el metabolismo de los carbohidratos, grasas y proteínas, causada por los defectos en la secreción y/o en la acción de la insulina o de ambos.
La diabetes, debido al desequilibrio metabólico mantenido, genera a largo plazo complicaciones crónicas como son: la nefropatía diabética, causa más común de insuficiencia renal crónica terminal; retinopatía diabética, segunda causa de ceguera en el mundo; neuropatía diabética que puede provocar úlceras, articulación de Charcot y ser causa de amputaciones en miembros inferiores. A ello se añade un mayor riesgo de enfermedad cardiovascular (ECV), principal causa de morbilidad y mortalidad entre las personas diabéticas.9-11
Diagnóstico y clasificación de la DM
Los criterios vigentes para el diagnóstico y clasificación de la DM, fueron desarrollados por un comité de expertos de la Asociación Americana de Diabetes y por el Comité Asesor de la OMS en junio de 1997, y revisados en el 2003. La clasificación se basa fundamentalmente en la etiología y características fisiopatológicas.12 Se recomiendan tres formas (Tabla 1):
Estos criterios diagnósticos se aplican para todos los grupos de edad.
En gestantes, se considera una diabetes gestacional cuando tiene dos o más glucemias en ayunas iguales o superiores a 5,6 mmol/L (100 mg/dl), o una PTGo patológica según los criterios de la OMS, valor a las 2 horas de una sobrecarga de 75 gramos de glucosa igual o superior a 140 mg/dl (7,8 mmol/L), en plasma venoso.
En el 2010, la Asociación Americana de Diabetes recomendaba utilizar la hemoglobina glicosilada en el diagnóstico de la DM cuando la A1c ≥ 6,5 %. El diagnóstico debe ser confirmado repitiendo la A1c, excepto si el sujeto está sintomático con glucemias mayores de 200 mg/dl (11,1 mmol/l). La prueba A1c, realizada con los equipos y estándares recomendados por la IFCC y la NGPS, es una prueba precisa y segura de niveles de hiperglucemia crónica y se correlaciona adecuadamente con el riesgo de complicaciones crónicas. De no poder realizarse la A1c, los métodos diagnósticos previos son aceptables.13,14
Prediabetes: Cuando valores de glucemia no son normales, pero tampoco suficientemente elevados como para que sean criterios diagnósticos de diabetes. Se considerará prediabetes si:
- Glucemia en ayunas alterada (GAA): Glucemia en ayunas ≥100 mg/dl (5,6mmol/l) y < 126 mg/dl (7 mmol /l).
- Tolerancia a la glucosa alterada (TGA): Glucemia en ayunas < 126 mg/dl (7 mmol /l) y glucemia a las dos horas de la sobrecarga oral de glucosa ≥ 140 mg/dl (7,8 mmol/l) y <=199 mg/dl (11mol/l)
Se considera prediabetes doble, cuando estén presentes tanto la GAA como la TGA.
En cuanto a la clasificación, se definen cuatro grupos:12
I. DM tipo 1 (la destrucción de las células β habitualmente conducen a la deficiencia absoluta de insulina).
a) Mediada por proceso inmune
b) Idiopática
En esta forma de diabetes, denominada previamente como diabetes juvenil, o insulino dependiente, existe destrucción autoinmune de las células beta del páncreas. Los marcadores de la inmuno destrucción incluyen anticuerpos a los islotes (ICA), anticuerpos a la insulina (IAAs), anticuerpos a la decarboxilasa del ácido glutámico (GAD 65), anticuerpos a la tirosinasa fosfatasa IA-2, anticuerpos al transportador del catión zinc (Anti-ZnT8). En algunos pacientes (particularmente niños y adolescentes) la primera manifestación de la enfermedad es la cetoacidosis; otros presentan hiperglucemia de ayuno moderada que puede rápidamente progresar a hiperglucemia severa o cetoacidosis en presencia de infección u otras condicionantes estresantes.15
En todos estos casos se hace necesaria la terapia insulínica para que el paciente sobreviva. Sin embargo, existe un grupo (particularmente adultos) que puede mantener una función residual suficiente de las células β que les previene de la cetoacidosis por muchos años. Es una forma de presentación de lenta progresión, que inicialmente puede no requerir insulina o tener largos períodos de remisión, y tiende a manifestarse en etapas tempranas de la vida del adulto evidenciándose por bajos niveles de péptido C. Estos son los casos que algunos ubican en el grupo denominado como diabetes autoinmune latente del adulto (LADA).16,17
La diabetes idiopática está constituida por algunas formas de diabetes tipo 1 donde no se conoce la etiología, ni se asocia a los antígenos HLA. Algunos pacientes tienen insulinopenia permanente y son propensos a la cetoacidosis, pero no existe evidencia de autoinmunidad, solo una minoría de los pacientes tipo 1 caen en esta categoría, muchos de ellos de origen africano o asiático.
II. DM tipo 2 (puede establecerse desde una predominante resistencia a la insulina con una deficiencia insulínica relativa hasta un predominante defecto secretor de insulina con resistencia a la insulina).
Esta forma de diabetes, previamente referida como diabetes no insulinodependiente o del adulto, está caracterizada por resistencia insulínica asociada a un déficit relativo de insulina. Puede variar desde el predominio de la resistencia insulínica con un relativo déficit de insulina, a un predominio del déficit en la insulinosecreción con resistencia insulínica.18,19
Representa el 90-95 % de los casos de DM con una fuerte predisposición genética, más que la forma autoinmune de la diabetes tipo 1, sin embargo, la genética de esta forma de diabetes es compleja y no está claramente definida. La mayoría de los diabéticos tipo 2 son obesos (80 %), la obesidad por sí misma causa algún grado de insulinoresistencia. Algunos de los pacientes que no se clasifican como obesos por los criterios tradicionales, tienen una distribución de la grasa en la región abdominal (central, o en manzana).20-22
En los últimos años se ha observado un aumento constante de DM tipo 2 en las personas menores de 20 años de edad. Ha pasado, de ser casi desconocida en edades pediátricas, a una realidad, incluso, actualmente es más frecuente en algunos países que la DM tipo 1.23
Es rara la aparición de cetoacidosis de manera espontánea, y cuando ocurre es asociada a algún estrés u otra enfermedad, como una infección. Los pacientes afectados no necesitan tratamiento insulínico para sobrevivir, aunque pueden requerirlo para mantener su control metabólico.24
III. Otros tipos específicos
A. Defecto genético de la función de las células β
Comprende un grupo heterogéneo de presentaciones distintas de diabetes que se han denominado como MODY (Maturity Onset Diabetes of the Young) descritas por primera vez hace más de 70 años. Datos en el Reino Unido sugieren que alrededor de un 3 % de los diabéticos diagnosticados como tipo 2 tienen uno de los subtipos MODY.
- Cromosoma 12 HNF-1α (MODY 3)
- Cromosoma 7 glucokinasa (MODY 2)
- Cromosoma 20 HNF - 4α (MODY 1)
- Cromosoma 13 Mutaciones en IPF-1 (MODY 4)
- Cromosoma 17 Mutaciones en HNF 1-β (MODY 5)
- Cromosoma 2 Mutaciones en neuro D1/beta 2 (MODY 6)
- DNA mitocondrial.
- Otros
Se caracterizan por:
- Aparecer en personas menores de 25 años de edad.
- En las primeras etapas no requiere administración de insulina.
- Patrón de herencia autosómico dominante.
- Subtipo mono génico de diabetes.
La forma más frecuente es MODY 3, causada por una mutación en el gen HNF-1α, caracterizada clínicamente por hiperglucemia progresiva, que se diagnostica en la pubertad.
Suele aparecer en la población caucásica y japonesa.
B. Defecto genético de la acción de la insulina
- Resistencia a la insulina tipo A
- Leprechaunismo
- Síndrome Rabson-Mendenhall
- Diabetes lipoatrófica
- Otras
Los defectos genéticos de la acción de la insulina son causas infrecuentes de diabetes asociadas a mutaciones en el receptor de la insulina, que pueden ir desde una hiperinsulinemia a hiperglucemia moderada y diabetes severa (se denominaba anteriormente insulinoresistencia tipo A). En este grupo se describen dos síndromes pediátricos el leprechaunismo y el síndrome de Rabson-Mendenhall, donde existen mutaciones en el gen para el receptor de la insulina con insulinoresistencia extrema. En la diabetes lipoatrófica no se han demostrado alteraciones funcionales o estructurales del receptor de la insulina, por lo que se asume que la lesión o lesiones estarían a nivel pos receptor.
C. Enfermedades del páncreas exocrino.
- Pancreatitis
- Trauma/pancreatectomía
- Neoplasias
- Fibrosis quística
- Hemocromatosis
- Pancreatopatía fibrocalculosa
- Otras
Procesos adquiridos como la pancreatitis, traumas, infecciones, pancreatectomía, y carcinoma, pueden causar diabetes. Excepto en el cáncer, el daño al páncreas debe ser extenso para que la diabetes ocurra.
D. Endocrinopatías
Hormonas como el cortisol, glucagón, epinefrina, y hormona del crecimiento, antagonizan la acción de la insulina, y su exceso puede causar diabetes. Esto ocurre generalmente en individuos con defectos preexistentes en la insulino secreción, y la hiperglucemia cede cuando el exceso de hormonas es resuelto. En el caso del somastostinoma y aldosteronoma, la diabetes es causada por la hipokaliemia que ocasionan y por la inhibición de la insulinosecreción. La hiperglucemia generalmente resuelve cuando se elimina el tumor.
- Acromegalia
- Síndrome de Cushing
- Glucagonoma
- Feocromositoma
- Hipertiroidismo
- Somatostatinoma
- Aldosteronoma
- Otras.
E. Inducida por drogas o sustancias químicas:
- Vacor
- Pentamidina
- Acido nicotínico
- Glucocorticoides
- Hormonas tiroideas
- Diazóxido
- Agonista β adrenérgico
- Tiazidas
- Dilantín
- α-interferón
- Otros
La secreción de insulina se puede ver afectada por muchas drogas, las cuales por sí mismas no causan diabetes, pero sí pueden precipitarla en individuos con insulinoresistencia. Toxinas como el Vacor (veneno de ratas) y la pentamidina pueden causar destrucción de las células beta del páncreas. En algunos pacientes con tratamiento con interferón se ha reportado diabetes asociada con anticuerpos anti islotes y una severa deficiencia de insulina.
F. Infecciones: Virus como el de la rubeola y citomegalovirus, han sido asociados con destrucción de las células beta. Pacientes con rubeola congénita han desarrollado diabetes, en su mayoría con inmunomarcadores de diabetes tipo 1.
- Rubéola congénita
- Citomegalovirus
- Otras
G. Formas no comunes de diabetes inmunomediada.
El síndrome de hombre rígido es una enfermedad autoinmune del sistema nervioso central caracterizada por rigidez de los músculos axiales con espasmos dolorosos. Estos pacientes poseen títulos altos de anti GAD y aproximadamente un tercio de ellos desarrolla la enfermedad.
Los anticuerpos anti receptor de la insulina pueden causar diabetes por el bloqueo de la insulina a su receptor en los tejidos diana. Los anticuerpos anti receptor, en algunos casos, pueden actuar como agonistas y los pacientes presentan hipoglucemia.
Estos anticuerpos ocasionalmente han sido encontrados en pacientes con lupus eritematoso y otras enfermedades autoinmunes, así como en otros estados de insulinoresistencia extrema (síndrome tipo B en el pasado).
- Síndrome del hombre rígido “Stiff-man”
- Anticuerpos anti receptores de la insulina
- Otros
H. Otros síndromes genéticos asociados con la DM. Muchos síndromes genéticos se acompañan de una elevada incidencia de diabetes, se incluyen alteraciones cromosómicas como el síndrome de Down, Klinefelter, Turner, Wolfram.
- Síndrome de Down
- Síndrome de Klinefelter
- Síndrome de Turner
- Síndrome de Wolfram’s
- Ataxia de Friedereich
- Corea de Huntington
- Síndrome Lawrence Monn Beidel
- Distrofia miotónica
- Porfiria
- Síndrome de Prader Willi
- Otros
IV. Diabetes gestacional
La diabetes gestacional (DG), es la alteración del metabolismo de los hidratos de carbono, de severidad variable, que comienza o se reconoce por primera vez durante el embarazo. Se aplica independientemente de si se requiere o no de insulina, o si la alteración persiste después del embarazo. No excluye la posibilidad de que la alteración metabólica reconocida haya estado presente antes de la gestación.
Identificación del paciente diabético no conocido
Aunque la confirmación del diagnóstico de DM es química, debe realizarse pesquisa activa en determinados grupos de riesgo, portadores de condiciones como las siguientes:
- DM en familiares de 1er grado
- Hipertensión arterial
- Madres con partos previos de 4 000 gr o más, o diabetes gestacional
- Tolerancia a la glucosa alterada o glucemia en ayunas alterada previa
- Sedentarismo
- Individuos mayores de 45 años sobre todo si IMC≥ 25 kg/m2
- Criterios de insulinoresistencia (acantosis nigricans, síndrome de ovarios poliquísticos)
- Infecciones piógenas o micóticas a repetición
- Bajo peso al nacer
- Triglicéridos > 200 mg/dl y/o HDL<40 mg/dl.
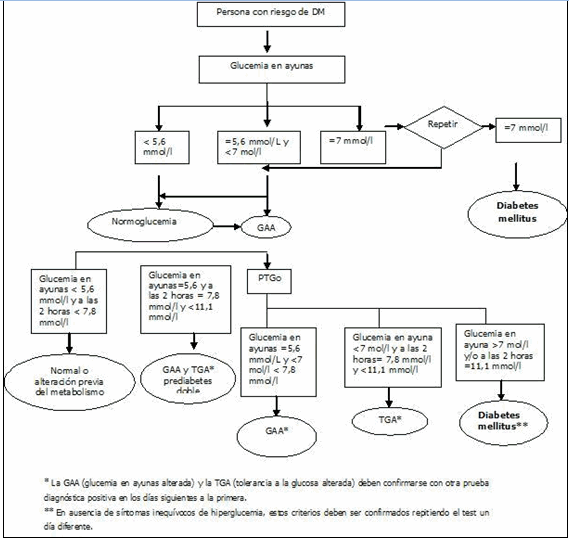
Para el pesquizaje de DM tipo 2 la Asociación Americana de Diabetes aconseja la realización de glucemia en ayunas por ser más fácil de realizar, además de que ofrece resultados con mayor rapidez, es más aceptado por los pacientes y tiene una menor variabilidad interindividual.12 (Algoritmo 1)
Algoritmo 1. Pesquizaje de DM en personas con riesgo
A los pacientes que manifiestan síntomas de diabetes (polidipsia, poliuria y pérdida de peso inexplicable), si acuden al Consultorio Médico en estado posprandial, se les tomará inmediatamente una muestra de sangre venosa para determinar glucemia, y esta se interpretará de la siguiente forma:
Si es ≥11,1 mmol/L (200 mg/dL) confirma el diagnóstico de DM.
Si es <11,1 mmol/L (200 mg/dL) no se descarta el diagnóstico de diabetes y se debe realizar en días siguientes una PTGo de 2 horas.
Cuando existen síntomas clínicos de diabetes solo es necesaria una prueba con valores bioquímicos compatibles con la enfermedad para confirmar el diagnóstico.
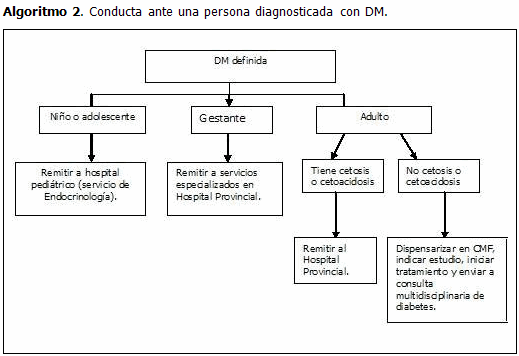
Cuando ya la DM ha sido diagnosticada, la conducta a seguir es diferente (Algoritmo 2):
Evaluación del paciente con DM
Valoración clínica:
- Interrogatorio detallado en busca de síntomas de mal control metabólico y de complicaciones agudas o crónicas.
- Examen físico haciendo énfasis en:
I. Talla, peso e IMC.
II. Circunferencia de la cintura.
III. Tensión arterial.
IV. Fondo de ojo.
V. Agudeza visual.
VI. Examen odontológico.
VII. Inspección de los pies.
VIII. Palpación de los pulsos periféricos.
IX. Reflejos aquileano y patelar.
X. Sensibilidad superficial con el monofilamento de 10 gramos.
XI. Sensibilidad profunda con el diapasón.
XII. Valoración ginecológica en las pacientes de sexo femenino.
Exámenes complementarios:
I. Glucemia en ayunas.
II. Glucemia posprandial de 2 horas.
III. Hemoglobina glucosilada A1c.
IV. Perfil lipídico mínimo (colesterol, triglicéridos, HDL colesterol).
V. Creatinina en sangre.
VI. Ácido úrico en sangre.
VII. Parcial de orina.
VIII. Microalbuminuria.
IX. Electrocardiograma.
X. Exudado vaginal.
XI. Hemograma completo.
XII. Pruebas funcionales hepáticas (si se sospecha afección hepática).
Conducta a seguir después de la evaluación:
I-Clasificación según tipo de diabetes.
II-Atención a situaciones especiales.
III-Plan terapéutico: Consta de varios pilares:19 educación terapéutica continuada, nutrición adecuada, prescripción racional de ejercicio físico y tratamiento específico (compuestos orales y/o insulina).
Educación terapéutica continuada
La educación es la piedra angular del tratamiento y está presente en todos los servicios como elemento esencial en la atención integral al paciente diabético.25,26
Dentro del contenido educativo debe encontrarse:
- ¿Qué es la diabetes?
- La alimentación del diabético
- Actividad física
- Compuestos orales
- Terapéutica con insulina
- Cómo lograr el control de la diabetes (técnicas de autocontrol)
- Cuidado de los pies
- Cuidados generales
- Vigilancia del inicio de las complicaciones
Se recomienda la enseñanza colectiva preferiblemente con grupos de no más de doce personas, lo más homogéneos posible, buscando la participación activa y responsable en el cuidado de la salud, centrarse en la persona y no en la enfermedad. En los menores de edad es muy importante la participación de los padres en el proceso educativo.
La educación debe mantenerse permanentemente, identificando deficiencias, ampliando los conocimientos y habilidades para influir en los cambios de conducta y lograr un estilo de vida propio de la condición diabética.
Nutrición adecuada
Los paneles de recomendación de las diferentes guías mantienen, para las personas diabéticas:
- 50-60 % de aporte de las necesidades energéticas en forma de hidratos de carbono
- 15 % en forma de proteínas
- Menos del 30 % en forma de grasas.
Al paciente se le deben indicar el número de calorías por Kg de peso que requiere de acuerdo a su nivel de actividad física. Si tiene sobrepeso se le impone un déficit de 400-600 cal/día.
El cálculo del valor calórico total (VCT) dependerá del estado nutricional de la persona y de su actividad física, y es igual al peso ideal (PI) de la persona por el gasto calórico por trabajo (GCT).27
Para calcular el PI de un paciente con DM2 se utiliza la siguiente fórmula práctica: Si el paciente tiene más de 60 años o más, se toma como peso ideal el exceso en centímetros del metro, es decir, si mide 1,60 m, el peso ideal es 60 Kg. Si el paciente tiene menos de 60 años, se toma el exceso en centímetros del metro y se le resta el 7 % de este exceso si es hombre y 10 % si es mujer.
Para calcular el GCT se consideran tres tipos de trabajo:
Leve: se calcula un gasto entre 25 y 30 Kcal./Kg/día.
Moderado: se calcula un gasto entre 30 y 40 Kcal./Kg/día.
Intenso: se calcula un gasto de más de 40 Kcal./Kg/día.
Los carbohidratos, cuando representan el 50-60 % de una alimentación energéticamente adecuada, tienen un efecto neutro sobre la glucemia. Deben ser fundamentalmente polisacáridos (granos, arroz, papa).
Las grasas son los nutrientes con mayor densidad calórica y menor poder de saciedad. Se reconocen tres tipos de ellas:
Saturadas: Elevan notoriamente el colesterol de LDL (cLDL). Incrementan el riesgo cardiovascular a largo plazo. Se encuentran primordialmente en alimentos de origen animal como carne de res, cerdo y productos lácteos.
Mono insaturadas: Reducen el cLDL y los triglicéridos (TG), e incrementan levemente el colesterol de HDL (cHDL). Reducen el riesgo cardiovascular a largo plazo, se encuentran en aceite de oliva, aguacate, maní.
Poliinsaturadas:
- Poliinsaturadas omega 6: Tienen un efecto discreto de reducción del cLDL y un efecto neutro sobre los demás lípidos. Se encuentran en aceite de maíz, soya, algodón.
- Poliinsaturados omega 3: Tienen un efecto importante de reducción de TG (consumos grandes) y un efecto positivo sobre el cHDL. Disminuyen el riesgo cardiovascular a largo plazo. Se encuentran especialmente en la grasa de pescados como el atún, bonito, jurel, sierra, salmón y aceites como el de canola.
Ácidos grasos trans: Son ácidos grasos mono o poliinsaturados, que han cambiado la configuración espacial de sus dobles enlaces como consecuencia del calentamiento o la hidrogenación. Elevan el cLDL, hacen descender el cHDL, e incrementan el riesgo cardiovascular a largo plazo. Se encuentran en margarinas vegetales de mesa y cocina. La proliferación de las comidas rápidas ha aumentado el consumo de grasas trans.
Colesterol: El consumo de colesterol no es el principal determinante del colesterol plasmático, pero influye en él. La alimentación debe aportar menos de 200 mg de colesterol por día.
Los pacientes con DM2 deben ingerir 15-20 % del VCT en forma de proteínas. La ingesta de proteínas no tiene ningún efecto sobre la glucemia, y en cambio sí incrementa de manera aguda la secreción de insulina, las proteínas son potenciadores de la secreción de insulina.
No existe evidencia que indique que los pacientes con diabetes deben restringir el consumo de proteínas, a menos que tengan nefropatía.
La fibra puede clasificarse en soluble (gomas, pectinas) e insoluble (celulosa, hemicelulosas). Ambas reducen la absorción del colesterol, pero sólo se ha evidenciado una asociación negativa con el riesgo cardiovascular para la fibra soluble. Los pacientes con DM2 deben ingerir al menos 30 gramos de fibra soluble por día. Esa recomendación se alcanza con 5 a 6 porciones de fruta y/o verdura/día (incluyendo las de las comidas).
Prescripción racional del ejercicio físico
El ejercicio deberá cumplir con las siguientes metas:28-30
- A corto plazo, cambiar el hábito sedentario, mediante caminatas diarias al ritmo del paciente.
- A mediano plazo, la frecuencia mínima deberá ser tres veces por semana en días alternos, con una duración mínima de 30 minutos cada vez.
- A largo plazo, aumento en frecuencia e intensidad, conservando las etapas de calentamiento, mantenimiento y enfriamiento. Se recomienda el ejercicio aeróbico (caminar, trotar, nadar, ciclismo, etcétera).
Algunas recomendaciones importantes para la práctica de ejercicios físicos, son las siguientes:
- Evaluación individual del paciente: Examen clínico completo, precisar si existen complicaciones de la diabetes, así como conocer el grado de control metabólico con el fin de evitar hipoglucemias o hiperglucemias.
- Si la glucemia es ≥ de 13, 8 mmol/l, no se debe realizar ejercicios pues se incrementa más el descontrol metabólico.
- Para evitar hipoglucemias se indica comer entre 1 y 3 horas antes del ejercicio, y si el ejercicio es violento y prolongado se recomienda ingerir alimentos cada 30 min.
- Es fundamental la regularidad del ejercicio físico, el paciente no puede hacer mucho ejercicio físico un día y el otro pasarlo sin hacer ninguno. Con esta situación estaríamos originando un mal control de su diabetes por lo que se recomienda la realización de ejercicio de 3 a 5 veces a la semana con una duración de 30 a 40 min.
- No son recomendados los ejercicios violentos o muy intensos.
- Los pacientes con retinopatía diabética no pueden realizar ejercicios que se acompañen de movimientos bruscos de la cabeza y miembros superiores, ni aquellos que aumenten la presión intra abdominal. Si presenta poli neuropatía diabética se deben evitar aquellos ejercicios con riesgo de lesión en los pies y no se recomiendan en pacientes con daño renal pues aumenta la eliminación de proteínas por la orina.
- No es recomendable la inyección de insulina en territorios musculares que se vayan a ejercitar; por ejemplo, si va a correr no es conveniente que se pinche en el muslo, puesto que se absorbería más rápidamente y hay una mayor probabilidad de hipoglucemias.
- Se recomienda beber 1 ó 2 vasos de agua media hora antes del inicio del ejercicio, así como continuar bebiendo poco a poco durante su realización y una vez finalizado.
- No realizar ejercicios de alto riesgo como pesca submarina o alpinismo, ya que en el caso de hipoglucemias los riesgos serian elevadísimos.
Medidas farmacológicas
El grado de control metabólico, el estado clínico del paciente y el IMC, son los principales elementos a tener en cuenta para la terapéutica del paciente con DM tipo 2.31-34
De acuerdo al grado de control y el estado clínico se consideraron dos grupos de pacientes.
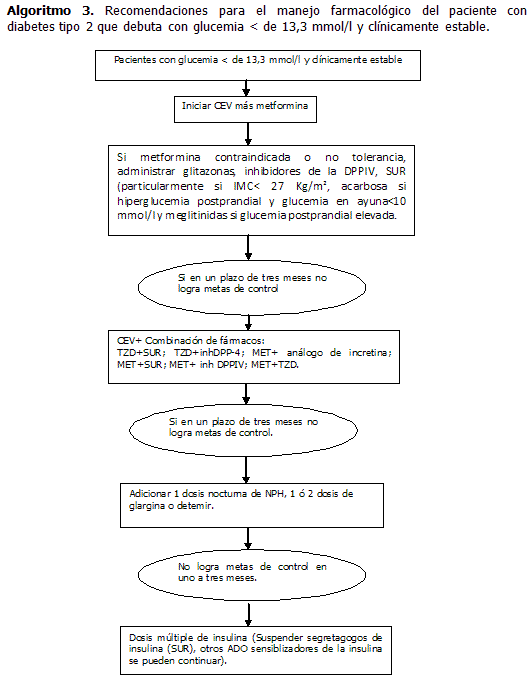
A- Diabético tipo 2 clínicamente estable y glucemia<240 mg/dl (13,3mmol/l).
Se recomienda iniciar estilo de vida saludable, alimentación adecuada, ejercicio regular, cesar el tabaquismo y alcoholismo si corresponde.
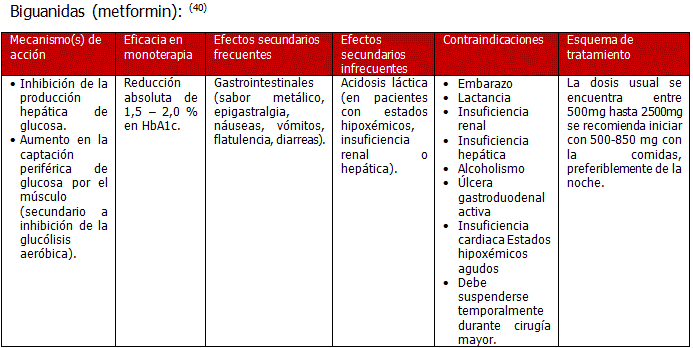
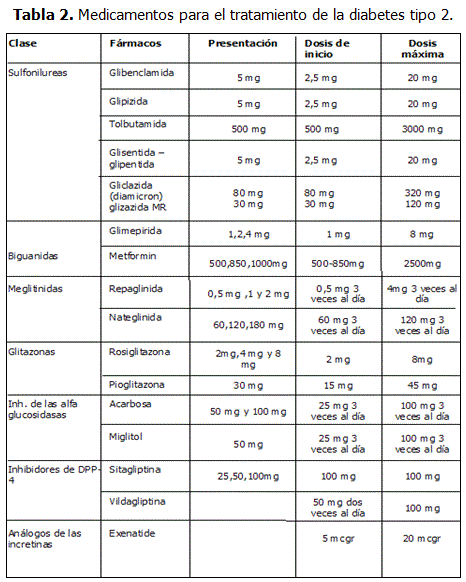
Iniciar conjuntamente Metformina 500 mg 3 veces al día y alcanzar en forma progresiva la dosis máxima de 2,5 gramos/día si fuera necesario en un plazo de tres meses.
En caso de contraindicación a la Metformina como alternativa, considerar:
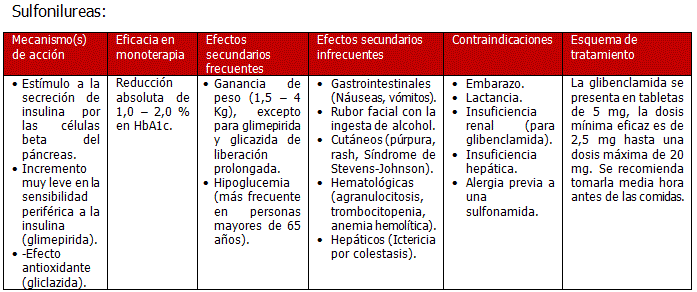
- Sulfonilureas: Vasta experiencia, menor costo, factible si se requiere considerar el mayor riesgo de hipoglucemia.
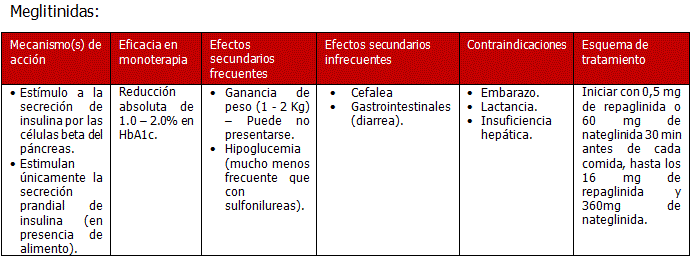
- Meglitinidas: De utilidad particularmente cuando se busca impacto en glucemia posprandial.
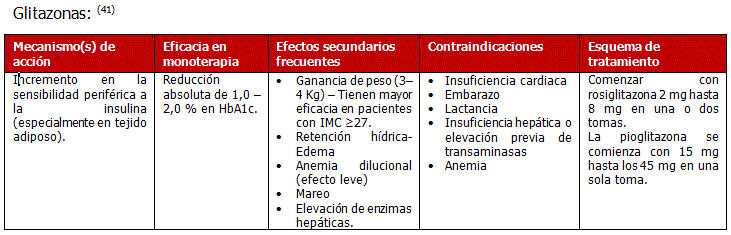
- Glitazonas: Efectos benéficos en la resistencia insulínica, selección de los pacientes a fin de reducir riesgos de insuficiencia cardiaca o fracturas.
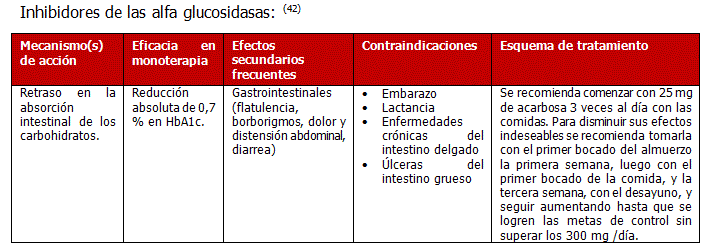
- Acarbosa: Efecto principalmente en glucemia posprandial.
- Inhibidores de la dipeptidilpeptidasa DPP-4 o gliptinas: Efecto benéfico tanto en glucemia de ayuno como posprandial.
- Análogos de péptido 1 de glucagón (GLP-1) o análogos de incretinas: No todos los pacientes aceptan los fármacos inyectados y sus efectos secundarios pueden limitar su manejo.
En un plazo de tres meses el paciente debe estar alcanzando metas de control (HbA1c<7) con mono terapia. En caso contrario, pasar a una combinación de fármacos:35, 36
- metformina+ sulfonilurea
- metformina+ acarbosa
- metformina +tiazolidindiona
- metformina +meglitinida
- metformina +insulina
- metformina +inhibidor DPP4
- metformina +agonista GLP-1
- sulfonilurea +metformina
- sulfonilurea +acarbosa
- sulfonilurea +tiazolidindiona
- sulfonilurea +inhibidor DPP4
- sulfonilurea +agonista GLP-1
- sulfonilurea +insulina
- acarbosa +metformina
- acarbosa +sulfonilurea
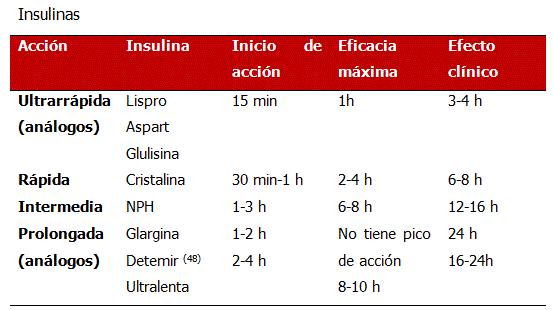
Si no se logran las metas de control con una combinación oral en una primera etapa, se puede lograr control con una dosis nocturna de insulina NPH (pudiendo ajustar a dos dosis), ó 1 a 2 dosis de análogo de acción prolongada asociada a fármaco oral. En una fase posterior, proceder a la insulinización intensiva (3 a 4 dosis de insulina).
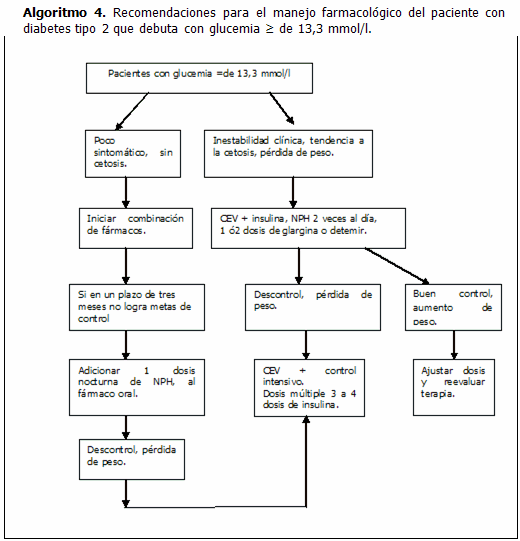
B- Diabético tipo 2 con glucemia ≥ 240 mg/dl (13,3 mmol/l).
Estos pacientes se presentarán clínicamente de dos formas bien diferentes: a) poco sintomáticos, con poca variación del peso y sin cetosis; b) perdiendo peso en forma acelerada, muy sintomático y con cetosis. En el primer caso, habrá que adoptar medidas hacia un estilo de vida saludable junto al inicio de la terapia farmacológica, iniciando una combinación de fármacos que permitan de una manera rápida corregir el estado metabólico. En caso de no responder en un período de 1 a 3 meses, cambiar a un esquema de insulina. En el segundo caso (b), habrá que administrar insulina.
Posteriormente, con el paciente estable y recuperado el peso, se debe reevaluar la posibilidad de cambiar a fármacos orales.37-39
Nuevos fármacos orales en el tratamiento de la diabetes tipo 2
1. Inhibidores de la digestión y absorción de los carbohidratos:
Inhibidores de la α-glucosidasa (Voglibosa): Eficaz para reducir la hiperglucemia posprandial.
2. Secretagogos de insulina.
Mitiglinida: derivado de la familia de las meglitinidas; su mecanismo de acción es estimular la secreción de insulina. Reduce la glucemia posprandial y la HbA1c.
Inhibidores de la fosfodiesterasa.
3. Insulinomiméticos. Útiles en la DM tipo 1 y 2 con insulinopenia. Actúan sobre el receptor y pos receptor.
4. Sensibilizadores a la insulina.
Agonistas PPAR-ץ y PPAR-α
Naveglitazar
Tesaglitazar
Ragaglitazar
5. Pramlintida (análogo de la amilina). Se secreta en respuesta a la ingestión de nutrientes. Disminuye la glucemia (retarda el vaciamiento gástrico).
Las insulinas de que disponemos actualmente en el país son humanas y de 100u/ml.
Indicaciones del tratamiento con insulina
- DM tipo 1.
- Cetoacidosis, coma hiperosmolar no cetósico, acidosis láctica.
- Gestante con diabetes.
- Diabetes LADA.
- Diabéticos tipo 2 que no obtienen buen control metabólico con compuestos normo/hipoglucemiantes orales.
- Diabéticos tipo 2 e infecciones intercurrentes para el manejo de la descompensación metabólica severa.
- Previo a una cirugía
- Diabéticos tipo 2 con control glucémico inadecuado en presencia de pérdida acelerada de peso y/o peso cercano al deseable.
La necesidad diaria de insulina y la forma de administrarla, dependen del grado de descompensación metabólica, actividad física, dieta, y de situaciones de estrés.
La dosis inicial debe ser de 0,3-0,5 u/kg/día y se modifica de acuerdo a las necesidades del paciente.
Dosis diaria de insulina en el diabético tipo 1 en edades pediátricas
- Menor 5 años: 0,3 – 0,5 u/kg/día
- Prepúber: 0,7-1 u/kg/día
- Pubertad: ↑ necesidades hasta 1,5 u/kg/día
Esquemas de tratamiento:
Convencional: 1 a 2 inyecciones de insulina de acción intermedia antes del desayuno y en la noche (9-11pm) (2/3 de la dosis total antes del desayuno y 1/3 en la noche).
Terapia insulínica intensiva: Se emplea por lo general 3 dosis de insulina de acción rápida antes de desayuno, almuerzo y comida y una dosis de insulina de acción intermedia en la noche, aunque existen otras variantes.
Métodos para evaluar el control de la glucemia:
Automonitoreo: Es especialmente útil para conocer el comportamiento de la glucemia en los períodos posprandiales y en las horas de la tarde y la noche, cuando el paciente no tiene acceso fácil al laboratorio. El automonitoreo en sangre capilar utilizando tirillas reactivas y un glucómetro para su lectura, es el método ideal, sobre todo en pacientes que usan insulina. Se recomienda hacer glucometría diaria y a diferentes horas (pre y/o posprandiales) según criterio médico. Determinación de glucosa en orina o glucosuria.
Puede ser útil en pacientes de reciente comienzo, no complicados o con dificultades en la adquisición o manejo de la glucometría.
Monitoreo en el laboratorio: 1) Glucemia en sangre venosa en ayunas y 2 horas posprandial.49 Se incluye dentro de la evaluación periódica trimestral del paciente compensado o con buen control, y se puede requerir una frecuencia mayor si el paciente no logra un control adecuado. No se indica para el diagnóstico de la diabetes.
Habitualmente se realiza en el periodo post desayuno (desayuno habitual del paciente según su dieta calculada previamente).2 Determinación de la HbA1c: se debe determinar cada tres o cuatro meses, especialmente si no está bien controlada. En pacientes con una diabetes estable debe medirse al menos dos veces al año.
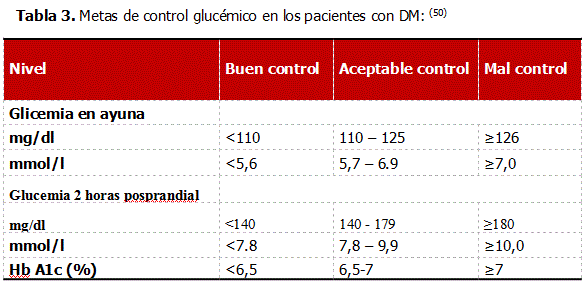
Para lograr un buen control de la diabetes se deben alcanzar ciertas metas relacionadas con la glucemia, las cuales contribuyen a establecer el riesgo de complicaciones crónicas. Se han colocado como niveles de buen control metabólico aquellos con los que se ha logrado demostrar reducción significativa del riesgo de complicaciones crónicas. (Tabla 3)
CONCLUSIONES
La DM es una enfermedad de primera importancia a nivel de salud pública en todo el mundo, tanto por ser una de las patologías no transmisibles más frecuentes, como por la severidad y diversidad de sus complicaciones crónicas. Las consecuencias que en materia de salud tiene esta enfermedad a corto y a largo plazo, hace necesario reflexionar sobre el reto que significa la detección temprana de la diabetes y la implementación y difusión de políticas sociales y educativas innovadoras, capaces de transformar la mentalidad y la actitud de los individuos y las comunidades, para que comprendan la importancia de adoptar estilos de vida saludables para prevenir la enfermedad, o modificar los factores de riesgo para prevenir o retardar las complicaciones.
REFERENCIAS BIBLIOGRÁFICAS
- Vijgen SM, Hoogendoorn M, Baan CA, de Wit GA, Limburg W, Feenstra TL. Cost Effectiveness of Preventive Interventions in Type 2 DM: A Systematic Literature Review. Pharmacoeconomics. 2006;24(5):425-41 [Buscar en Google Scholar]
- Pace AE, Ochoa-Vigo K, Larcher Caliri MH, Morais Fernandes AP. El conocimiento sobre la DM en el proceso de auto cuidado. Rev Latino-Am Enfermagem [Revista en Internet]. 2006 [citado 10 Sep 2011];14(5):[aprox. 15p]. Disponible en: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-11692006000500014&lng=en&nrm=iso&tlng=es [Buscar en Google Scholar]
- Gallardo Pérez UJ, Seuc Jo AH, Zangronis Ruano L, Chirino Carreño N, López Nistal L, Barbería Elejalde O. Mortalidad prematura por angiopatía diabética periférica en Cuba en los años 1990, 1995 y 2000. Rev Cubana Salud Pública [Revista en Internet]. 2006 [citado 3 Ene 2008];32(2):[aprox. 8p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-34662006000200003&lng=es&nrm=iso> [Buscar en Google Scholar]
- Domínguez Alonso E, Seuc Jo AH, Díaz Díaz O, Aldana Padilla D. La carga de la diabetes en Cuba, período 1990-2005. Rev Cubana Endocrinol [Revista en Internet]. 2008 [citado 20 Oct 2011];19(2):[aprox. 24p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532008000200004&lng=es [Buscar en Google Scholar]
- Ramírez Leyva E, Álvarez Aldana D, García Moreiro R, Álvarez Fernández M, Rodríguez Bebert Y, Matos Valdivia Yanara. Diabetes mellitus en Ciego de Ávila: serie secular 1997-2008. Rev Cubana Endocrinol [Revista en Internet]. 2009 [citado 20 Oct 2011];20(3):[aprox. 14p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532009000300004&lng=es [Buscar en Google Scholar]
- Peláez M. La construcción de las bases de una buena salud en la vejez: situación en las Américas. Rev Panam Salud Pública [Revista en Internet]. 2005 [citado 10 Sep 2011];17(5/6):[aprox. 11p]. Disponible en: http://journal.paho.org/uploads/1136490013.pdf [Buscar en Google Scholar]
- Espinosa Roca A, Romero Cabrera AJ, Misas Menéndez M, Fresneda Quintana O. La asistencia al adulto mayor en la atención primaria. Finlay [Revista en Internet]. 2005 [citado 10 Jul 2011];10(Especial):[aprox. 30p]. Disponible en: http://www.revfinlay.sld.cu/index.php/finlay/article/download/17/16 [Buscar en Google Scholar]
- Domínguez Alonso E, Seuc Jo AH, Díaz Díaz O, Aldana Padilla D. Esperanza de vida saludable asociada a la diabetes en Cuba: años 1990 y 2003. Rev Cubana Endocrinol [Revista en Internet]. 2010 [citado 17 Oct 2011];21(1):[aprox. 26p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532010000100002&lng=es [Buscar en Google Scholar]
- Roca Goderich R. Diabetes mellitus. En: Temas de Medicina Interna. T 3. La Habana: Editorial de Ciencias Médicas; 2005: p. 211-52 [Buscar en Google Scholar]
- Valdés Ramos E, Bencosme Rodríguez N. Las complicaciones macrovasculares y su relación con algunas variables clínicas y bioquímicas en diabéticos tipo 2. Rev Cubana Endocrinol [Revista en Internet]. 2010 [citado 20 Oct 2011];21(3):[aprox. 17p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532010000300001&lng=es [Buscar en Google Scholar]
- Cruz Abascal RE, Fuentes Febles O, Gutiérrez Simón O, Garay Padrón R, Águila Moya O. Nefropatía diabética en pacientes diabéticos tipo 2. Rev Cubana Med [Revista en Internet]. 2011 [citado 20 Oct 2011];50(1):[aprox. 12p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75232011000100003&lng=es [Buscar en Google Scholar]
- American Diabetes Association. Standars of Medical Care in Diabetes-2009. Diabetes Care. 2009;32 Suppl 1:13-61 [Buscar en Google Scholar]
- Olson DE, Rhee MK, Herrick K, Ziemer DC, Twombly JG, Phillips LS. Screening for Diabetes and prediabetes with proposed AIc based diagnostic criteria. Diabetes Care. 2010;33(10):2184-9 [Buscar en Google Scholar]
- Álvarez Seijas E, González Calero TM, Cabrera Rode E, Conesa González AI, Parlá Sardiñas J, González Polanco EA. Algunos aspectos de actualidad sobre la hemoglobina glucosilada y sus aplicaciones. Rev Cubana Endocrinol [Revista en Internet]. 2009 [citado 20 Oct 2011];20(3):[aprox. 14p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532009000300007&lng=es [Buscar en Google Scholar]
- Cabrera Rode E, Díaz Díaz O. El consumo de leche de vaca, respuesta inmune y diabetes mellitus tipo 1. Rev Cubana Endocrinol [Revista en Internet]. 2009 [citado 17 Oct 2011];20(2):[aprox. 10p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532009000200001&lng=es [Buscar en Google Scholar]
- Cabrera Rode E, Licea Puig ME. Nueva definición, prevalencia, caracterización y tratamiento de la diabetes autoinmune latente del adulto. Rev Cubana Endocrinol [Revista en Internet]. 2008 [citado 20 Oct 2011];19(3):[aprox. 35p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532008000300008&lng=es [Buscar en Google Scholar]
- Cabrera Rode E, Licea Puig ME. Diabetes autoinmune latente del adulto: ¿estamos diagnosticándola correctamente?. Rev Cubana Endocrinol [Revista en Internet]. 2008 [citado 20 Oct 2011];19(1):[aprox. 10p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532008000100001&lng=es [Buscar en Google Scholar]
- Klingesmith G, Pyle L, Arslanian K, Copeland KC, Cuttler L, Kaufman F, et al. The presence of GAD and IA2 antibodies in youth with a type 2 diabetes phenotype. Diabetes Care. 2010;33(9):1970-5 [Buscar en Google Scholar]
- González Suárez RM, Perich Amador P, Arranz Calzado C. Trastornos metabólicos asociados con la evolución hacia la diabetes mellitus tipo 2 en una población en riesgo. Rev Cubana Endocrinol [Revista en Internet]. 2010 [citado 17 Oct 2011];21(2):[aprox. 20p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532010000200001&lng=es [Buscar en Google Scholar]
- Mendizábal T, Navarro N, Ramírez A, Cervera M, Estrada E, Ruiz I, et al. Características sociodemográficas y clínicas de pacientes con diabetes tipo 2 y microangiopatías. An Fac med [Revista en Internet]. 2010 [citado 16 Nov 2011];71(1):[aprox. 13p]. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1025-55832010000100002&lng=es&nrm=iso [Buscar en Google Scholar]
- Alberti KG, Zimmet P, Shaw J. International Diabetes Federation: A consensus on type 2 diabetes prevention. Diabetic Medicine. 2007;24(5):451-63 [Buscar en Google Scholar]
- Chiasson JL, Brindisi MC, Rabasa-Lhoret R. The Prevention of type 2 Diabetes: What is the evidence?. Minerva Endocrinol. 2005;30(3):179-91 [Buscar en Google Scholar]
- Licea Puig ME, Bustamante Teijido M, Lemane Pérez M. Diabetes tipo 2 en niños y adolescentes: aspectos clínico-epidemiológicos, patogénicos y terapéuticos. Rev Cubana Endocrinol [Revista en Internet]. 2008 [citado 20 Oct 2011];19(1):[aprox. 26p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532008000100007&lng=es [Buscar en Google Scholar]
- Fonseca V. Defining and characterizing the progression of type2 Diabetes. Diabetes Care. 2009;32 Suppl 2:151-6 [Buscar en Google Scholar]
- Anguita MC, Gómez AB, LLobet M, Yoldi C. Educación terapéutica sobre diabetes en la infancia. Actividad dietética. 2009;13(3):101-107 [Buscar en Google Scholar]
- Saaristo T, Moilanen L, Korpi-Hyovalti M, Vanhala J, Saltevo L, Niskanen J, et al. Lifestyle intervention for prevention of type 2 diabetes in primary health care:one-year follow-up of the Finnish National Diabetes Prevention Program. Diabetes Care. 2010;33(10):2146-51 [Buscar en Google Scholar]
- Olimpo Mendivil CA, Sierra ID. Antropometría. En: Sierra ID, Olimpo Mendivil CA. Hacia el manejo práctico de la diabetes mellitus tipo 2. 2da ed.Novo Nordisk; 2005: p. 43-5 [Buscar en Google Scholar]
- Hernández Rodríguez J, Licea Puig ME. Papel del ejercicio físico en las personas con diabetes mellitus. Rev Cubana Endocrinol [Revista en Internet]. 2010 [citado 17 Oct 2011];21(2):[aprox. 23p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532010000200006&lng=es [Buscar en Google Scholar]
- Boas Gomes-Villas LC, Foss MC, Foss Freitas MC, de Carvalho Torres H, Zaranza Monteiro L, Pace AE. Adherencia a la dieta y a los ejercicios físicos de las personas con diabetes mellitus. Texto & context- Enfermagen [Revista en Internet]. 2011 [citado 17 Oct 2011];20(2):[aprox. 19p]. Disponible en: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-07072011000200008&lng=en&nrm=iso&tlng=pt [Buscar en Google Scholar]
- Jakicic J. The effect of physical activity on body weight. Obesity (Silver Spring). 2009;17 Suppl 3:34-8 [Buscar en Google Scholar]
- Rosas Guzmán J, Lyra R. Documento de posición de sociedades de Diabetes y Endocrinología de América Latina sobre el tratamiento de la Diabetes tipo 2. Revista de la Asociación Latinoamericana de Diabetes [Revista en Internet]. 2009 [citado ];17(2):[aprox. 2p]. Disponible en: http://articulos.sld.cu/diabetes/files/2010/01/documento-posicion-alad.pdf [Buscar en Google Scholar]
- Del Prato S, Penno G, Miccoli R. Changing the treatment paradigm for type 2 Diabetes. Diabetes Care. 2009;32 Suppl 2:217-22 [Buscar en Google Scholar]
- Marchetti P, Lopi R, Del Guerra S, Bugliani M, D Aleo M, Occhipinti M, et al. Goals of treatment for type 2 diabetes: beta-cell preservation for glycemic control. Diabetes Care. 2009;32(2):s178-183 [Buscar en Google Scholar]
- Guillausseau PJ. Impact of compliance with oral antihyperglycemic agents on health outcomes in type 2 diabetes mellitus: a focus on frequency of administration. Treat Endocrinol. 2005;4(3):167-75 [Buscar en Google Scholar]
- Jenkins N, Hallowel N, Farmer A, Holman R, Lawton J. Initiating insulin as part of the treating to target in type 2 diabetes84-59 trial. Diabetes Care. 2010;33(10):2178-80 [Buscar en Google Scholar]
- Rosas EA, Martínez AJ, Ochoa López JM, Calleja R, Sierra C, Iñarra F, et al. Efecto del tratamiento combinado con metformina/glimepirida sobre la función endotelial en pacientes con diabetes mellitus tipo 2 evaluados mediante PET. Arch. Cardiol. Méx [Revista en Internet]. 2009 [citado 20 Oct 2011];79(9):[aprox. 14p]. Disponible en: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S1405-99402009000400005&lng=es [Buscar en Google Scholar]
- Garber AJ, Whalen J, Whal T, Bressler P, Braceras R, Allen E, et al. Attaiment the glycaemic goals in type 2 diabetes with once,twice or thrice daily dosing with insulin bifasic aspart 70730. Diabetes Obes Metab. 2006;8(1):58-66 [Buscar en Google Scholar]
- Bretzel R, Eckard M, LangrafW, Owens DR, Linn T. Initiating insulin therapy in type 2 Diabetic Patients failing on oral hypoglycemic agents. Diabetes Care. 2009;32(2):s260-5 [Buscar en Google Scholar]
- Meneghini L. Early insulin tratment in type 2 diabetes. Diabetes Care. 2009;32 Suppl 2:266-269 [Buscar en Google Scholar]
- Bailey C. El desafío de tratar la diabetes tipo 2 acompañada de obesidad. BMJ. 2011;342:d1996 [Buscar en Google Scholar]
- Bajaj M, Baig R, Suraamornkul S, Hardies LJ, Coletta D, Cline G. Effects of Pioglitazone on Intramyocellular Fat Metabolism in Patients with Type 2 Diabetes Mellitus. J Clin Endocrinol Metab. 2010;95(4):1916-23 [Buscar en Google Scholar]
- Spengler M, Schmitz H, Landen H. Evaluation of the efficacy and tolerabity of acarbose in patients with Diabetes Mellitus. Clin Drug Investig. 2005;25(10):651-9 [Buscar en Google Scholar]
- Nauck M, Vilsboll T, Gallwitz B, Garber A, Madsbad S. Incretin-based therapies: viewpoints on the way to consensus. Diabetes Care. 2009;32 Suppl 2:s223-231 [Buscar en Google Scholar]
- Gill A, Hoogwerf B, Burger J, Bruce S, Mac Conell L, Yan P, et al. Effect of exenatide on heart rate and blood pressure in subjects with type 2 diabetes mellitus: a double-blind, placebo-controlled, randomized pilot study. Cardiovascular Diabetol. 2010;9:6 [Buscar en Google Scholar]
- Calvo Gómez C, Jodar Gimeno E, Ampudia Blasco FJ, García Alegría J, Navarro J, Mediavilla Bravo J, et al. Liraglutida en el tratamiento de la diabetes tipo 2: recomendaciones para una mejor selección en los pacientes, desde una visión multidisciplinar. Avances en diabetología. 2010;26(4):226-234 [Buscar en Google Scholar]
- Fernández Landó L, Casellini CM. Ensayos clínicos de exenatida y su rol en el tratamiento de la diabetes tipo 2. Medicina (Buenos Aires) [Revista en Internet]. 2009 [citado 20 Oct 2011];69(4):[aprox. 27p]. Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S0025-76802009000500006&lng=es [Buscar en Google Scholar]
- Conget Donlo I, Giménez Álvarez M. Nuevos tratamientos de la diabetes mellitus tipo 2. Mucho ruido y algunas nueces. Med Clin(Barc). 2009;132(6):217-8 [Buscar en Google Scholar]
- Palafox Castelán G, Sosa Caballero A. Detemir en diabetes mellitus tipo 2. Acta Médica Grupo Ángeles. 2009;7(2):96-9 [Buscar en Google Scholar]
- Ceriello A, Colagiuri S. Guía para el control glucémico tras las comidas. Diabetes Voice. 2007;52(3):9-11 [Buscar en Google Scholar]
- Conrado Aguilar S, Calderón Estrada R, Mello García M, Rosas Barrientos JV. Metas terapéuticas en el control metabólico de pacientes con diabetes mellitus 2, servicio de consulta externa de Medicina Interna del Hospital Regional 1° de Octubre. Revista de Especialidades Médico-Quirúrgicas. 2011;16(1):18-26 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129