Artículos originales
Obesidad abdominal, parámetro antropométrico predictivo de alteraciones del metabolismo.
ABDOMINAL OBESITY, AN ANTHROPOMETRIC PARAMETER PREDICTING METABOLIC DISORDERS
MSc. Especialista de II Grado de Bioquímica Clínica. Profesora Auxiliar de Bioquímica Universidad de Ciencias Médicas.
2 Dr. C. Especialista de II Grado de Fisiología y Fisiopatología. Profesor Titular 3 Especialista de I Grado en Medicina Interna. Profesor Asistente 4 Lic. en Enfermería Especialista de Primer Grado en Fisiología y Fisiopatología
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2011-06-06 13:20:39
Aprobado: 2011-07-08 15:11:00
Correspondencia: Maricel Castellanos González. Universidad de Ciencias Médicas de Cienfuegos maricelc@ucm.cfg.sld.cu
RESUMEN
Fundamento: La medida del perímetro de la cintura como valoración indirecta de obesidad abdominal se presenta como un elemento esencial en la valoración clínica de la obesidad. El vínculo entre obesidad abdominal e insulinoresistencia se propone como el eje central de la fisiopatología del síndrome metabólico y sus complicaciones.
Objetivo: Determinar si los individuos con obesidad abdominal presentan cambios relacionados con los factores que forman parte del síndrome metabólico superiores a los observados en individuos sin obesidad abdominal.
Métodos: Se realizó un estudio analítico comparativo con diseño de casos y controles con dos grupos, organizados a partir de una muestra de 98 personas de ambos sexos extraída al azar del universo constituido por una población de 510 trabajadores de la Universidad de Ciencias Médicas de Cienfuegos, de septiembre a diciembre de 2005. A todos se le realizaron mediciones de la presión arterial, colesterol, HDL colesterol, glucemia en ayunas y triglicéridos.
Resultados: El 30,6 % de los individuos presentó obesidad abdominal, predominando esta por encima de los 40 años y en féminas (83,3 %). El 53,3 %.de los obesos fueron hipertensos, igual porcentaje tuvo bajos valores de HDL y el 16,7 % mostró alteración de la glucemia.
Conclusiones: La obesidad abdominal constituye un problema de salud en la población estudiada, incrementándose con la edad. Los individuos que presentan obesidad abdominal tienen un riesgo mayor de presentar alteraciones metabólicas, tales como bajos niveles de HDL colesterol, altos valores de triacilglicéridos y de colesterol total, así como alteraciones de la glucemia e hipertensión
Palabras clave: obesidad abdominal, factores de riesgo; síndrome metabólico
ABSTRACT
Objective: To determine whether individuals with abdominal obesity present characteristics related to metabolic syndrome’s factors that differ from those observed in individuals with no abdominal obesity.
Methods: A comparative analytical study was performed including cases control and design in two different groups. The sample was composed of 98 individuals of both sexes randomly selected out of a universe of 510 workers population at the Medical University of Cienfuegos from September to December 2005. They were all tested as to blood pressure, cholesterol, HDL cholesterol, fasting glucose and triglycerides.
Results: Abdominal obesity was found in 30.6% of individuals. It was predominant in females (83.3%) older than 40 years. The number of cases of obesity linked to hypertension was similar to the number of cases with low HDL cholesterol (53.3%). Impaired glucose was found in 16.7% of cases.
Conclusions: Abdominal obesity is a health problem in the population included in this study and it increases as age does. Individuals with abdominal obesity are exposed to a higher risk of metabolic disorders, such as low levels of HDL cholesterol, high levels of triglycerides and total cholesterol, glucose alterations and hypertension.
Key words:
INTRODUCCIÓN
La obesidad se acompaña de un aumento de la mortalidad y de la comorbilidad cardiovascular y metabólica, hecho sobradamente demostrado que ha llevado a considerarla un factor de riesgo de gran trascendencia, tanto en sí mismo como en su papel promotor de enfermedades prevalentes generadoras de riesgo cardiometabólico.1 El riesgo de muerte súbita de los obesos es tres veces mayor que el de los no obesos, y es el doble para el desarrollo de insuficiencia cardiaca congestiva (ICC), enfermedad cerebrovascular (ECV) y cardiopatía isquémica (CI), mientras la posibilidad de desarrollar diabetes mellitus (DM) es 93 veces mayor cuando el índice de masa corporal (IMC) pasa de 35.2
Una de las causas de que la obesidad no haya sido reconocida desde el inicio como un factor de riesgo cardiovascular clásico, es la heterogeneidad de su impacto clínico, en parte derivada de la participación de otros elementos diferentes del índice de masa corporal (IMC), como son el exceso de masa grasa y especialmente su distribución anatómica. La distribución de grasa corporal permite distinguir dos tipos de obesidad: abdominal o androide, y femoroglútea o ginoide. Estudios combinados de antropometría y tomografía axial computarizada han demostrado una fuerte asociación entre la circunferencia de la cintura y la grasa abdominal.3 También se ha otorgado a la circunferencia de la cintura una capacidad discriminatoria superior a la del índice de masa corporal y el índice cintura-cadera, en ese orden, como marcador de riesgo de enfermedades crónicas como la hipertensión arterial.4
La capacidad de elevar el riesgo cardiovascular que tiene la relación entre algunos hallazgos clínico-analíticos, sentó las bases para la propuesta del concepto de síndrome metabólico (SM). Desde la propuesta inicial de este síndrome llevada a cabo por Reaven5 en 1988, basada en el papel central de la resistencia insulínica (IR), se ha evolucionado hacia la adopción de nuevos criterios, pasando por el del Grupo Europeo de Estudio de la Resistencia Insulínica (EGIR) y el del Programa Nacional de Educación para el colesterol (NCEP-ATP III),6 hasta el más moderno propuesto por la Federación Internacional de Diabetes (IDF).7 El consenso NCEP-ATP III, que es de momento el más empleado en la práctica clínica, alude a la presencia de obesidad central medida por el perímetro de la cintura (PC), mientras que el establecido por la IDF considera la obesidad abdominal (OA) como condición sine qua non para determinar que hay síndrome metabólico. Adicionalmente, la propuesta de la IDF reduce las medidas de PC y les otorga un umbral distinto según el origen racial.7
Por todo esto, con el paso del tiempo ha ocurrido un viraje conceptual que evoluciona desde la perspectiva insulinocéntrica inicial a la obesocéntrica actual como clave diagnóstica del síndrome metabólico (SM).8
Aún cuando la oportunidad del término y su significado clínico son controvertidos,9 la conexión OA-IR se propone como el eje central de la fisiopatología del síndrome metabólico y sus complicaciones.10 En este contexto, la medida del PC como valoración indirecta de OA se presenta como un elemento esencial en la valoración clínica de la obesidad.
En los Estados Unidos la prevalencia estimada del SM en varios estudios ha oscilado entre el 20 % y el 30 % y depende fundamentalmente, además de la edad, del origen étnico y social de la población estudiada. Se ha estimado una prevalencia en la población de Japón entre un 7 % y un12 %, en Corea del Sur entre 7 % y un 13 %, en Mongolia entre un 12 % y un 16 % y en Europa del 15%, en adultos no diabéticos. En la población cubana no existen estudios concluyentes, algunos datos estimados a partir de los factores de riesgo poblacionales plantean valores que pueden estar entre un 15 % y un 20 %, pero aún se necesita de buenos estudios para llegar a mejores conclusiones.11-16
En estudios realizados en la provincia de Cienfuegos por el Centro de Estudio de Enfermedades Crónicas no Transmisibles se ha podido determinar que la prevalencia del síndrome metabólico en la población se aproxima al 20 %.17
No existen estudios anteriores en Cuba o Cienfuegos que relacionen parámetros antropométricos como la obesidad abdominal con otros factores de riesgo para la aparición de SM.
Determinar la relación entre la circunferencia abdominal alterada y la presencia de factores de riesgo relacionados con el metabolismo de los lípidos y los glúcidos, justificaría el uso de este parámetro antropométrico de una forma fácil y poco costosa para prever y prevenir la aparición de enfermedades crónicas no transmisibles como la DM, la HTA y otras enfermedades cardiovasculares.
El objetivo general de este trabajo es determinar si los individuos con obesidad abdominal manifiestan cambios relacionados con los factores que forman parte del síndrome metabólico, superiores a los observados enindividuos sin obesidad abdominal.
MÉTODOS
Se realizó un estudio analítico comparativo,con diseño de estudio de casos y controles, con dos grupos organizados a partir deuna muestra de 98 personas de ambos sexos,extraída al azar del universo constituido por una población de 510 trabajadores de la Universidad de Ciencias Médicas de Cienfuegos. El estudio se realizó entre los meses de septiembre a diciembre de 2005. Se incluyeronlos individuosque tenían un estado psíquico que le permitió responder a las preguntas de la encuesta y expresaron su voluntad para participar oralmente y por escrito. Se excluyeronlos individuos afectados por cardiopatías, insuficiencia renal, accidentes vasculares encefálicos, o sospecha de algún tipo de enfermedad que pueda causar una hipertensión secundaria, además de las embarazadas y los diabéticos.
El procedimiento para la medición de la cintura abdominal se realizó a las personas de pie, en posición de atención antropométrica: la cinta se pasa alrededor del tronco en el nivel del onfalio, manteniendo la horizontalidad. La presión ejercida debe ser leve para evitar la compresión de los tejidos. El técnico colocado frente al sujeto, en dependencia de la estatura de este, puede realizar la medición estando sentado.
Otro punto de referencia para esta dimensión es en el nivel que está en la mitad de la distancia entre la décima costilla y la cresta ilíaca.
Todos los datos que sustentan el estudio se recogieron en un formulario (Anexo 1), llenado en el Consultorio Médico de la institución.
Cuando el PC fue mayor o igual a 102 cm en los hombres y mayor que 88 cm en las mujeres, se consideró cintura abdominal alterada (CAA) y obesidad abdominal (OA). La circunferencia abdominal se consideró normal cuando fue menor que 102 cm en los hombres y menor que 88 cm en las mujeres. Con los resultados de los datos obtenidos sobre la medición de la cintura abdominal, se organizaron los individuos en 2 grupos:
- Grupo 1 (G1):30 individuos con CAA.
- Grupo 2 (G2):68 individuos con CA normal.
A todos se les realizaron tomas de la presión arterial.Para la toma de la presión arterial se tuvieron en cuenta las siguientes precauciones: se usó un esfigmomanómetro aneroide marca SMIC previamente calibrado en la oficina de normalización de la provincia de Cienfuegos, con el correspondiente certificado de verificación. Los equipos fueron revisados cada 100 tomas aproximadamente. Además, se tuvieron en cuenta las siguientes precauciones:
- Las personas estuvieron cómodamente sentadas por un mínimo de 5 minutos antes de realizar la medición de la tensión arterial.
- El brazo en el que se realizó la determinación fue el derecho y se situó a la altura del corazón.
- Los individuos no fumaron, no tomaron café, no ingirieron bebidas alcohólicas, ni realizaron ejercicios físicos durante 30 minutos previos a la toma de la presión arterial (PA).
- La habitación era agradable y sin ruidos ambientales.
- El manguito de goma del esfigmomanómetro cubría por lo menos los dos tercios del brazo, el cual estaba desnudo.
- Se infló el manguito, se palpó la arteria radial, y se siguió insuflando hasta 20 ó 30 mmHg por encima de la desaparición del pulso.
- Se colocó el diafragma del estetoscopio sobre la arteria braquial en la fosa antecubital y se desinfló el manguito a una velocidad de 3 mmHg/sego lentamente.
- Se tomó la quinta fase de los ruidos de Korotkoff como medida de la tensión arterial diastólica.
- Se realizaron tres medidas en cada visita y posteriormente se promediaron los valores.
- A los hipertensos que tomaban medicamentos se les suspendieron los mismos 3 días con antelación a la realización de la prueba.
- Siempre se tomó la PA en el horario de la mañana.
Se consideraron hipertensas todas las personas de 18 años o más de edad que en tres ocasiones distintas tuvieron cifras correspondientes a HTA, según la siguiente clasificación:18
Se midieron otras variables como: edad, sexo, colesterol total, HDL-colesterol, triglicéridos, y glucemia en ayuna. Todas las variables se recogieron inicialmente en escala continua, y luego se llevaron a escala nominal.
Las variables circunferencia abdominal alterada (CAA), hipertrigliceridemia, HDL-colesterol, presión arterial yglucemia basal en ayunas, fueron trabajadas según los criterios propuestos para determinar el síndrome metabólico por el NCEP en el ATP III (AdultTreatment Panel III).16
Las mediciones de las variables relacionadas con el perfil metabólico (colesterol, HDL, glucemia en ayuna y triglicéridos), se cuantificaron en el laboratorio clínico del Hospital Universitario“Dr. Gustavo Aldereguía Lima”, mediante el método fotométrico en un equipo automático de mediciones marca Hitachi serie 902. Todos los reactivos y controles utilizados fueron procedentes de la misma firma del analizador (Roche). El instrumento cumple con los requisitos de protección y eficacia extendidos en la directiva IVD 98/79/EC y publicados por laboratorios Underwriters Inc. (UL) de Canadá y Estados Unidos. Además, cumple con las normas de control internacionales.
Los datos fueron procesados en programa estadístico SPSS 15; y presentados en tablas mediante números y porcentajes. Se utilizaron las pruebas estadísticas no paramétricas chi cuadrado de Pearson. El nivel de significación estadística fijado para aceptar o rechazar la hipótesis nula fue del 95 %.
RESULTADOS
Al analizar las características de la muestra seleccionada, se aprecia que predominó el sexo femenino: 62 mujeres (63,3 %) y 36 hombres (36,7 %)
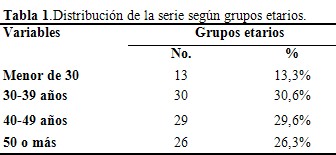
Se observó predominio de los grupos etarios comprendidos entre 30-39 y 49-49 años. (Tabla 1).
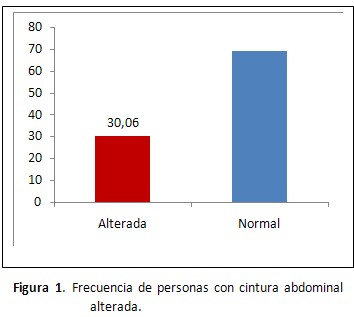
El 30,6% de los individuos presentó obesidad abdominal representada por la circunferencia abdominal alterada. (Figura 1).
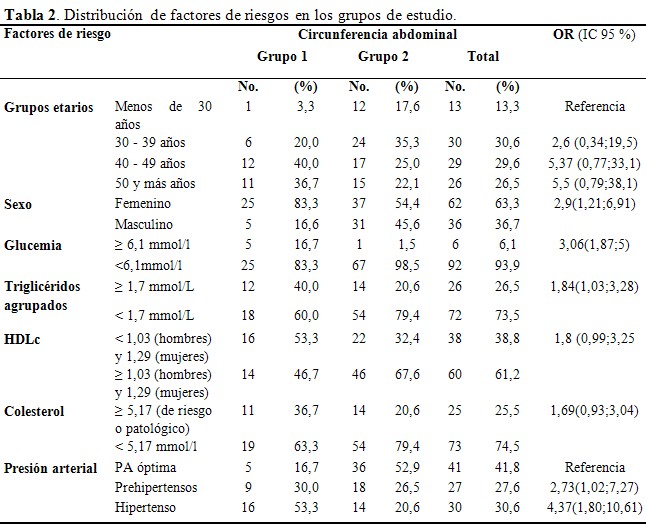
En la población estudiada, la cantidad de individuos con colesterol HDL (colesterol bueno) inferior a la cifra de normalidad, superó el 38%, y más del 25% presentaron valores de TAG elevados así como valores de colesterol considerado patológico; además, según el nivel de presión arterial el 30, 6 % fueron clasificados como hipertensos. El nivel de gglucemia inferior a 6,1mmol/l predominó para un 93,9 % del total de la muestra.El porcentaje de individuos con niveles elevados de triacilglicéridos fue del 40%, entre los que teníanCAA (grupo 1), y de 20,6 % (grupo 2) en el grupo conCA normal, diferencias altamente significativas.En cuanto a los niveles de HDL colesterol, de los individuos con CAA el 53,3 % presentó valores inferiores a los establecidos como normales según el sexo, en contraste con solo un 32,4 % para individuos normales. El riesgo de presentar niveles inferiores de HDL colesterol fue 2,3 mayor en individuos con obesidad abdominal que en individuos normales. La relación entre el colesterol y la circunferencia abdominal fue significativa.El colesterol con cifras mayoresa 5,17 (de riesgo o patológico) se presentó en un 36,7 % de individuos con obesidad abdominal. La relación entre el colesterol y la circunferencia abdominal no fue significativa con el número de individuos de la muestra. (Tabla 2)
DISCUSIÓN
En la población estudiada el predominio de la obesidad abdominal estuvo representado por las féminas, con un incremento del mismo con la edad. Tanto la edad como el sexo y las hormonas sexuales son factores reguladores de la masa grasa visceral y de su efecto en la promoción de diferentes factores de riesgo cardiovascular.19 El entorno hormonal es un elemento modulador de primer nivel que explica el aumento de grasa visceral en la mujer menopáusica respecto a la edad fértil y la mayor tendencia a la obesidad abdominal en las mujeres que en los hombres. En la mujer el patrón hiperandrogénico, que incluye la reducción de globulina transportadora de hormonas sexuales (SHBG), favorece la obesidad visceral.20 Así, en las mujeres premenopáusicas se ha observado asociación entre ovario poliquístico, hiperandrogenismo y síndrome metabólico,21 mientras que en las posmenopáusicas la concentración de testosterona, el índice androgénico libre y el estradiol se encuentran más elevados y la concentración de SHBG es más baja en las pacientes con síndrome metabólico.20 El patrón androgénico se asocia con todos los factores individuales propios del síndrome según criterios diagnósticos del ATP-III.
La reducción en la secreción de hormona del crecimiento (GH) que se produce con el paso de los años puede favorecer el aumento de la adiposidad visceral y el incremento en la tasa de síndrome metabólico que ocurre en edades avanzadas. Asimismo, la hiperactividad del eje hipotalamohipofisoadrenal (HPA) y la consiguiente hipercortisolemia que se ha demostrado en relación con la obesidad visceral, favorece la acumulación grasa centrípeta y la obesidad abdominal.22,23
La mayor hipertrigliceridemia encontrada en los individuos con obesidad abdominal, puede estar relacionada con la resistencia a la insulina que ocurre en una fase inicial a nivel de los adipocitos, provocando el incremento de la hidrólisis intracelular de los triglicéridos (TG), y por consiguiente la disminución de la internalización de AGL por los adipocitos.
Estudios de la resistencia a la insulina en DM2, obesidad, animales alimentados con dietas grasas y células tratadas con lípidos, han permitido la identificación de defectos a nivel de la autofosforilación del receptor en los residuos de tirosina (Tyr) por parte de la tirosina quinasa intrínseca que está ubicada en las subunidades beta de este. Una sola molécula de insulina es capaz de modificar la estructura dimérica del receptor y activar la tirosina quinasa intrínseca. El defecto a este nivel consiste en la fosforilación de los residuos de serina (Ser) y treonina (Thr) del receptor de insulina en lugar de la fosforilación de los residuos de Tyr. También se ha observado la inhibición directa de determinados componentes como la proteína quinasa B (PKB).24
La grasa visceral exhibe una acelerada actividad lipolítica, aumentando la secesión de ácidos grasos libres (AGL) vía portal,también conocidos como ácidos grasos no esterificados que pueden afectar negativamente la acción de la insulina y el depósito de glucosa en varios tejidos. Este aumento de los niveles circulantes de AGL puede desarrollar reservorios de triglicéridos en músculo e hígado, deprimiendo la acción de la insulina y aumentando la salida de lipoproteínas de muy baja densidad (VLDL) del hígado,21 además se produce una disminución de la actividad de la enzima lipasa lipoproteica dada la incapacidad de su inducción por la insulina, lo que provoca un aclaramiento enlentecido de los triacilglicéridos presentes en las lipoproteínas como las VLDL y los quilomicrones. Las VLDL enriquecidas en triglicéridos no constituyen precursores potenciales de las LDL y una alta proporción de ellas es convertida en remanentes de VLDL ricos en colesterol. Los cambios en las lipasas favorecen esta conversión.
La transferencia de triglicéridos a partículas de lipoproteínas de baja densidad (LDL) y lipoproteínas de alta densidad (HDL) y su ulterior lipólisis por la lipasa hepática da lugar a partículas pequeñas HDL y LDL, y a la disminución de la concentración de HDL, configurando la dislipemiaaterogénica que acompaña al síndrome metabólico. El flujo aumentado de AGL participa en la fisiopatología de la esteatosis no sólo hepática y muscular, sino también cardiaca y pancreática, lo que produce las consiguientes alteraciones funcionales.
Es frecuente encontrar una hipertrigliceridemiacon aumento leve del colesterol total, pero con una notoria disminución del colesterol de HDL (y por consiguiente un aumento de la relación colesterol total/colesterol HDL). La reducción del colesterol de HDL es explicable por la hipertrigliceridemia, ya que en estas circunstancias, y por transferencia intravascular de lípidos, las HDL reciben triglicéridos y aceleran su catabolismo a través de una mayor actividad de la lipasa hepática.
Por otra parte, algo similar sucede con las LDL, que reciben triglicéridos, son metabolizados parcialmente por la lipasa hepática y se transforman en LDL pequeñas y densas, que tienen un mayor potencial aterogénico, mayor susceptibilidad a la oxidación.25
Recientes estudios han descrito que la resistencia a la insulina está precedida de un incremento de la actividad del sistema nervioso simpático y de una respuesta exagerada de este en presencia de estímulos físicos y mentales.26, 27
Se conoce que el tejido adiposo constituye una de las mayores glándulas endocrinas del organismo, que produce factores tales como resistina, interleucina 6, factor de necrosis tumoral alfa (TNFa), entre otros, que a su vez favorecen tanto la resistencia a la insulina como a la disfunción endotelial, ambos procesos contribuyen tanto a desarrollo de aterosclerosis como de HTA, y estas entidades al daño vascular de los órganos.28 Por otro lado, la resistencia a la insulina provoca retención de sal y un aumento de la actividad del sistema nervioso simpático, fenómenos que incrementan la presión arterial y causan más resistencia a la insulina. Concentraciones elevadas de AGL aumentan el estrés oxidativo, que a su vez produce alteraciones en la regulación de adipocinasproinflamatorias y protrombóticas, como IL-6, TNFa, el inhibidor-1 del activador del plasminógeno (PAI-1) y proteína quimoatrayente de monocitos (MCP-1), así como alteraciones antiinflamatorias y de efecto insulinosensibilizador, como ocurre con la adiponectina.29
En la obesidad abdominal los niveles de AGL en plasma se encuentran elevados producto de la lipólisis visceral; estos inhiben la entrada de glucosa a las células estimuladas por la insulina por una posible inhibición del transporte o la fosforilación de glucosa, mediado por las grasas, lo cual se ha podido comprobar en estudios después de 3 a 4 h de una infusión de grasas, y la disminución de la actividad de la glucógeno sintasa,30 lo que explica los resultados en cuanto a los niveles de glucemia obtenidos en la investigación, aun cuando no permiten clasificaral paciente como diabético, son superiores a los considerados dentro de rangos normales. La relación de estimación de riesgo entre la obesidad abdominal y la glucemia no resultó fuerte por el amplio intervalo de confianza; resultados que pueden estar influenciados por el valor del número de individuos de la muestra.
Al realizar la estimación del riesgo de los diferentes factores, guardan una estrecha relación con la obesidad abdominal los niveles elevados de triacilglicéridos y de colesterol, así como niveles bajos de HDL colesterol.
Esta estrecha relación, es cada vez más conocida, demostrándose que los trastornos del metabolismo de los glúcidos y de los lípidos, dada la insulinoresistencia que se presenta en la obesidad, son la base para la etiopatogenia de la diabetes mellitus tipo II, la disfunción del endotelio vascular, la hipertensión arterial (HTA), y como consecuencia de todo ello,el daño a órganos vitales como el corazón, el cerebro, los riñones y los propios vasos sanguíneos.
Existen diversos mecanismos que explican la capacidad patógena de la obesidad visceral. La generación de un estado proinflamatorio y su relación bidireccional con la IR, frecuente en el síndrome metabólico, contribuye a generar hipertensión, dislipemia, disglucosis y una situación protrombótica que contribuye a aumentar la morbimortalidad cardiovascular. El aumento de producción de elementos implicados en el tono presor, como el angiotensinógeno, contribuye a activar el sistema renina-angiotensina, lo que junto a otros factores31 como el aumento del tono simpático en el que participa la hiperinsulinemia, que a su vez promueve la reabsorción de sodio en el túbulo contorneado proximal de la nefrona,32 constituye el sustrato de la hipertensión arterial.
Los efectos de la reducción de la grasa abdominal, y más específicamente visceral, disminuyen las citocinas proinflamatorias con el consiguiente aumento de insulinosensibilidad. Esto confirma que el exceso de tejido adiposo abdominal y sus mediadores son elementos clave en la inflamación y la correspondiente IR.
Resultados similares a los encontrados en la población estudiada refieren que la obesidad abdominal, evaluada por la circunferencia abdominal, se asocia a una mayor probabilidad de adquirir factores de riesgo cardiovascular y de muerte de cualquier causa, con un riesgo 1,44 y 2,26 veces superior respectivamente.33-34 Un estudio reciente35 establece que la obesidad visceral estimada mediante tomografía computarizada (TC) es un predictor independiente de mortalidad.
Los individuos con obesidad abdominal presentan cambios importantes en los factores de riesgo relacionados con el metabolismo de los lípidos y los glúcidos, que forman parte del síndrome metabólico. En estos individuos, los valores de dichos factores son mayores que en individuos con circunferencia abdominal normal.
Todos estos resultados demuestran que la obesidad abdominal constituye un problema de salud en la población estudiada, presentando un incremento con la edad. Entre los factores de riesgo más frecuentes encontrados figuran el sexo femenino, los bajos niveles de HDL colesterol, los elevados de TAG y colesterol, así como la HTA. Entre los individuos con obesidad abdominal y los de peso normal, se observaron diferencias significativas en los valores de HDL colesterol, tensión arterial, triacilglicéridos, colesterol y glucemia. Los individuos que presentan obesidad abdominal tienen un riesgo mayor de presentar alteraciones metabólicas como bajos niveles de HDL colesterol y altos de triacilglicéridos y colesterol total, y en menor medida hipertensión y alteraciones de la glucemia.
REFERENCIAS BIBLIOGRÁFICAS
- Yusuf S, Hawken S, Ounpuu S, Bautista L, Franzosi MG, Commerford P, et al. Obesity and the Risk of Myocardial Infarction in 27,000 Participants from 52 Countries: A Case-Control Study. Lancet. 2005;366(9497):1640-49 [Buscar en Google Scholar]
- Calle EE, Thun MJ, Petrelli JM, Rodríguez C, Heath CW. Body- Mass Index and Mortality in a Prospective Cohort of U.S Adult. N England J Med. 1999;342:1097-1105 [Buscar en Google Scholar]
- Berdasco Gómez A, Romero del Sol JM, Jiménez Hernández JM. Circunferencia de la cintura en adultos de Ciudad de la Habana como indicador de riesgo de morbilidad. Revista Cubana AlimentNutr. 2002;16(1):48-53 [Buscar en Google Scholar]
- Taylor AE, Ebrahim S, Ben-Shlomo Y, Martin RM, Whincup PH, Yarnell JW, et al. Comparison of the Associations of Body Mass Index and Measures of Central Adiposity and Fat Mass with Coronary Heart Disease, Diabetes, and All-cause: A Study Using Data From 4 UK Cohorts. Am J ClinNutr. 2010;91(3):547-56 [Buscar en Google Scholar]
- Reaven GM. Banting lecture 1988. Role of Insulin Resistance in Human Disease. Diabetes. 1988;37(12):1595-07 [Buscar en Google Scholar]
- Expert Panel on Detection, Evaluation and Treatment of High Blood Cholesterol in Adults. Executive Summary of the Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). JAMA. 2001;285(19):2486-97 [Buscar en Google Scholar]
- Alberti KG, Zimmet P, Shaw J, IDF; Epidemiology Task Force Consensus Group. The metabolic syndrome —a new worldwide definition. Lancet. 2005;366(9491):1059-62 [Buscar en Google Scholar]
- Despres JP. Is visceral obesity the cause of the metabolic syndrome?. Ann Med. 2006;38(1):52-63 [Buscar en Google Scholar]
- Salvador J. The debate about metabolic syndrome: a cluster of concepts, perspectives, semantics and research. ObesMetab. 2007;3:1-4 [Buscar en Google Scholar]
- KimJ,MontagnaniM,KonKohK,QuonMJ. Reciprocal relationships between insulin resistance and endothelial dysfunction. Molecular and pathophysiological mechanisms. Circulation. 2006;113(15):1888-904 [Buscar en Google Scholar]
- García Pérez R, García Moreno R. Prevalencia del síndrome metabólico y enfermedades clínicas asociadas en un grupo de población urbana del Centro de Salud Zona Centro de Badajoz. Semergen. 2007;33(9):449-55 [Buscar en Google Scholar]
- Antón García F, Mir Sánchez C, Lloréis Ortells G, Artieda Anivarro O, Soriano Benet P, Rodríguez Montes M. Síndrome metabólico en los pacientes diabéticos de un centro de salud. Semergen. 2007;33(6):282-6 [Buscar en Google Scholar]
- Palma Gámiz JL, Conget Donlo I, Bertomeu González V, Ascaso Gimilio JF, González Juanatey JR, Alegría Ezquerra E, et al. Prevalencia del síndrome metabólico en pacientes con enfermedad cardiovascular en España: estudio CLYDIA. Med Clin (Barc). 2007;128(11):407-13 [Buscar en Google Scholar]
- Shah T, Jonnalagadda SS, Kicklighter JR, Diwan S, Hopkins BL. Prevalence of metabolic syndrome risk factors among young adult Asian Indians. J Immigr Health. 2005;7(2):117-25 [Buscar en Google Scholar]
- Alegría Ezquerra E, Castellano Vázquez JM, Alegría Barrero A. Obesidad, síndromemetabólico y diabetes:implicacionescardiovascularesyactuación terapéutica. Rev Esp Cardiol. 2008;61(7):752-64 [Buscar en Google Scholar]
- Shiwaku K, Nogi A, Kitajima K, Anuurad E, Enkhmaa B, Yamasaki M,et al. Prevalence of the Metabolic Syndrome using the Modified ATP III Definitions for Workers in Japan, Korea and Mongolia. J OccupHealth. 2005;47(2):126-35 [Buscar en Google Scholar]
- Benet Rodríguez M, Cabrera Núñez RM, Castillo Sardiñas P,PollCañizarezY, Suaréz Y. Prevalencia de síndrome metabólico en los trabajadores de la Facultad de Ciencias Médicas de Cienfuegos. Medisur [Revista en Internet]. 2005 [citado 13 May 2011];3(2):[aprox. 13p]. Disponible en: http://www.medisur.sld.cu/index.php/medisur/article/view/104 [Buscar en Google Scholar]
- Lenfant C, Chobanian AV, Jones DW, Roccella EJ; Joint National Committee on the Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Seventh report of the Joint National Committee on the Prevention, Detection, Evaluation, and Treatment of High Blood Pressure (JNC 7): resetting the hypertension sails. Hypertension. 2003;41(6):1178-9 [Buscar en Google Scholar]
- Regitz Zagrosek V, Lehmkuhl E, Weickert MO. Gender differences in the metabolic syndrome and their role for cardiovascular disease. Clin Res Cardiol. 2006;95(3):136-47 [Buscar en Google Scholar]
- Weinberg ME, Manson JE, Buring JE, Cook NR, Seely EW, Ridker PM, et al. Low sex hormone-binding globulin is associated with the metabolic syndrome in postmenopausal women. Metabolism. 2006;55(11):1473-80 [Buscar en Google Scholar]
- Glueck CJ, Papanna R, Wang P, Goldenberg N, Sieve-Smith L. Incidence and treatment of metabolic syndrome in newly referred women with confirmed polycystic ovarian syndrome. Metabolism. 2003;52(7):908-15 [Buscar en Google Scholar]
- Pasquali R, Vicennati V. Activity of the hypothalamic-pituitary-adrenal axis in different obesity phenotypes. Int J ObesRelatMetabDisord. 2000;24 Suppl 2:47-9 [Buscar en Google Scholar]
- Ginsberg HN. Insulin resistance and cardiovascular disease. J Clin Invest. 2000;106(4):453-8 [Buscar en Google Scholar]
- Schmitz Peiffer C. Signalling aspects of insulin resistance in skeletal muscle. Mechanisms induced by lipid oversupply. Cell Signal. 2000;12(9-10):583-94 [Buscar en Google Scholar]
- Gómez Cía P. Alteraciones metabólicas y enfermedad cardiovascular. Hipertensión. 2004;21(7):331-3 [Buscar en Google Scholar]
- Bergman RN, Kim SP, Hsu IR, Catalano KJ, Chiu JD, Kabir M, et al. Abdominal obesity: role in the pathophysiology of metabolic disease and cardiovascular risk. Am J Med. 2007;120 Suppl 1:3-8 [Buscar en Google Scholar]
- Kaaja RJ, Poyhonen Alho MK. Insulin resistance and sympathetic overactivity in women. J Hypertens. 2006;24(1):131-41 [Buscar en Google Scholar]
- Pou KM, Massaro JM, Hoffmann U, Vasan RS, Maurovich-Horvat P, Larson MG, et al. Visceral and subcutaneous adiposetissue volumes are cross-sectionally related to markers ofinflammation and oxidative stress: the Framingham HeartStudy. Circulation. 2007;116(11):1234-41 [Buscar en Google Scholar]
- Furukawa S, Fujita T, Shimabukuro M, Iwaki M, Yamada Y, Nakajima Y, et al. Increased oxidative stress in obesity and its impact on metabolic syndrome. J Clin Invest. 2004;114(12):1752-61 [Buscar en Google Scholar]
- Mingrone G, Castagneto M. Role of lipids in insulin resistance and type 2 diabetes mellitus development. Nutrition. 1999;15(1):64-6 [Buscar en Google Scholar]
- Rahmouni K, Mark AL, Haynes WG, Sigmund CD. Adipose depot-specific modulation of angiotensinogen gene expression in diet-induced obesity. AJPEndo. 2004;286(6):E891-5 [Buscar en Google Scholar]
- Amador N, Guizar JM, Malacara JM, Perez-Luque E, Paniagua R. Sympathetic activity and response to ACE inhibitor (enalapril) in normotensive obese and non-obese subjects. Arch Med Res. 2004;35(1):54-8 [Buscar en Google Scholar]
- Dolinkova M, Dostalova I, Lacinova Z, Michalsky D, Haluzikova D, Mraz M, et al. The endocrine profile of subcutaneousand visceral adipose tissue of obese patients. Mol Cell Endocrinol. 2008;291(1-2):63-70 [Buscar en Google Scholar]
- Huber J, Kiefer FW, Zeyda M, Ludvik B, Silberhumer GR, Prager G, et al. CC chemokine and CC chemokine receptor profiles in visceral and subcutaneous adipose tissue are altered in human obesity. J Clin Endocrinol Metab. 2008;93(8):3215-21 [Buscar en Google Scholar]
- Kuk JL, Karzmarzyk PT, Nichaman MZ, Church TS, Blair SN, Ross R. Visceral fat is an independent predictor of all-cause mortality in men. Obesity. 2006;14(2):336-41 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129