Artículos originales
Factores de riesgo cardiovasculares y su relación con las alteraciones del metabolismo de los glúcidos y lípidos
Cardiovascular Risks Factors and their Relationship with Disorders of Carbohydrate and Lipid Metabolism
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2014-12-03 15:58:13
Aprobado: 2014-12-12 15:54:45
Correspondencia: Lilian Leguen Gulgar. Universidad de Ciencias Médicas.Cienfuegos. mf4741@ucm.cfg.sld.cu
RESUMEN
Objetivo: determinar la asociación entre los factores de riesgo cardiovasculares con las alteraciones en el metabolismo de los glúcidos y los lípidos
Métodos: se realizó un estudio descriptivo y correlacional a partir de una muestra de 105 personas de ambos sexos del universo de 346 trabajadores de la Universidad de Ciencias Médicas de Cienfuegos. El estudio se realizó entre los meses de junio 2011 a julio de 2012. Las variables analizadas fueron: edad, sexo, presión arterial, cintura abdominal, hábito de fumar, glucemia en ayunas, triglicéridos, colesterol, HDL colesterol, apolipoproteínas A y B, cocientes CT/cHDL y cociente Apo B/Apo A-I.
Resultados: los mayores de 45 años del sexo femenino presentaron mayor prevalencia de la circunferencia abdominal alterada (60,0 %), hipertensión arterial (46,7 %) y diabetes mellitus tipo 2 (54,3 %) con hipertrigliceridemia (43,3 %), valores bajos de HDLc (36,7 %) y 2,8 mayor probabilidad de presentar circunferencia abdominal alterada; el 66,7 % de los diabéticos presentaron bajos valores de HDLc, el 33,3 % hipertrigliceridemia y el 66,7 % cociente colesterol total/HDLc elevado.
Conclusiones: se observó asociación entre la edad mayor de 45 años, el sexo femenino, la obesidad, hipertensión arterial y diabetes mellitus tipo 2, mayor prevalencia de hipertrigliceridemia y bajos valores de HDLc en los obesos y en los diabéticos además de observarse mayor riesgo de bajos valores de HDLc y elevado cociente de colesterol total/HDL colesterol.
Palabras clave: factores de riesgo; enfermedades cardiovasculares; metabolismo;
ABSTRACT
Objective: to determine the association between cardiovascular risk factors and disorders of carbohydrate and lipid metabolism.
Methods: a correlational study was conducted with a sample of 105 men and women selected from a total of 346 workers of the University of Medical Sciences of Cienfuegos from June 2011 through July 2012. The variables analyzed were age, sex, blood pressure, waist circumference, tobacco use, fasting blood glucose, triglycerides, cholesterol, HDL cholesterol, apolipoprotein A and B, TC/HDL ratio and apo B/apo AI ratio.
Results: women older than 45 years had a higher prevalence of elevated waist circumference (60.0 %), hypertension (46.7 %) and type 2 diabetes mellitus (54.3 %) with hypertriglyceridemia (43.3 %), low HDLc levels (36.7 %) and were 2.8 times more likely to develop elevated waist circumference; 66.7 % of the diabetic patients had low HDLc levels, 33.3 % developed hypertriglyceridemia and 66.7 % had a high total cholesterol/HDL cholesterol ratio.
Conclusions: an association between age older than 45 years, female sex, obesity, hypertension and type 2 diabetes mellitus was observed. There was a higher prevalence of hypertriglyceridemia and low HDL cholesterol levels in obese and diabetic patients. Increased risk of low HDL cholesterol and high total cholesterol / HDL cholesterol ratio were also found.
Key words: risk factors; cardiovascular diseases; metabolism; carbohydrates; lipids
INTRODUCCIÓN
En los últimos quince años se han desarrollado múltiples estudios para mejorar los modelos de predicción clásicos sobre los factores de riesgo cardiovasculares (FRC). De acuerdo con las últimas recomendaciones del National Cholesterol Education Program (NCEP) (por sus siglas en inglés),1 el Panel III identifica tres clases de FRC que influyen en la probabilidad de presentar una ECV: 1)- los FRCV mayores, 2)- factores de riesgo unidos a estilos de vida, 3)- factores de riesgo emergentes lipídicos (cociente colesterol total/colesterol HDL, subclases de las HDL, triglicéridos, partículas de LDL pequeñas y densas, lipoproteínas residuales o remanentes) y no lipídicos (marcadores de la inflamación, homocistinemia, glucemia en ayunas alterada y factores trombogénicos/hemostáticos), con la pretensión de que sean incorporados en la evaluación y la estratificación del riesgo cardiovascular en los individuos y en las poblaciones, con las consiguientes implicaciones en las decisiones preventivas y terapéuticas.
Desde 1991 se viene siguiendo periódicamente en nuestra provincia la prevalencia de factores de riesgo para las enfermedades crónicas no trasmisibles (ECNT), con mediciones sucesivas en la población del municipio cabecera. La iniciativa CARMEN (Conjunto de Acciones para Reducir Multifactorialmente las Enfermedades no Transmisibles), llevada a cabo en 2001-2002, alertaba que, después de un descenso evidente a mediados de los años 90, volvían a incrementarse las prevalencias de estas entidades y sus factores de riesgo en la población de Cienfuegos. Un corte de la segunda medición de la iniciativa CARMEN, correspondiente a los primeros 847 casos medidos de manera integral, entre 2009 y 2010 reportó que salvo en el caso del tabaquismo, las cifras fueron muy superiores a las anteriores, con prevalencias de 18,8 % de obesidad, 35,5 % de HTA y 6,8 % de DM2.2
Con estas premisas se ha realizado la siguiente investigación que tiene como objetivo, determinar la posible asociación entre factores de riesgo cardiovasculares como: edad, sexo, obesidad, hipertensión arterial, diabetes mellitus, hábito de fumar y los cambios en el metabolismo de los glúcidos y los lípidos expresados a través de los niveles de glucemia, triglicéridos, colesterol total, HDL colesterol, Apo A, Apo B, con el propósito de conocer primero para prevenir después, conscientes de que la prevención sigue siendo la meta principal de nuestro sistema de salud.
MÉTODOS
Se realizó un estudio descriptivo y correlacional a partir de una muestra de 105 personas de ambos sexos del universo de 346 trabajadores de la Universidad de Ciencias Médicas de Cienfuegos. El estudio se realizó entre los meses de junio 2011 a julio de 2012. Se incluyeron los individuos que tenían un estado psíquico que les permitía responder a las preguntas de la encuesta y expresaran su voluntad de participar en la investigación. Se excluyeron los individuos afectados por cardiopatías, insuficiencia renal, accidentes vasculares encefálicos, o sospecha de algún tipo de enfermedad que pudiera causar una hipertensión secundaria, además de las embarazadas y los diabéticos.
A todos los individuos se les solicitó por escrito el consentimiento para ser encuestados y participar en la investigación, después de habérseles explicado la finalidad del estudio, y de su libertad de elegir su participación y/o retirarse de él si lo deseaba, así como pedir cualquier información que considerase pertinente sin que esto afectase la relación con el médico. Se les entregó posteriormente copia de este documento como constancia.
Se tuvieron en cuenta para el análisis de los datos las variables siguientes: edad, sexo, presión arterial, cintura abdominal, hábito de fumar, glucemia en ayunas, triglicéridos, colesterol, HDL colesterol, apolipoproteínas A y B, cocientes CT/cHDL y cociente Apo B/Apo A-I.
Para la definición de las variables se tuvo en cuenta:
- Edad: se tomaron dos grupos de edades, menores de 45 años (a partir de los 18 años) y 45 años y más.
- Sexo: masculino y femenino
- Presión arterial:
A todos los individuos incluidos en el estudio se les realizaron tomas de la presión arterial. Para la toma de la presión arterial se tuvieron en cuenta las siguientes precauciones: se utilizó un esfigmomanómetro aneroide marca SMIC previamente calibrado en la oficina de normalización de la provincia de Cienfuegos, emitiéndose certificado de verificación. Los equipos fueron revisados cada 100 tomas aproximadamente. Además, se tuvo en cuenta que las personas estuvieron cómodamente sentadas por un mínimo de 5 minutos antes de realizar la medición de la tensión arterial; que el brazo en el que se realizó la determinación fuera el derecho y estuviera situado a la altura del corazón; que los individuos no fumaron, no tomaron café, ni ingirieron bebidas alcohólicas, ni realizaron ejercicios físicos durante 30 minutos previos a la toma de la presión arterial; que la habitación fuera agradable y sin ruidos ambientales; que el manguito de goma del esfigmomanómetro cubriera por lo menos los dos tercios del brazo, el cual estaba desnudo; se insufló el manguito, se palpó la arteria radial, y se siguió insuflando hasta 20 o 30 mmHg por encima de la desaparición del pulso; se colocó el diafragma del estetoscopio sobre la arteria braquial en la fosa antecubital y se desinfló el manguito a una velocidad de 3 mmHg/seg o lentamente; se tomó la quinta fase de los ruidos de Korotkoff como medida de la tensión arterial diastólica; que siempre se tomara la presión arterial en el horario de la mañana.
- Clasificación y manejo de la PA en adultos3
- Cintura abdominal
El procedimiento para la medición de la cintura abdominal se realizó de la siguiente manera: la medición se efectuó con el sujeto de pie, en el punto medio entre el reborde costal inferior y la cresta ilíaca, sin comprimir la piel con la cinta de medida y efectuando la lectura al final de una espiración normal.
Se tuvo en cuenta el criterio del National Cholesterol Education Program definido en 2001 en el ATP III (Adult Treatment Panel III) 8, el cual considera valores alterados de la cintura para los hombres iguales o superiores a 102 cm y para las mujeres iguales o superiores a 88 cm.
- Hábito de fumar
Se consideró una persona fumadora si respondían afirmativamente a la pregunta ¿actualmente fuma? según el criterio de la encuesta aplicada del Carmen II.
- Diabetes mellitus
Se consideró como individuo diabético si respondía afirmativamente a la pregunta ¿alguna vez un doctor, enfermera u otro profesional sanitario le ha dicho a Ud. que ha tenido, tiene o padece de diabetes mellitus?, según el criterio de la encuesta CARMEN II y si presentaba cifras mayores de 7 mmol/l en ayunas.
- Variables relacionadas con el perfil metabólico
La toma de la muestra de las variables con perfil metabólico (colesterol, HDL colesterol, glucemia, triglicéridos, Apo A, Apo B) se realizó en ayunas. Las mediciones se cuantificaron en el laboratorio clínico central del Centro Especializado Ambulatorio Mártires de Playa de Girón, mediante el método fotométrico, en un equipo automático de mediciones marca Hitachi serie 902. Todos los reactivos y controles que se utilizaron proceden de la misma firma del analizador (Roche). El instrumento cumple con los requisitos de protección y eficacia extendidos en la directiva IVD 98/79/EC y publicados por laboratorios Underwriters Inc. (UL) de Canadá y Estados Unidos. Además, cumple con las normas de control europeas e internacionales.
- Cocientes lipídicos
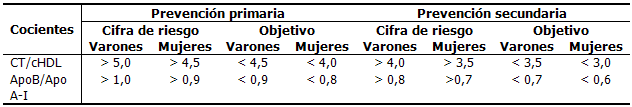
Las categorías de riesgo y puntos de corte diana para los cocientes CT/cHDL y cociente Apo B/Apo A-I, estratificados por sexo.4
Los datos fueron analizados utilizándose el programa estadístico SPSS versión 18,0 los que fueron presentados en tablas mediante número y porcentajes. A las variables continuas se les determinó la media y la desviación estándar y las variables nominales y ordinales se analizaron mediante frecuencias absolutas y relativas. Se utilizó la t de students para comparar el promedio de dos grupos independientes. Para el análisis de las variables nominales se utilizó la prueba de Chi cuadrado de Pearson. Además, se calculó el coeficiente de correlación de Pearson para medir la asociación entre las variables cuantitativas. El nivel de significación estadística que se fijó fue del 95 %.
RESULTADOS
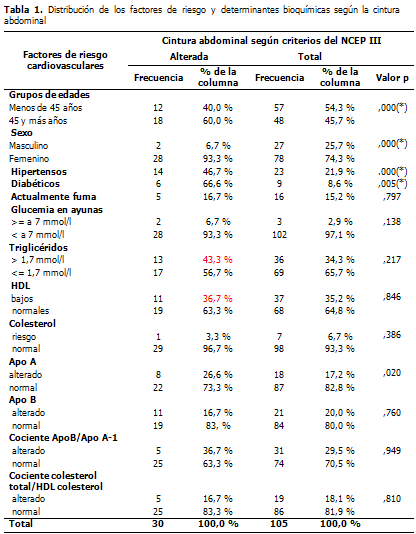
En la distribución de los FRCV y determinantes bioquímicas según la cintura abdominal alterada (CAA), se observó una mayor prevalencia en los mayores de 45 años del sexo femenino (60 % y 93,3 % respectivamente) con diferencias significativas. La prevalencia de pacientes hipertensos y de diabéticos con CAA fue de 46,7 % de 66,6 % con diferencias significativas. La presencia de hipertrigliceridemia fue del 43,3 % (Tabla 1).
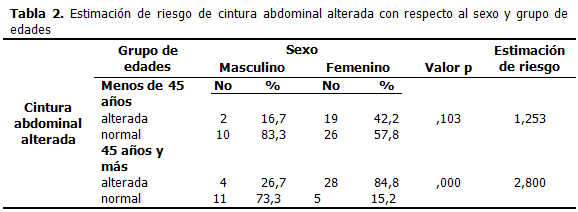
Al realizarse el análisis de estimación de riesgo, se determinó que las féminas mayores de 45 años tienen 2,8 veces mayor probabilidad de presentar cintura abdominal alterada que el resto de la población. (Tabla 2).
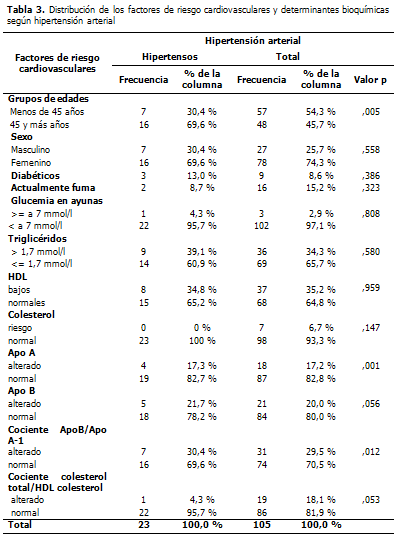
En los pacientes hipertensos se observó un predominio del grupo de edad mayor de 45 años de edad y del sexo femenino (69,6 %) con diferencias significativas, con valores de triglicéridos elevados y bajas cifras de HDL (Tabla 3).
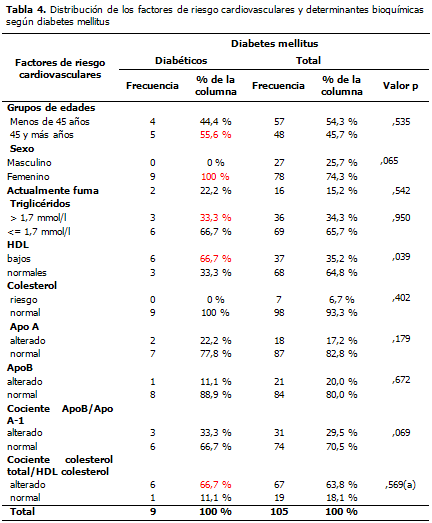
En los pacientes con diabetes mellitus, hubo predominio de los mayores de 45 años y del sexo femenino (100 %), de valores de triglicéridos elevados y bajos niveles de HDL (33,3 % y 66,7 %), con cocientes de apoB/apoA-1 y colesterol total/HDL colesterol alterados. (Tabla 4).
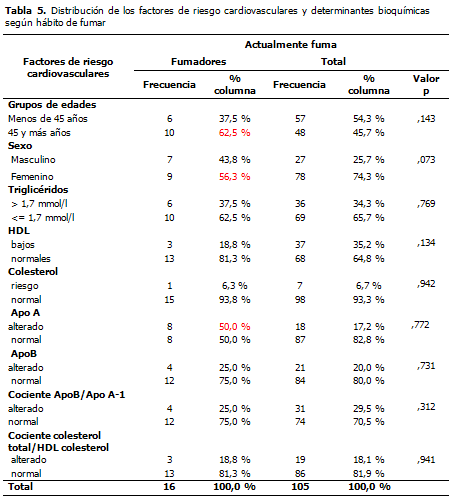
La distribución de los factores de riesgo y los parámetros bioquímicos según hábito de fumar se comportó con un predominio de los fumadores en el grupo de edad mayor de 45 años y sexo femenino así como valores de Apo A alterados. (Tabla 5).
DISCUSIÓN
De forma general se observó una asociación entre la edad (mayor de 45 años) y el sexo femenino con la mayor prevalencia de obesidad, hipertensión arterial y diabetes mellitus. Tanto la edad, el sexo y las hormonas sexuales, son factores reguladores en la promoción de diferentes factores de riesgo cardiovasculares y de la grasa visceral. El entorno hormonal es un elemento modulador de primer nivel, que explica el aumento de la grasa visceral en la mujer menopáusica respecto a la edad fértil y la mayor tendencia a la obesidad abdominal en las mujeres que en los hombres. En la mujer, el patrón hiperandrogénico, que incluye la reducción de globulina transportadora de hormonas sexuales (SHBG), favorece la obesidad visceral. En las mujeres posmenopáusicas la concentración de testosterona, el índice androgénico libre y el estradiol se encuentran más elevados y la concentración de SHBG es más baja en las pacientes con síndrome metabólico. El patrón androgénico se asocia con todos los factores individuales propios del síndrome según criterios diagnósticos ATP-III.5,6
La reducción en la secreción de hormona del crecimiento (GH) que se produce con el paso de los años puede favorecer el aumento de la adiposidad visceral y la tasa del síndrome metabólico. La hiperactividad del eje hipotálamo-hipófisoadrenal (HPA) y la consiguiente hipercortisolemia que se ha demostrado relacionada con la obesidad visceral favorece la acumulación de grasa centrípeta y la obesidad abdominal, aspecto este relacionado con la llamada resistencia a la insulina (RI) que se observa en los pacientes obesos y diabéticos. En relación con estos factores, es conocido que con el transcurso de los años el número de fibras de colágeno en las paredes arteriales aumenta, provocando que los vasos sanguíneos se tornen más rígidos. La reducción de la elasticidad, reduce el área seccional del vaso, creando resistencia al flujo sanguíneo y aumenta la presión arterial, potenciado por el efecto hormonal. Los estrógenos tienen un efecto protector sobre el sistema cardiovascular, por eso en las mujeres la tasa de enfermedades relacionadas con ateroesclerosis aumenta después de la menopausia.7 En los resultados obtenidos se observó una fuerte asociación en los pacientes obesos con la HTA, DM2 y la hipertrigliceridemia. La asociación de obesidad central, hipertensión arterial, hipertrigliceridemia, colesterol HDL (HDL/C) bajo y regulación alterada de la glucosa o diabetes se denomina síndrome metabólico (SM) y se presenta en gran parte de la población que padece enfermedades cardiovasculares.8
En el año 2005, la Federación Internacional de Diabetología (FID) publicó nuevos criterios diagnósticos y consideró a la obesidad abdominal como el elemento central del síndrome metabólico y causal de la insulinorresistencia (RI).8,9
Estudios epidemiológicos han demostrado que la cintura abdominal alterada se correlaciona con la resistencia a la insulina, hiperinsulinismo secundario y enfermedad cardiovascular. La grasa de predominio abdominal incrementa el riesgo de diabetes mellitus tipo 2 y de enfermedad coronaria. Los últimos estudios consultados proponen dos teorías para explicar la interrelación entre estos desórdenes: la portal y la endocrina, las que se complementan al ser asociadas.10
La teoría portal propone la relación fisiopatológica entre el tejido adiposo visceral, la RI y el SM a través del efecto directo de los ácidos grasos libres (AGL) sobre el tejido hepático. En la obesidad central, el tejido adiposo visceral favorece la lipólisis de los triacilgliceroles (TG) AGL, que por vía portal llegan al hígado, favoreciendo el aumento de apoproteína B (apo-B) y las lipoproteínas de muy baja densidad (VLDL). En los tejidos periféricos, la lipasa lipoproteica (LPL) degrada a los TG de las VLDL en AGL y en el hígado, la lipasa hepática (HL) los degrada en LDL pequeñas y densas con mayor capacidad aterogénica. A nivel muscular, los AGL inhiben la captación de glucosa a través de la proteín kinasa-C (PKC) favoreciendo un estado de hiperglucemia que a su vez favorece la gluconeogénesis hepática y la inhibición la glucogenolisis, el incremento de la secreción pancreática de insulina, así como un menor aclaramiento hepático de insulina. El hiperinsulinismo favorece el acúmulo de TG tanto en el hígado como en el músculo esquelético, disminuyendo la translocación del transportador de glucosa- 4(GLUT-4) y favoreciendo la apoptosis de las células β-pancreáticas. De perdurar estas circunstancias, se produce un estado de insulinopenia, tanto por el aumento de los requerimientos de insulina ante el estado crónico de hiperglucemia, como por el efecto tóxico de los AGL sobre las células pancreáticas estableciéndose el cuadro de RI. La RI se define como un estado de respuesta anómala o defectuosa de la insulina en los tejidos periféricos (músculo esquelético, tejido adiposo e hígado) donde no ejerce de forma adecuada sus acciones, condicionando un aumento en la producción de esta sustancia.10 Se han propuesto tres alteraciones para explicar la RI asociada a la obesidad, mediante estudios basados en resonancia magnética espectroscópica:
- El aumento de AGL que se produce en la obesidad, disminuye la sensibilidad a la insulina en el músculo esquelético por un menor trasporte de glucosa a través del GLUT-4. A su vez esta disminución de la sensibilidad a la insulina en el músculo esquelético produce un estado de hiperglucemia que provoca mayor secreción de insulina.
- El aumento de AGL provoca acúmulo de lípidos en el miocito y hepatocito, inhibiendo al sustrato receptor de la insulina intracelular-1 (IRS-1) que se encuentra unido al GLUT-4 y a la fosfatidil inositol 3 kinasa (IPK3) produciendo menor síntesis de glucógeno. La obesidad visceral, más que la obesidad per se, es la que se relaciona con la RI al derivar a los AGL directamente al hígado a través de la porta.10
- Tanto en personas obesas como en los diabéticos, se producen alteraciones mitocondriales en el músculo esquelético y en tejido adiposo, a nivel estructural y funcional, hasta del 40 % de su actividad, con menor capacidad de transporte de electrones de la cadena respiratoria mitocondrial, menor capacidad de fosforilación del IRS, menor fosforilación oxidativa de los AGL a través del glicerol fosfato acilcoenzima A transferasa (GPAT) y menor contenido de DNA mitocondrial. Esto desencadena un aumento de lípidos intracelulares del 80 %.
Existen 6 receptores de la insulina intracelulares (IRS-1-6), pertenecientes a la familia de los receptores tirosina kinasa.10,11 La insulina estimula la fosforilación de la tirosina del IRS activando al receptor. Por el contrario la fosforilación de la serina por parte de los lípidos, el TNF-II y el supresor de señal de citoquinas (SOCS), inactivan el receptor. Finalmente, este estado de RI puede conducir a la DM2. El hiperinsulinismo favorece las alteraciones del metabolismo lipídico al aumentar la síntesis hepática de VLDL, incrementando los TG plasmáticos; inhibe a la LPL tisular, disminuyendo el aclaramiento de TG y LDLc y finalmente favorece el descenso del HDLc al incrementar la degradación de la Apo-A1 lo que explica la correlación entre los resultados obtenidos.
La teoría endocrina10-12 propone que las adipoquinas secretadas por el tejido adiposo visceral son responsables de la RI y del estado inflamatorio crónico que conducen al SM. Así por ejemplo: la leptina es la principal adipoquina que se encarga de regular el apetito y de prevenir la esteatosis. A través de la activación del AMP-Kinasa (AMP-K) inhibe la acetil coenzima-A carboxilasa que permite la formación de TG. En la obesidad, se produce un estado de resistencia a la leptina con hiperleptinemia, por lo que se tiende a la esteatosis y a la hipertrigliceridemia. La adiponectina posee funciones antiesteatósicas, insulinosensibilizante, antiaterogénicas y antiinflamatorias, soliendo estar disminuida en la obesidad y es considerada un factor independiente correlacionado con el SM.
La obesidad contribuye al desarrollo de disfunciones vasculares y cardíacas debido a la activación del sistema renina-angiotensina-aldosterona (SRAA), la estimulación del SNS, la RI, la elevación de los AGL y leptina así como la disminución de adiponectina, entre otros factores:
- La activación de SRAA asociada a la obesidad, se produce por las secreciones adipocitaria de angiotensinógeno y de la ECA que estimulan la síntesis de aldosterona, por lo que tanto el angiotensinógeno como la AT-II, se encuentran elevadas en pacientes obesos, contribuyendo a la HTA por su efecto vasoconstrictor. La aldosterona a su vez, favorece el incremento de la volemia (de por sí aumentado en pacientes obesos, con mayor superficie corporal) y de la TA, las diselectrolitemias como la hipokaliemia e hipomagnesemia, el incremento del PAI-1 (que aumenta la viscosidad sanguínea) y de la agregación plaquetaria y el aumento de ROS. La activación de este sistema favorece la remodelación fibrosa-perivascular. La AT-II induce la expresión endotelial de la sVCAM-1, sICAM-1 y MCP-1, contribuyendo a la proliferación endotelial e incrementando la inflamación vascular. Todas estas alteraciones aceleran la aterosclerosis, producen HTA, hipertrofia del ventrículo izquierdo, síndrome coronario agudo, arritmias y fibrosis cardiaca. Se ha evidenciado que el descenso de peso disminuye la activación del SRAA.12
- La obesidad incrementa la estimulación del SNS que produce HTA y un mayor RCV como consecuencia de la hipertrofia cardíaca y de la musculatura lisa vascular, la remodelación arterial y la disfunción endotelial. Los mecanismos propuestos son la estimulación del SNS, la activación del SRAA, hiperinsulinismo, aumento de AGL, hiperleptinemia y alteración de la sensibilidad de los barorreceptores arteriales.
- El incremento de AGL que se produce en la obesidad, influyen en el desarrollo de las ECV por diferentes mecanismos: disminuyen la producción endotelial de óxido nítrico favoreciendo la vasoconstricción, aumentan los requerimientos de oxígeno miocárdico, disminuyen la contractilidad y favorecen las arritmias. A su vez, predisponen a la RI en el músculo esquelético y en el hígado e incrementan la producción de ROS por parte de los monocitos, induciendo una disfunción endotelial.
- Tanto la hiperleptinemia como la hipoadiponectinemia características de la obesidad, también intervienen el desarrollo de la HTA.13
En cuanto a la diabetes mellitus, se constató asociación con bajos valores de HDL y un elevado índice del cociente colesterol total/HDL colesterol, lo que sumado al predominio de la cintura abdominal alterada que se encontró en los pacientes diabéticos, incrementa el riesgo de ECV en esta población.
En diferentes estudios realizados se ha demostrado que en los pacientes con obesidad y DM2 se asocian anormalidades lipídicas como: hipoHDLc e incremento de las LDLox, entre otros. Esto es debido, en parte, a la proteína transferidora de los ésteres de colesterol (CETP), adipoquina principalmente producida en el hígado, que se encarga de transferir los ésteres de colesterol del HDLc a las Apo-B del VLDL y LDLc, que se convierten en pequeñas y densas (LDLox) con gran capacidad aterogénica, penetrando más fácilmente a través del endotelio vascular lo que incrementa la predisposición al desarrollo de aterosclerosis en etapas posteriores.14
Si bien la aterosclerosis es multifactorial en su origen, las alteraciones del metabolismo lipoproteico constituyen el principal factor, y representan alrededor del 50 % del riesgo poblacional atribuible para el desarrollo de la enfermedad cardiovascular. Para mejorar la predicción de la enfermedad cardiovascular, se han definido varios índices o cocientes los que proporcionan información sobre factores de riesgo difíciles de cuantificar mediante los análisis sistemáticos clásicos y son un mejor reflejo de las interacciones clínicas y metabólicas de las fracciones lipídicas.5,15
La relación colesterol total (CT)/colesterol unido a lipoproteínas de alta densidad (cHDL), denominada índice aterogénico o de Castelli y la relación apoB/apoA_1 constituyen indicadores de riesgo con un valor predictivo mayor que el de los datos aislados, ya que reflejan dos potentes componentes de riesgo vascular. En este sentido, el aumento de la concentración del CT, es un marcador de las lipoproteínas aterogénicas, mientras que una disminución de la concentración de HDLc se correlaciona con numerosos factores de riesgo, entre los que se destacan los componentes del síndrome metabólico que probablemente, conlleva un riesgo independiente. Cuando se comparan el CT, el HDLc y el índice CT/cHDL en una población aparentemente sana y en otra de supervivientes de un infarto de miocardio se observa una menor superposición de poblaciones. De ello se deduce el alto poder diferenciador de enfermedad cardíaca coronaria que presenta el cociente CT/cHDL, además de una gran capacidad predictiva. Los individuos con un cociente CT/cHDL alto tienen un riesgo cardiovascular mayor, debido a la existencia de un desequilibrio entre el colesterol que transita por las lipoproteínas aterogénicas y las lipoproteínas protectoras.
Algunos estudios indican que la relación entre apo B/apo A-1 es mejor, para valorar el riesgo cardiovascular, que la relación colesterol total/colesterol HDL o a la de colesterol LDL/HDL. El número de partículas y especialmente el balance entre ellas, es decir, la relación de apo B/apo A-1 puede ser más importante que la cantidad de lípido que lleva cada partícula. La medida de la concentración en suero de apo A-l reproduce perfectamente el valor predictivo de enfermedad coronaria de la concentración en suero de HDL, aunque esta correlación no es válida en sujetos con hipertrigliceridemia, en los que la fracción HDL está enriquecida con triglicéridos y el colesterol está casi ausente.16,17
La relación colesterol total/colesterol HDL refleja el equilibrio entre dos procesos diametralmente opuestos: el transporte de colesterol a los tejidos periféricos con la consiguiente internalización arterial del colesterol y el transporte reverso de colesterol hacia el hígado. Cuanto mayor es este cociente, mayor cantidad de colesterol de las lipoproteínas aterogénicas circulará por el compartimento plasmático y será susceptible de inducir disfunción endotelial y de desencadenar o acelerar el proceso de la aterogenia.
Las pequeñas partículas de LDL oxidadas penetran al interior de las células mediante un proceso de endocitosis específica mediada por receptores. Estos agregados pueden circular libremente o pueden unirse a los proteoglicanos y como resultado se produce el depósito del colesterol derivado de las LDL en forma de gotas de ésteres de colesterol en el citoplasma de los macrófagos. Las LDL no son ingeridas por los macrófagos y se depositan en la matriz extracelular en forma de pequeñas gotas de lípidos y vesículas, las que se localizan en la parte más profunda de la íntima (musculoelástica). Las LDL son modificadas en el subendotelio (capa más superficial y rica en proteoglicanos) y que la mayor parte de las LDL son removidas por los macrófagos con la formación de las células espumosas o lipófagos. Con el tiempo las LDL-modificadas se transforman en un centro de colesterol extracelular compuesto de gotas de ésteres del colesterol, vesículas de colesterol-fosfolípidos y cristales de colesterol no esterificados. Los macrófagos localizados profundos en la íntima arterial entre la capa rica de proteoglicanos y la musculoelástica, fagocitan mucho colesterol y mueren prematuramente por sobreingestión de esta sustancia. La muerte de las células espumosas también contribuye al crecimiento del núcleo de colesterol extracelular depositado contribuyen en la génesis del proceso aterotrombótico y el desarrollo de las ECV.
Existe una asociación significativa entre los factores de riesgo cardiovasculares clásicos y los emergentes. Los valores alterados de triglicéridos, HDLc y el cociente colesterol total/HDL colesterol constituyen predictores eficaces del riesgo cardiovascular que deben ser incluidos en la práctica médica para lograr una prevención más efectiva de las enfermedades cardiovasculares y mejorar la calidad de vida de la población.
REFERENCIAS BIBLIOGRÁFICAS
- Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive Summary of the Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). JAMA. 2001;285(19):2486-97 [Buscar en Google Scholar]
- Benet M, Morejón AF, Espinosa AD, Landrove O, Peraza D, Ordúñez PO. Factores de Riesgo para Enfermedades Crónicas en Cienfuegos, Cuba 2010. Resultados preliminares de CARMEN II. Medisur [revista en Internet]. 2010;8(2):[aprox. 4p]. Disponible en: http://www.medisur.sld.cu/index.php/medisur/article/view/1166/70 [Buscar en Google Scholar]
- Chobanian A, Bakris G, Black H, Cushman W, Green L, Izzo J, et al. Séptimo Informe del Comité Nacional Conjunto en Prevención, Detección Evaluación y Tratamiento de la Hipertensión Arterial. Hipertensión. 2003;42(1):1206-52 [Buscar en Google Scholar]
- Millán J, Pintó X, Muñoz A, Zúñiga M, Rubiés J, Pallardo LF, et al. Cocientes lipoproteicos: significado fisiológico y utilidad clínica de los índices aterogénicos en prevención cardiovascular. Clin Invest Arterioscl. 2010;22(1):25-32 [Buscar en Google Scholar]
- Ryan AS, Nicklas BJ. Reductions in plasma cytokine levels with weight loss improve insulin sensitivity in overweight and obese postmenopausal women. Diabetes Care. 2004;27(7):1699-705 [Buscar en Google Scholar]
- Pasquali R, Vicennati V. Activity of the hypothalamic-pituitary-adrenal axis in different obesity phenotypes. Int J Obes Relat Metab Disord. 2000;24 Suppl 2:S47-9 [Buscar en Google Scholar]
- Hernández M, Miguel PE, Marrero MM, Pérez LM, Peña I, Rivas M. Comportamiento de variables clínicas, antropométricas y de laboratorio en pacientes con síndrome metabólico. Medisur [revista en Internet]. 2011;9(2):[aprox. 8p]. Disponible en: http://www.medisur.sld.cu/index.php/medisur/article/view/1260/716 [Buscar en Google Scholar]
- Bello BM, Sánchez G, Campos A, Báez EG, Fernández J, Achiong J. Definiciones del síndrome metabólico. Rev Med Electrón. 2013;35(2):215-7 [Buscar en Google Scholar]
- Ruano M, Silvestre V, Aguirregoicoa E, Criado L, Duque Y, García G. Nutrición, síndrome metabólico y obesidad mórbida. Nutr Hosp (Madrid). 2011;26(4):759-64 [Buscar en Google Scholar]
- Londoño ME. Tratamiento farmacológico contra la obesidad. Rev Col Cienc Quím Farmac. 2012;41(2):217-61 [Buscar en Google Scholar]
- Martínez MD. Estudio de biomarcadores de inflamación y de riesgo cardiovascular en niños obesos prepúberes [Internet]. Córdoba: Servicio de Publicaciones de la Universidad de Córdoba; 2010 [citado 12 May 2013]. Disponible en: http://helvia.uco.es/xmlui/handle/10396/3661 [Buscar en Google Scholar]
- Wormser D, Kaptoge S, Di Angelantonio E, Wood AM, Pennells L, et al; Emerging Risk Factors Collaboration. Separate and combined associations of body-mass index and abdominal adiposity with cardiovascular disease: collaborative analysis of 58 prospective studies. Lancet. 2011;377(9771):1085-95 [Buscar en Google Scholar]
- Morales M, Carvajal CF. Obesidad y resistencia a la leptina. Gac Med Bol. 2010;33(1):63-8 [Buscar en Google Scholar]
- García D, Castellanos MF, Cedeño R, Benet M, Ramírez I. Tejido adiposo como glándula endocrina. Implicaciones fisiopatológicas. Finlay [revista en Internet]. 2011;1(2):[aprox. 21p]. Disponible en: http://www.revfinlay.sld.cu/index.php/finlay/article/view/39/1208 [Buscar en Google Scholar]
- Modrego A, Rodríguez MP, Cucalón JM, Tarraga PJ, Robledo M, Montilla L, et al. Impacto de la prediabetes y el sexo en el riesgo cardiovascular asociado al síndrome metabólico. Hiperten riesgo vasc. 2010;27(1):4-12 [Buscar en Google Scholar]
- de la Fuente RA, de Luis DA, Conde R, Izaola O, de la Fuente B, González M. Relación del polimorfismo rs9939609 del gen FTO con factores de riesgo cardiovascular y niveles de adipocitoquinas en pacientes con obesidad mórbida. Nutr Hosp. 2012;27(4):1184-9 [Buscar en Google Scholar]
- Santos CG, Badimón JJ. Lipoproteínas de alta densidad y reducción de riesgo cardiovascular: ¿promesas o realidades?. Rev Esp Cardiol. 2012;65(4):305-8 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129