Presentaciones de casos
Síndrome de hiperviscosidad como presentación del mieloma múltiple. Reporte un de caso
Hyperviscosity Syndrome as Presentation of Multiple Myeloma. A Case Report
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2013-02-20 17:13:10
Aprobado: 2013-02-25 10:18:09
Correspondencia: Miguel Ángel Serra Valdés. Hospital General Docente Enrique Cabrera. La Habana. maserra@infomed.sld.cu
RESUMEN
Palabras clave: viscosidad sanguínea; mieloma múltiple; enfermedades hematológicas; urgencias médicas
ABSTRACT
Key words: blood viscosity; multiple myeloma; hematologic diseases; emergencies
INTRODUCCIÓN
El mieloma múltiple (MM) está caracterizado por la proliferación neoplásica de un clon de células plasmáticas que en la mayoría de los casos produce una proteína monoclonal. Esta proliferación en la médula ósea frecuentemente invade el hueso adyacente, produce destrucción del esqueleto, y provoca dolores óseos y fracturas. Otros rasgos importantes que se pueden presentar son: la anemia, la hipercalcemia y la insuficiencia renal, predisposición a infecciones y en ocasiones trastornos de la coagulación, síntomas neurológicos y manifestaciones vasculares por hiperviscosidad. La incidencia es de aproximadamente 2 a 5 x 100,000 habitantes anuales (es más elevada en la población negra) y la edad promedio al diagnóstico es de 65 años (solo 3 % de los casos son menores de 40). En los últimos años ha habido un aumento de los casos, lo cual parece estar relacionado con el diagnostico precoz.1-3
Los avances logrados en el tratamiento del paciente oncohematológico obligan a adoptar una actitud activa cuando aparecen complicaciones debidas a la evolución de la enfermedad o a los tratamientos administrados, con el objetivo de detectarlas y tratarlas sin demora. De esta forma, se consigue reducir al mínimo su repercusión y con ello los daños que pudieran originarse, con una mejoría de la calidad de vida de estos pacientes.4,5
Se presenta un caso clínico, con escaso reporte en publicaciones de los últimos 10 años, donde se diagnostica la enfermedad con una forma poco frecuente en sus inicios, un síndrome de hiperviscosidad (SHV) con manifestaciones neurológicas. El SHV más bien aparece como complicación en la evolución de dicha enfermedad y es menos frecuente que en la macroglobulinemia de Waldeström, así como también requiere de un tratamiento de urgencia.4, 6,7
PRESENTACIÓN DEL CASO
Se presenta el caso de una paciente de 62 años, de color de piel blanca, con antecedentes de hipertensión arterial que en los últimos años controlaba con tratamiento farmacológico. Esta paciente ingresó en el Servicio de Clínica por haber tenido un desmayo, ella refirió que desde julio del año anterior había presentado decaimiento y había perdido algo de peso. Al mismo tiempo presentó manifestaciones respiratorias catarrales con tos, falta de aire discreta, expectoración blanquecina, fiebre no elevada y malestar general de 4 días de evolución.
Examen físico
Mucosas hipocoloreadas. Respiratorio: presentó polipnea superficial de 24 x minutos. Expansión torácica disminuida globalmente. Vibraciones vocales algo aumentadas en la base pulmonar izquierda con algunos estertores húmedos a dicho nivel. Cardiovascular: se escuchaban ruidos cardiacos rítmicos de buena intensidad con frecuencia central de 92 x minutos. No se auscultó roce pericárdico ni soplos. Tensión arterial 130/90.
Complementarios en Servicio de Urgencia:
Radiografía del tórax simple PA: área cardiaca de tamaño normal. Lesiones de aspecto inflamatorio difusas en base pulmonar izquierda. Hemoglobina: 89 g/l Hematocrito: 0,26 vol % 13,9 x 109/l. Segmentados 076 Linfocitos 024. Electrocardiograma: ritmo sinusal. Signos de hipertrofia ventricular izquierda atribuibles a la hipertensión arterial.
La paciente presentaba bronconeumonía extrahospitalaria y anemia, por los que se ingresó para realizar un estudio y emplear tratamiento antimicrobiano además de practicar otras medidas. Ya en la sala hizo una convulsión tónico-clónica generalizada y breve, de la que se recuperó rápidamente, después comenzó con disartria y desviación de la comisura labial hacia el lado derecho, se constató a la exploración una hemiparesia izquierda total y proporcional. Se planteó la posibilidad de un accidente cerebrovascular al descartar otros diagnósticos diferenciales. Al realizar tomografía axial multicorte de cráneo simple de urgencia no aparecieron alteraciones craneoencefálicas.
Complementarios en la sala:
Velocidad de sedimentación globular (VSG) 140 mm. x h.
Plaquetas: normales.
Reticulocitos: 3,0 %
Lámina periférica: normocromía, normocitosis, leucocitosis, algunas células plasmáticas, Plaquetas: normales.
TGP: 20 uds.
TGO: 32 uds.
FA: 177 uds.
Glicemia: 5,1 mmol/l
Creatinina: 82 mmol/l
Urea: 5,7 mmol/l
Ácido úrico: 54mmo/l
Proteínas totales: 126,7 g/l
Albúmina sérica 30,7 g/l.
Globulinas: 96 g/l,
Electroforesis de proteínas en suero: espiga monoclonal en la banda gamma.
Cuantificación de inmunoglobulinas: IgA: 50,8 IgG: 2287,9 IgM: 52,25.
No pudo demostrarse la paraproteína sérica (M).
Colesterol: 1,81 mmol/l.
Triglicéridos: 0,70 mmol/l.
Fosfatasa alcalina: 177 uds.
Calcio sérico: 1,44 mmol/l.
En la orina no se observó roteinuria, elementos celulares en valores normales.
Llamaba la atención que había hiperviscosidad y el fenómeno pilas de moneda.
Se sospechó la posibilidad de mieloma múltiple y SIV responsable de las manifestaciones neurológicas como principio de la enfermedad, a pesar de detectarse una anemia al ingreso. Se solicitó interconsulta con la especialidad de hematología para realizar medulograma y concluir diagnóstico y las pautas terapéuticas a seguir.
Resultados del medulograma
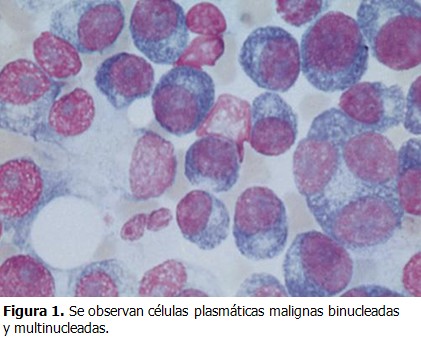
Médula ósea: hipercelular +++ con infiltración de un 70 % de células plasmáticas, presencia de plasmoblastos. Sistema megacariopoyético: íntegro. Sistema granulopoyético: íntegro. Sistema eritropoyético: deprimido. Se concluyó como diagnóstico: médula ósea compatible con mieloma múltiple. (Figura 1).
Evolución y tratamiento
Se indicó plasmaféresis 3 días seguidos con 1 litro de recambio de plasma diario y a la vez se comenzó tratamiento con dexametasona 40 mg por 4 días y melfalán a 0,25 mg x kg x día también por 4 días, por considerarse una urgencia hematológica y necesitar hidratación adecuada. De forma inesperada comenzaron a regresar las manifestaciones neurológicas hasta que lograron desaparecer, y la TAC de cráneo evolutiva multicorte informó que no existían lesiones craneoencefálicas.
Se realizó radiografías de survey óseo en las que no se observaron lesiones osteolíticas en los huesos. La ecografía abdominal mostró: hígado de tamaño normal, con ligero aumento de su ecogenicidad, vesícula sin litiasis, ambos riñones con buena relación cortico-medular, contornos algo irregulares. Bazo de 9 cm., páncreas normal, aorta de calibre normal.
La paciente fue dada de alta el 26 de enero para continuar el seguimiento por consulta de oncohematología para seguir con el tratamiento médico especializado.
DISCUSIÓN
La hiperviscosidad es la resistencia de los líquidos a fluir libremente debido a la cohesión y adhesión de sus partículas. La viscosidad sanguínea (VS) es la resistencia de la sangre a fluir por los vasos sanguíneos y su incremento puede provocar un cuadro conocido como SHV. La hiperviscosidad se vincula con los elementos formes, en especial los eritrocitos y las proteínas séricas. La correlación entre la VS y el hematocrito es lineal a cualquier concentración proteica. La VS también recibe la influencia de la agregación eritrocitaria, como ocurre durante la formación de pilas de moneda, el aumento de la viscosidad interna de los glóbulos rojos y la reducción de la flexibilidad o deformabilidad de los eritrocitos.4, 6,7
La viscosidad del plasma depende del nivel y viscosidad intrínseca de las proteínas, que está supeditada a su vez al tamaño y configuración molecular, la interacción entre proteínas y células y a la naturaleza del lecho vascular. Como la IgM tiene un peso molecular alto y una configuración inusual, su viscosidad intrínseca es elevada, lo que explica la mayor frecuencia del SHV en la macroglobulinemia de Waldenström (MW). El componente monoclonal (M) IgA, también provoca hiperviscosidad por su tendencia al formar polímeros ligados por puentes disulfuro. La hiperviscosidad ligada al componente M IgG es menos común y generalmente se asocia con altas concentraciones4,6-9 como sucede en el caso reportado, por lo que lo se considera poco frecuente.
El síndrome de hiperviscosidad plasmática suele aparecer cuando la viscosidad del plasma supera los 4,0-5,0 unidades centipoise (cp) (normalidad: 1,6-2,5), aunque existe una gran variabilidad interpersonal entre los valores de viscosidad y el grado de afectación clínica. Aunque la hiperviscosidad está presente en el 70 % de los pacientes con MW, la clínica solo se manifiesta en el 10-30 % de los casos. De manera similar, en el MM el SHV solo se manifiesta en el 4-8 % de los pacientes, a pesar de que la viscosidad generalmente oscila entre 2,0 y 3,0 cp.4, 5, 8, 9 En este caso no se dispone del recurso en la institución para dichos cálculos. Este síndrome se caracteriza por una tríada de alteraciones oftalmológicas, neurológicas y diátesis hemorrágicas, aunque la afectación puede ser multisistémica. Dentro de las afectaciones neurológicas se pueden mencionar: cefalea, mareos, vértigo, nistagmo, ataxia, somnolencia, estupor, coma, convulsiones, paresias, accidentes cerebrovasculares, dificultades en la concentración, neuropatía periférica progresiva, mielopatía y miopatía, tinitus y sordera (por lo general secundaria a la trombosis de las venas del oído), agitación psicomotora, alucinaciones e inestabilidad emocional.1-4, 6, 8
El SIV suele relacionarse con: macroglobulinemia de Waldenström, mieloma múltiple, enfermedad de cadenas ligeras k, crioglobulinemia, artritis reumatoidea, síndrome de Sjögren, polimiositis, lupus eritematoso sistémico, hiperlipidemias, diabetes mellitus, policitemia primaria y secundaria, leucemias con hiperleucocitosis y sicklemia.4
Las urgencias que pueden surgir durante la evolución de las enfermedades oncohematológicas son diversas, tanto por el comportamiento de la enfermedad de base, como por el momento en que se presentan. Pueden ser la primera manifestación de la enfermedad o aparecer en el curso de su evolución. El caso que nos ocupa se considera que marcó el inicio. No pudo demostrarse la parapropeína sérica, pero se señala en la literatura que hasta en un 15 % puede ocurrir.1- 3,10
El tratamiento agresivo de una urgencia hematológica está indicado en muchas ocasiones, aún cuando no se haya establecido un diagnóstico exacto de la enfermedad de base. En el caso de la urgencia oncohematológica, cuando es consecuencia directa del proceso maligno, se debe tratar la neoplasia subyacente siempre que se disponga de un tratamiento efectivo para esta. El tratamiento debe iniciarse rápidamente para evitar complicaciones e incapacidad permanente.6-12 Acorde con los protocolos y las guías hematológicas se realizó de inmediato plasmaféresis y se inició el tratamiento específico, por lo que se obtuvieron beneficios rápidamente, aunque se conoce el mal pronóstico de la entidad
REFERENCIAS BIBLIOGRÁFICAS
- Linker A. Mieloma múltiple y Macroglobulinemia de Waldenström. En: Tierney LM, McPhee SJ, Papadakis MA. Diagnóstico Clínico y Tratamiento. 4th ed. México: El Manual Moderno; 2006: p. 441-4 [Buscar en Google Scholar]
- Saunders Ann, Walsh V. Multiple Myeloma. En: Domino FJ, Baldor R, Golding J, Grimes J, Taylor JS. The 5-minute Clinial Consult. 20th ed. New York: Lippincott Williams & Wilkins; 2012: p. 1-27 [Buscar en Google Scholar]
- Fruchtman M. Trastornos de las células plasmáticas. En: Beers MH, Porter RS, Jones TV, Kaplan JL, Berkwits M. El Manual Merck de Diagnóstico y Tratamiento. 11th ed. Madrid: Elsevier; 2007: p. 1226-33 [Buscar en Google Scholar]
- Jaime JC, Arencibia A, Gutiérrez A, Ramón L, Díaz C, Serrano J, et al. Urgencias en Hematología:alteraciones metabólicas y leucocitarias. Rev Cubana Hematol Inmunol Hemoter. 2012;28(1):1-20 [Buscar en Google Scholar]
- Seth R, Bhat AS. Management of Common Oncologic Emergencies. Indian J Pediatr. 2011;78(6):709-17 [Buscar en Google Scholar]
- Mullen E, Méndez N. Hyperviscosity syndrome in patients with multiple myeloma. Oncol Nurs Forum. 2008;35(3):350-2 [Buscar en Google Scholar]
- Zojer N, Ludwig H. Hematological emergencies. Ann Oncol. 2007;18(Suppl. 1):145-8 [Buscar en Google Scholar]
- Dieuzeide G, Pire R, Simian S. Mieloma tipo IgAK, hiperlipidemia masiva y síndrome de hiperviscosidad. Medicina (B.Aires). 1988;48(1):54-8 [Buscar en Google Scholar]
- Ballestri M, Ferrari F, Magistroni R, Mariano M, Ceccherelli GB, Milanti G, et al. Plasma exchange in acute and chronic hyperviscosity syndrome:a rheological approach and guideline study. Ann Ist Super Sanita. 2007;43(2):171-5 [Buscar en Google Scholar]
- Kyle RA, Rajkumar SV. Multiple Myeloma. N Engl J Med. 2004;351(18):1860-73 [Buscar en Google Scholar]
- Kyle RA, Rajkumar SV. Treatment of multiple myeloma:a comprehensive review. Clin Lymphoma Myeloma. 2009;9(4):278-88 [Buscar en Google Scholar]
- Barlogie B, Shaughnessy J, Tricot G, Jacobson J, Zangari M, Anaissie E, et al. Treatment of multiple myeloma. Blood. 2004;103(1):20-32 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129