Artículos de revisión
La complejidad de la educación al paciente crónico en la Atención Primaria
The Complexity of the Education of Patients with a Chronic Condition in Primary Care Services
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2012-08-17 22:44:56
Aprobado: 2012-09-22 11:29:05
Correspondencia: Rolando Bonal Ruiz. Centro Provincial de Promoción de Salud. Santiago de Cuba. bonal@medired.scu.sld.cu
RESUMEN
Palabras clave: enfermedad crónica; educación en salud; educación del paciente como asunto
ABSTRACT
Key words: chronic disease; health education; patient education as topic
INTRODUCCIÓN
Las enfermedades crónicas no transmisibles (ECNT) constituyen uno de los principales motivos de consulta en la Atención Primaria1 así como una de las primeras causas de muerte.2 En Cuba, actualmente esas condiciones se hallan por lo general asociadas al envejecimiento, como resultado de la prolongación de la esperanza de vida y la baja tasa de natalidad.
En el año 2011 se realizaron varias reuniones claves sobre enfermedades crónicas no transmisibles,3,4 dirigidas a los que toman decisiones nacionales: jefes de estados y ministros de salud, dos de ellas realizadas en las Américas: la Declaración Ministerial contra las Enfermedades Crónicas no Transmisibles y la Obesidad, y La Consulta Regional de Alto Nivel de las Américas contra las ECNT y la Obesidad. En ambas se abogaba en uno u otro sentido por la educación del paciente con una condición crónica, en la Declaración Ministerial se defendía la: “priorización de las intervenciones costo-efectivas y de mayor impacto según la evidencia científica” dentro de las que se incluyen las intervenciones educativas.
Por otra parte la Declaración Política de la Reunión de Alto Nivel de la Asamblea General sobre la Prevención y el Control de las Enfermedades No Transmisibles4 realizada en la sede central de la Organización de Naciones Unidas (ONU) el 19 y 20 septiembre del 2011, reconoce textualmente: “la importancia de promover el empoderamiento de los pacientes con enfermedades no transmisibles”.
Sin embargo promover su empoderamiento, es más que informar sobre su condición y tratamiento; se necesita educar al paciente, su familia y allegados, que no es simplemente transmitir conocimientos, se necesita ir mas allá de la educación tradicional e insertar varios factores interrelacionados que hacen de este proceso algo complejo, por lo que el objetivo de este trabajo es: identificar y describir los factores que influyen en la complejidad de la educación al paciente que vive con una condición crónica, desde una perspectiva sistémica integradora.
DESARROLLO
Factores relacionados con la complejidad de la educación la paciente que vive con una enfermedad crónica
- Paciente con varias enfermedades crónicas.
Aunque todavía no hay consenso en cuanto a la terminología o taxonomía para describir las enfermedades (de larga o corta evolución) que concomitan en un paciente, autores como Bernabeu y col.5 prefieren seguir utilizando el término polipatología o pluripatología.
- Comorbilidad, multimorbilidad y complejidad del paciente.
Valdera6 ha conceptualizado la comorbilidad como: la presencia de afecciones adicionales en relación con la enfermedad índice o primaria en una persona, con lo cual la diferencia de la multimorbilidad, considerada como: la convergencia de numerosas enfermedades en un mismo individuo (independientemente del proceso morboso primario); todo ello, asociado a edad, sexo, fragilidad y otras condiciones personales relacionadas con la salud, contribuye a que exista lo conocido, como carga de enfermedad o impacto global de las diferentes enfermedades en un individuo, si se toma en cuenta su gravedad, pero si a esto se suman otros factores desfavorables no vinculados con la salud propiamente dicha, entonces se estima que puede hablarse de complejidad del paciente.
Ollero y col.7 opinan que la complejidad de la(s) enfermedad(es) del paciente no se relaciona únicamente con la presencia en una sola persona de múltiples enfermedades a la vez, pues hay pacientes con una sola enfermedad, sin otras asociadas, que puede considerarse compleja, por ejemplo: “una persona que viva en la calle y que solo tenga esquizofrenia es compleja, mientras que una persona estable y bien controlada, compensada, con diabetes que esté además en tratamiento por hipertensión e hiperlipidemia no lo es ” por otra parte a su juicio, en pacientes complejos la carga de la enfermedad no solo depende de los problemas de salud, sino también de su estilo de vida y otras circunstancias (sociales, culturales y medioambientales), a lo cual adicionan que si padecen varias enfermedades crónicas, no pueden obviarse los conceptos de fragilidad, discapacidad y complejidad.
En sentido general, los pacientes con enfermedades crónicas no tienen una sola afección predominante y en la mayoría existe comorbilidad y/o presencia simultánea de condiciones crónicas múltiples. Esto no debe sorprender al médico de familia, para quien un paciente con diabetes mellitus, sin ningún otro problema médico asociado, constituye la excepción más que la regla, pues lo típico es encontrar a una persona con diabetes mellitus de tipo 2, que esté deprimido, sea obeso, padezca cardiopatía isquémica y se queje de osteoartritis. De hecho, las visitas al consultorio por comorbilidades superan en número a las motivadas por cualquier enfermedad crónica simple.8
Hoy el síndrome metabólico (conjunto de condiciones formadas por: hiperglucemia, hipertensión arterial, hipertrigliceridemia, valores bajos de colesterol HDL y obesidad abdominal) incrementa acentuadamente la incidencia y prevalencia por esa causa en Cuba.9
Relación entre enfermedades crónicas
En los últimos años se han realizado innumerables estudios acerca de la estrecha relación entre una enfermedad y otras, de manera que ese asunto ha ganado en claridad.10 A menudo, en las estrategias educativas no se toma en cuenta el factor de la comorbilidad y se diseñan programas e intervenciones circunscritos a una enfermedad crónica específica, con lo cual se ciñen a una perspectiva reduccionista.
Sturmberg,11 en un artículo sobre el pensamiento complejo y sistémico en la Atención Primaria, señala que el principal problema inherente al enfoque reduccionista es la descontextualización, por tanto, no se asombra ante el hecho de que a algunos médicos de la familia les cueste trabajo responder a un cuadro clínico complejo con una respuesta descontextualizada, pues, respuestas reduccionistas raramente encajan en el contexto del paciente.
No obstante, se continúan elaborando programas integrales destinados a personas con hipertensión arterial, sin considerar en su totalidad: el entramado reticular, red relacional, comorbilidades y factores predisponentes, no solo biomédicos, conductuales u otros, incluidos los determinantes sociales (perspectiva sistémica/ holística).
De ahí surge la necesidad de ver al paciente en lo educativo no solo como un ente aislado, sino en el contexto familiar y/o de sus seres más queridos o cuidadores, con las multimorbilidades y comorbilidades que presenta, incluso en su complejidad.
Frecuentes intervenciones, modelos y programas dirigidos a pacientes con enfermedades crónicas específicas obvian estos y otros elementos que se mencionarán más adelante.
La educación al paciente con enfermedades crónicas no ha de circunscribirse a la transmisión de conocimientos sobre su condición biomédica, sino que debe contemplar también aspectos psicológicos y sociales relacionados con sus padecimientos y con todo el entramado de contextos y subcontextos que conforman su mundo relacional: entorno físico, espiritual, ecológico y de otra índole.
“El paciente debe educarse no como si fuese una caja vacía, que no supiera nada, sino como una persona que ha acumulado o acumula cierta experiencia adquirida durante el transcurso de esa larga evolución de su enfermedad; por consiguiente, se impone aceptar que también tiene o tendrá suficiente experiencia para convertirse en experta, hasta el punto de compartir sus vivencias al respecto y enseñar a otros pacientes, profesionales de la medicina y estudiantes de Ciencias de Salud.”a
Sobre la base de lo anteriormente expresado conviene especificar, que la educación al paciente que vive con una afección crónica no transmisible, no será solo la simple transmisión de conocimientos biomédicos o fisiopatológicos sobre su(s) enfermedad(es) y destrezas técnicas acerca de cómo usar un aparato de diagnóstico, sino la enseñanza de habilidades en todos los ámbitos de su vida cotidiana a través de un proceso de empoderamiento de esa realidad.
Bodenheimer y col.12 establecieron las diferencias entre la educación tradicional al paciente y la deseada.
Diferencias entre la educación tradicional al paciente crónico y la del futuro
- Elementos que se enseñan:
Enseñanza tradicional: información y habilidades técnicas acerca de la enfermedad.
Educación del futuro: habilidades acerca de cómo actuar ante al problema.
- Enfrentamiento al problema:
Enseñanza tradicional: se formulan los problemas, pero se refleja el control inadecuado de la enfermedad.
Educación del futuro: los pacientes identifican los problemas, así como sus experiencias relacionadas con la enfermedad padecida o no.
- Se relaciona la educación con la enfermedad:
Enseñanza tradicional: la educación sobre la enfermedad es específica y enseña información y habilidades técnicas relacionadas con esta.
Educación del futuro: la educación provee habilidades para solucionar problemas relevantes para las consecuencias de la condición crónica en general.
- Teoría en la que descansa la educación:
Enseñanza tradicional: conocimientos específicos de la enfermedad, que generan cambios de conductas y producen mejores resultados clínicos
Educación del futuro: gran confianza del paciente en su capacidad para provocar cambios en la mejoría de su vida (autoeficacia) y lograr un mejor rendimiento en los resultados clínicos.
- Meta a alcanzar:
Enseñanza tradicional: obediencia con los cambios de conducta enseñados al paciente para mejorar sus resultados clínicos.
Educación del futuro: incrementada la autoeficacia para mejorar los resultados clínicos.
- Educador:
Enseñanza tradicional: un profesional de salud.
Educación del futuro: un profesional de salud, varios profesionales sanitarios, un líder de sus iguales u otro paciente, a menudo en escenario de grupos.12
Particularidades de la educación al paciente con enfermedades crónicas
1. Uso de teorías de cambios de comportamiento.
No es lo que se le ocurra al profesional de salud decir al paciente: Yo pienso (o en mi opinión) que debe saber…, sin preguntarle qué debería saber sobre sus dolencias o sin tener en cuenta sus preferencias, necesidades e intereses. No se trata únicamente de revisar el libro de Medicina Interna de Roca Goderich y col.13 y extrapolar sus contenidos, ni de dictar una clase con menos jergas médicas sobre lo que son la diabetes mellitus, el asma bronquial o la hipertensión arterial, como si estuviera dándola a educandos de medicina; en realidad lo que se quiere es que al final el paciente y su familiares modifiquen no solo su conocimiento acerca de la enfermedad, sino su actitud y comportamiento, a fin de que se adapte a ello, por lo cual se precisa aplicar e incorporar teorías y modelos que han demostrado ser válidos.
Es cierto que para los médicos de familia y otros profesionales de la Atención Primaria de Salud, resulta desconcertante y difícil escoger un modelo o teoría de cambio de conducta en el maremagno teórico de estas cuestiones, aún cuando algunas modalidades están interrelacionadas, de manera que a veces se procede intuitivamente al desconocer si se ha escogido la más adecuada; sin embargo, no debería ser complicado aplicar y practicar algunas más apropiadas una vez que se las hayan enseñado o los propios interesados las hubiesen aprendido de manera autodidacta, pues si bien al inicio se afrontarán dificultades y ocasionalmente se perderá el entusiasmo hasta el punto de no desear continuar haciéndolo, será oportuno recordar que el aprendizaje de pedalear una bicicleta se basa en los mismos principios: el aprendiz se cae muchas veces, tropieza con obstáculos o se lesiona, pero gradualmente va adquiriendo soltura, conduce el ciclo con mayor facilidad y llega hasta cualquier meta prevista, pues depende de la práctica.
Se impone revisar la bibliografía médica universal para seleccionar las teorías y modelos más prácticos y que hayan aportado más pruebas científicas de efectividad, pues independientemente de diseños específicos, hay algunos que proporcionan una argumentación filosófica a las intervenciones para modificar conductas. El empoderamiento centrado en el paciente, sugiere que este se encuentra en el centro del proceso de cambios comportamentales.
En los últimos años, algunas teorías y técnicas han sido usadas más que otras para educar al paciente crónico: teoría de la autoeficacia y aprendizaje social,14,15 colocación de metas,16 entrevista motivacional,17 modelo transteórico (MTT) de cambio de comportamiento18 y modelo de creencias en salud.19
Glanz reconoce que las intervenciones más efectivas son aquellas que están basadas en modelos y teorías con una fundamentación explícita y que la selección de una teoría apropiada debe comenzar con la identificación del problema, metas y unidades de práctica, no se debe escoger un marco teórico o modelo solo porque esté en boga, nos resulte familiar o interesante.20
Se sabe que para cambiar o incorporar nuevos conocimientos, actitudes y comportamientos, el paciente debe:
- Estar motivado (el MTT contribuirá a conocer en qué fase de motivación se encuentra).
- Equilibrar los beneficios y costos de estar enfermo (el modelo de creencias en salud ayudará a saberlo).
- Aprender de experiencias de sus pares y tener la capacidad percibida de poder llevar a cabo una acción concreta (la teoría de aprendizaje social y de autoficacia de Albert Bandura permitirán precisarlo).14
- Saber elaborar un plan de acción, así como colocar metas y seguirlas (el modelo de empoderamiento y colocación de metas coadyuvarán a comprenderlo).
- Ser escuchado y no juzgado, así como balancear sus decisiones (la entrevista motivacional será muy útil para conseguirlo).
2. Uso del enfoque de empoderamiento.
El empoderamiento es la meta final a la que debe llegar un paciente con enfermedad crónica, y si bien algunos lo consideran un proceso, ha sido definido como: la capacidad del individuo para tomar decisiones y ejercer control sobre su vida personal.21
3. Uso del enfoque colaborativo.
El hecho de que la persona padezca una enfermedad crónica, confiere a la relación médico/paciente un nuevo enfoque, desde hace largo tiempo conocida como: de participación mutua. Ya se dijo que una condición crónica obliga al paciente a adquirir cierta pericia para enfrentarla, por lo cual la dinámica de la relación no debe ser activa-pasiva, sino de experto-experto. El paciente y su médico fijan las metas: no se trata entonces de la acción del profesional de la salud autoritario y paternalista, sino de tomas de decisiones compartidas, así la persona enferma estará mucho más motivada (motivación interna) al ganar en comprensión y confianza para emprender nuevas conductas, por tanto, el médico no soluciona los problemas de los pacientes, sino les enseña habilidades para que los resuelvan y les ayuda a conseguirlo.12
4. Uso de la educación al adulto.
Debe recordar que no son niños, por lo cual ha de prescindir del enfoque pedagógico dirigido a los infantes. De modo que al tratarse de personas adultas con alguna experiencia sobre su enfermedad, es necesario dejar que se expresen, que compartan sus experiencias con otros (educación experiencial).
Ya Malcolm Knowles22 definió en la pasada centuria el término andragogía como: "el arte y la ciencia de ayudar a los adultos a aprender". Se basa en 5 asunciones sobre cómo los adultos aprenden y su actitud y motivación por aprender:
- Son independientes y se dirigen ellos mismos (autodirigidos).
- Han adquirido mucha experiencia, que es un rico recurso por aprender.
- Valoran el aprendizaje integrado con las demandas de su vida cotidiana.
- Están más interesados en lo inmediato, en enfoques centrados en el problema, más que en enfoques centrados en el asunto.
- Se motivan más para aprender por impulsos internos que externos
Otro aspecto a tener en cuenta es el grado de comprensión del contenido educativo que se enseña al paciente, sus familiares y/o cuidadores independientemente del nivel escolar y de alfabetización, el paciente pudiera no entender bien algunos términos médicos o los procesos de cómo se producen algunas condiciones o enfermedades; justamente la alfabetización en salud ha sido definida como: “las habilidades cognitivas y sociales que determinan la motivación y la capacidad de los individuos para acceder a la información, comprenderla y utilizarla, para promover y mantener una buena salud”.23 Otra definición más conocida se refiere: “al grado por el cual los individuos tienen la capacidad de obtener, procesar y comprender información de salud básica y servicios necesitados para tomar decisiones de salud apropiadas”.23 A medida que aumenta la edad, también van disminuyendo sus habilidades de comprensión, por lo cual se requerirán nuevas destrezas para el autocuidado, automonitoreo y otras, incluidas las concernientes al empleo de las tecnologías de la información y las comunicaciones; en tal sentido el médico de familia, como educador del paciente con enfermedades crónicas, debe tratar de que este comprenda determinados conceptos y nociones complejas, que tenga en cuenta que es un buen conocedor de las condiciones fisiológicas y fisiopatológicas inherentes al organismo humano.24
5. Enfoque participativo en las sesiones educativas.
Interactivo, de educación popular, con vistas a que aprenda de reflexiones de otros para afianzar lo cognoscitivo a través de técnicas grupales afectivo-participativas.
6. Complementariedad de la educación personalizada con la educación grupal y en web.
El tiempo es un factor que alegan muchos profesionales de salud de la Atención Primaria para no educar o enseñar consistentemente al paciente y su familia; en ocasiones se informa más, de lo que se educa y se cree que se ha procedido bien, por lo cual se prefiere hacerlo en grupos, sobre todo mediante pares, siempre que hayan posibilidades, a menos que se trate de un servicio preestablecido y negociado con la dirección de la institución sanitaria en el nivel primario, que acorte la duración de las consultas y el escaso espacio para educar. Algunos autores han sugerido planificar encuentros o consultas grupales para instruir al paciente sobre su enfermedad,25 se debe trabajar en asociación con ellos, a fin de tomar decisiones médicas de manera colaborativa (se debe animar al paciente a volverse más activo), por lo que se deben asignar metas específicas para modificar conductas no saludables, previamente escogidas en cooperación con el médico y de acuerdo con un plan de acción que cumpla objetivos: alcanzables, medibles, oportunos, realistas y específicos.
Durante los últimos años se han puesto en práctica novedosas experiencias de educación al paciente con enfermedades crónicas por medio de computadoras, correo electrónico, teléfono, listas de discusión, páginas web y redes sociales de información.26 El desafío que representa para el médico de familia o profesional de salud, es que las recomiende a la persona enferma, sobre todo de fuentes confiables y seguras, así como también que complemente estas variantes educativas, particularmente cuando estén a su alcance; situación que se torna más difícil en comunidades aisladas o rurales y en países en vías de desarrollo, donde muchos de estos recursos no se hallan fácilmente disponibles, en nuestro país, los clubes y palacios de computación representarían una útil opción.
7. Educación multiprofesional.
La misma complejidad ya señalada de las cronicidades, hace que el conocimiento solo del médico y la enfermera resulte limitado para una efectiva preparación del paciente, por lo que se prefieren grupos multiprofesionales de la Atención Primaria para educarle. Una variante común son las consultas o visitas grupales,27 donde cada profesional de la salud, incluidos los trabajadores sanitarios no profesionales (estadísticos, trabajadores de archivos o bibliotecario) informan al paciente sobre las opciones, servicios y posibilidades que tienen en el centro de salud para mejorar su atención.
Este enfoque hace que deje de ser predominante el término: médico-paciente, para empezar a ser: paciente-proveedor de servicios de salud.
8. Educación personalizada, familiar, de seres afectivos y/o cuidadores.
La educación no debe limitarse a la persona enferma, sino extenderse a sus seres afectivos y/o cuidadores. A veces el médico se siente frustrado como profesional cuando indica a un paciente que acude a su consulta, lo que puede comer o rechazar, pues comúnmente no es el varón quien decide los componentes del menú culinario hogareño, ni quien los cocina; de ello se infiere que la otra parte también requiere ser educada en función de una buena práctica alimentaria, que además de incluir alimentos nutritivos, pueda garantizar que el familiar enfermo consuma una dieta sana y equilibrada.
Asimismo, la información que se brinda de forma genérica al grupo, puede ocasionalmente personalizarse según las características de algunos pacientes, conocidas por su médico de familia. La consulta planificada es uno de los espacios ideales para materializar esa personalización e igualmente educar a la familia, de manera que tiene un efecto dual: por un lado, los parientes se apropian de conocimientos necesarios para proporcionar una mejor calidad de vida a la persona enferma, y por otro, los integrantes del núcleo familiar pueden llegar a determinar si existe un componente genético que predisponga a la aparición de estos males, de modo tal que todos los descendientes, incluidas las generaciones no afectadas aún, se sientan motivados por modificar los factores de riesgo que podrían causarles una condición crónica.28
9. Factores culturales y de género.
Un factor influyente que claman las conferencias ministeriales antes mencionadas3,4 es el enfoque de género y el intercultural. Son conocidas las diferencias de incidencia, prevalencia, fisiopatología y cuadro clínico entre varones y hembras en algunas condiciones crónicas que deben tenerse en cuenta29 por otra parte deben aprovecharse las diferencias culturales, acorde a las necesidades de las diferentes edades y los espacios que ofrecen las nuevas tecnologías de la información y comunicación (TIC) como las redes sociales, páginas web de universidades,30 el uso de móviles y otras tecnologías más modernas.31
10. Uso de técnicas para la interiorización de habilidades y comportamientos.
En ocasiones, suele ocurrir que el facultativo se muestra satisfecho cuando comunica al paciente y/o seres afectivos lo que deben hacer, sin percatarse de que no ofrece las herramientas imprescindibles para que sepan, cómo deben hacerlo. El galeno debe explicar cómo se deben usar los aparatos de automonitoreo: inhaladores, glucómetros, esfigmomanómetros y otros. Algo similar sucede cuando se desea que el paciente modifique un factor de riesgo conductual, pues no basta con decirle: deja de fumar, realiza más actividades físicas o come alimentos más saludables, sin explicarle cómo lograrlo. En este sentido, el modelo teórico de colocación de metas, a través de un plan de acción coordinado con el paciente, es lo ideal para trazar objetivos y la manera de alcanzarlos.32
También se han utilizado otras técnicas como la 5A (verbos provenientes del inglés: ask, advise, assess, assist, and arrange y traducidos al español como: averigüe, aconseje, valore, ayude y organice), aplicada especialmente para prevenir o erradicar factores de riesgo favorecedores de la aparición o desarrollo de enfermedades crónicas no transmisibles, como el: tabaquismo, nutrición inadecuada, consumo excesivo de alcohol, sedentarismo u otros,33 directamente relacionados con formas comportamentales inapropiadas.
11. Autoaplicación de lo predicado.
Es menester que el propio proveedor de la educación al paciente crónico, cumpla con lo que predica: practique actividad física, ingiera una dieta saludable y no tenga hábitos tóxicos. Deviene una máxima de la sabiduría popular: “Hay que estar convencido para poder convencer”.34
Puede surgir la siguiente interrogante: ¿Cómo voy a orientar lo que yo mismo(a) no hago? Este es un problema ético que no debe existir y exige cada día vencer barreras que impidan acercarse a lo que se enseña. Una de las vías para lidiar con este dilema, estriba en educar por medio de pares, o sea, que personas que padezcan condición crónica enseñen a quienes enseñan sobre la enfermedad, pues como los tradicionales educadores del paciente son los profesionales de la salud, se impone captar facilitadores aventajados entre los mismos pacientes, sobre todo que hayan asistido a cursos o intervenciones educativas, para que puedan influir de forma más impactante con sus enseñanzas, de acuerdo con su experiencias y que puedan demostrar cómo han superado los obstáculos presentados.
Barreras para recibir la educación
a) Barreras relacionadas con el paciente.
Muchos pacientes que necesitan ser educados sobre su enfermedad, podrían hallarse impedidos de concurrir al consultorio y/o centro de salud por muchas razones: discapacidad, difícil acceso a la institución sanitaria, obesidad, fatiga fácil, depresión, dolor, escaso apoyo familiar, pobre comunicación con los proveedores de salud, falta de concientización sobre la necesidad del aprendizaje u otras, aspectos comprendidos en la complejidad del paciente ¿Significa que queden huérfanos del servicio?. “muchas barreras para acceder al servicio de educación podrían verse superadas por programas educativos”,35 entregados en el hogar a través de visitas de terreno o domiciliarias por cualquier miembro entrenado del equipo de salud.
b) Barreras relacionadas con la organización del centro de salud.
La educación al paciente crónico, al ser un elemento esencial en su atención, debe estar contemplada en los servicios básicos del centro de salud en el nivel primario y no ser meramente una iniciativa de algún investigador o experimento para determinado tema de terminación de residencia en medicina familiar o enfermería comunitaria, sino un servicio estable, atendido por personal sanitario capacitado, motivado y capaz. Si esas condiciones no existen, seguramente los resultados clínicos o terapéuticos no serán los deseados y continuarán manifestándose insatisfacciones por servicios de urgencias médicas saturados, consultas repletas y hospitalizaciones frecuentes.
c) Barreras relacionadas con la disponibilidad de tecnologías de monitoreo
Tecnologías para automonitoreo en casa, destinadas a medir parámetros fisiológicos en pacientes con enfermedades crónicas, es otro indicador educativo de autocuidado, sin embargo, suelen ser costosas y no están al alcance de todos los enfermos, pero siempre existirán otras alternativas menos sofisticadas e igualmente efectivas, que resultarán de la negociación del proveedor de servicios de salud con los pacientes y familiares.
Asimismo, la disponibilidad para acceder a equipos de monitoreo y análisis en farmacias, laboratorios clínicos ambulatorios y consultorios cercanos al paciente, constituye una posible solución.
d) Barreras relacionadas con la disponibilidad de medios para un comportamiento saludable.
A veces se dificulta, sobre todo en países en vías de desarrollo, disponer de nutrientes saludables para todos, especialmente de frutas y vegetales. En la carta de Ottawa se menciona que promoción de salud es garantizar los medios para facilitarla a los pueblos y que los gobiernos (particularmente locales) deben ser los primeros promotores de este indicador. Los profesionales salubristas han de saber crear y fortalecer el movimiento de municipios y comunidades saludables, en otros contextos llamados: por la salud, pues con ello se han logrado huertos comunitarios y ejemplos exitosos de agricultura urbana en localidades inimaginables, con producción de hortalizas.36
Por otra parte, el abaratamiento de los precios de las frutas y vegetales será posible a medida que aumente su rendimiento, a expensas de las producciones comunitarias locales y personales.
El ejercicio y la actividad física no solo deben practicarse en gimnasios, con cierta frecuencia imposible para algunas personas, pues también las caminatas, los aerobios en los hogares y las prácticas grupales son buenas muestras de vías eficaces y propicias para mantener un buen estado de salud.
e) Barreras relacionadas con la accesibilidad y disposición de servicios de educación al paciente con una enfermedad crónica.
La implementación de servicios educativos y de consejería al paciente crónico, sus allegados, familiares y/o cuidadores casi siempre resulta de políticas institucionales y normas organizacionales del centro de salud, que incluye la disponibilidad de capital humano y material.
Por consiguiente, en países que cuenten con un sistema nacional sanitario, dependerá de la voluntad ministerial y gubernamental, el asignar presupuestos y medios destinados a esta actividad, muchas veces subestimada y descuidada.
El pequeño espacio político-geográfico donde vive la persona con una condición crónica, unido a un gobierno local efectivo, garantizará parte de los recursos comunitarios e intersectoriales locales para satisfacer las demandas de salud de la población, puesto que en muchos casos coinciden los problemas identificados por los habitantes con esas condiciones crónicas no transmisibles.
La existencia de una ciudad, municipio o comunidad saludable, donde todos los organismos, instituciones y factores de bienestar se cohesionen para dar satisfactoria respuesta a esta necesidad, coadyuvará mucho más a mejorar la calidad de vida de estas personas
Similitudes o aspectos comunes de las enfermedades crónicas.
Las enfermedades crónicas son de larga evolución, generalmente no se curan, requieren el uso vitalicio de medicamentos, ocasionan trastornos emocionales (sobre todo al inicio y en fase de descompensación), obligan a modificar la dieta, limitan la actividad física, impactan en la vida social y laboral e implican la asunción de responsabilidades en cuanto a participar en las decisiones, cumplir el tratamiento, velar por la evolución del cuadro clínico y sus consecuencias, modificar conductas no saludables que puedan empeorar su situación y el que el paciente pueda adaptarse a la familia para realizar los ajustes pertinentes en cuanto a los cambios que demanda su condición de persona enferma.
Esta circunstancia exige una relación continua y prolongada con los proveedores de salud, pues será preciso aprender a controlar emociones como: la desesperanza, la incertidumbre, el enojo, la ira, la angustia, la depresión, la ansiedad, la frustración y el estrés, así como signos y síntomas representados por el dolor, la fatiga, la disnea, la discapacidad y la necesidad de buscar soluciones para los problemas relacionados con el proceso morboso, para proseguir realizando sus actividades diarias y para confiar en que podrán vivir de la mejor manera posible a pesar de ello.37
Las enfermedades crónicas no transmisibles preponderantes en adultos tienen como denominador común los factores de riesgo aterogénicos y presentan más similitudes que diferencias. Los hábitos nocivos clásicos como: el tabaquismo, la nutrición inadecuada (ingestión excesiva de alimentos azucarados, sal, grasas no saturadas, así como poco consumo de vegetales y frutas), el sedentarismo, el estrés y la ingestión en exceso de bebidas alcohólicas son importantes factores predisponentes en más de una afección.
El consumo excesivo de alimentos azucarados no solo favorece la aparición de obesidad y diabetes mellitus de tipo 2, sino de trastornos cardiovasculares como la cardiopatía isquémica, con aumento de los niveles de colesterol, descenso de los valores de lipoproteína de baja densidad,38 así como incremento de la presión periférica de las arterias y descontrol de las cifras tensionales.
Por otra parte, existen conocimientos, habilidades, actitudes y otros factores aplicables a todas las enfermedades crónicas:
I. Habilidades genéricas psicosociales
Las enfermedades crónicas constituyen un reto que ha de asumir la persona en su cotidianidad, para lo cual debe ser competente para saber enfrentarlas. En este sentido, la Organización Mundial de la Salud dio a conocer en 1993 un conjunto de 10 competencias psicosociales,39 entendidas como: “la habilidad de una persona para enfrentarse exitosamente a las exigencias y desafíos de la vida diaria”, a las que denominó habilidades para la vida, y aunque inicialmente fueron concebidas para educar a niños y jóvenes,40 pueden emplearse perfectamente en el caso de los adultos, sobre todo si padecen condiciones crónicas.
Estas habilidades conocidas también como destrezas psicosociales, permiten a las personas transformar conocimientos, actitudes y valores en habilidades, es decir, saber: qué hacer y cómo hacerlo, de hecho, les facilitan comportarse en forma saludable, siempre que deseen conseguirlo y tengan la oportunidad para ello. No obstante, es evidente que las habilidades sobre, cómo hacer algo, no son los únicos elementos que influyen en la conducta, pues la motivación y la capacidad para comportarse en forma saludable también se relacionan con el apoyo social y los factores culturales y ambientales.
Sin duda alguna, esas habilidades servirán a las personas con condiciones crónicas para relacionarse mejor consigo mismas, con los demás y con el entorno, así como también para proceder de cierta manera saludable, de acuerdo con la motivación individual, el campo de acción y el contexto sociocultural en el que viven.
1.- Capacidad para tomar decisiones.
Tomar decisiones educadas y adecuadas por parte del paciente después de haber sido informado y educado por el profesional de la salud; tomar decisiones compartidas con el proveedor de salud (relación colaborativa), evaluar alternativas, opciones y consecuencias, así como ejecutar un plan de acción luego de haberse fijado una meta de salud, son consecuencias de esa capacidad para asumirlas.
2.- Habilidad para resolver problemas.
Consiste en resolver por sí mismo o ayudado por personas allegadas, determinados problemas relacionados con los obstáculos que enfrenta por su enfermedad crónica, por ejemplo: la pereza para realizar actividad física se elimina si decide efectuarla en su casa o acompañado de un vecino. Otra arista de esta habilidad es la solución de conflictos, tengan que ver o no con su padecimiento.
3.- Capacidad para pensar en forma creativa.
Es el uso de los procesos básicos del pensamiento, que se relacionen con iniciativas para desarrollar o idear alternativas, contribuye a la toma de decisiones y a la solución de problemas, lo cual permite explorar las posibilidades disponibles y tener un pensamiento proactivo, mucho antes de que surjan las dificultades. El pensamiento creativo ayudará a responder de manera adaptativa y flexible a las situaciones que se produzcan.
4. -Capacidad para pensar en forma crítica.
Radica en la habilidad para analizar información y experiencias de manera objetiva. Ayuda a reconocer y evaluar los factores que influyen en la enfermedad crónica, así como las causas de un comportamiento o actitud.
5.- Habilidad para comunicarse en forma efectiva o asertiva.
Muchas veces, el incumplimiento del plan terapéutico, el mantenimiento de un factor de riesgo, la no indagación sobre los efectos adversos medicamentosos, el abuso de fármacos o las barreras para su control, se producen comúnmente por inadecuada comunicación con el proveedor de salud, pues al paciente le da pena preguntarle, se inhibe por el limitado tiempo del médico o le atemoriza la autoridad del profesional, por tanto, hay que buscar los mecanismos más eficaces para lograr la asertividad y viabilizar que se produzca la comunicación con el profesional de salud, así como con los amigos, vecinos, familiares o allegados.
6.- Habilidad para establecer y mantener relaciones interpersonales.
Permitirá al paciente relacionarse positivamente con las personas con quienes interactúa, tanto proveedores de salud como familiares, así como conservar buenas relaciones con los miembros de la familia (una fuente importante de apoyo social), pues solo así podrá manifestar o preguntar a tiempo todo aquello que le preocupa sobre la enfermedad.
7.- Capacidad para conocerse a sí mismo.
Cuando los pacientes poseen conocimiento sobre su propia enfermedad, patogenia, factores predisponentes, diagnóstico y otros elementos al respecto, ayudan al médico a ubicarse
8.- Capacidad para entablar empatía.
Es la capacidad de ponerse en el lugar del otro e imaginar cómo es la vida para esa otra persona. Incluso en situaciones con las que no se suele estar familiarizado(a), la empatía coadyuvará a aceptar a individuos diferentes en etapas avanzadas de la enfermedad o con otras condiciones. La adquisición de esta habilidad alertará al paciente, pues quizás algún día se verá en esta situación, si no se toman medidas preventivas.
9.- Habilidad para manejar las propias emociones.
Una enfermedad crónica genera: incertidumbre, desesperanza, depresión, temores, desconfianza de sí mismo(a), ansiedad, ira o enojo. Es por ello hay que adquirir habilidades para sobreponerse a las consecuencias de sus manifestaciones clínicas, dadas por pérdida de independencia o memoria, soledad e insomnio.
10.- Habilidad para manejar las tensiones o el estrés.
Facilita reconocer, controlar y reducir las fuentes de estrés y sus efectos en la vida del paciente con una condición crónica, desarrollar una mayor capacidad para responder a ellas, ya sea cambiando elementos en el entorno físico o estilo de vida, así como aprender a relajarse, de manera que las tensiones creadas por el problema de salud, no generen otras.
Lorig41 ha añadido otras destrezas genéricas necesarias para enfrentar las enfermedades crónicas:
a).- Habilidad para manejar los síntomas.
Síntomas físicos como: el dolor por osteoartritis, la fatiga, la disnea, la discapacidad física, los trastornos del sueño, la pérdida de la memoria, la nicturia, las disfunciones sexuales, la necesidad de actividad física y otros, pueden ser manejados con una educación al efecto, sobre todo cuando confluyen o no en un paciente con comorbilidad o multimorbilidad.
b).- Habilidad para manejar medicamentos y aparatos de automonitoreo.
Por ejemplo, la adhesión y sus efectos adversos, la polimedicación.
II. Aspectos de la Medicina Natural y Tradicional
En otros contextos llamada medicina alternativa u holística, esos aspectos pueden y deben ser enseñados al paciente y/o familiares a fin de autoaplicárselos a sí mismo: elementos bioenergéticos de aplicación autónoma (musicoterapia, colorterapia, biblioterapia y técnicas psicofisiológicas como distracción), digitopuntura, holismo: espiritualidad, oración, meditación u otros.
III. Uso de recursos comunitarios, intrasectoriales, intersectoriales, multisectoriales y transectoriales
Casas de cultura, combinados deportivos, profesores de cultura física, salas de video, horticultura, orientaciones culinarias, historiadores locales y otros.
IV. Factores de riesgo comportamentales o estilos de vida relacionados con la salud
Contempla la modificación de comportamientos no saludables como: una nutrición baja en sodio, sin exceso de carbohidratos simples, consumo adecuado de vegetales y frutas, ausencia de tabaquismo, ingestión moderada de bebidas alcohólicas, prácticas de actividad física, así como utilización oportuna de preservativos para garantizar el sexo seguro.
V. Competencias específicas
Son conocimientos, habilidades y destrezas para enfrentar enfermedades crónicas específicas, independientemente de la multimorbilidad.
VI. Enfoque multiprofesional, interprofesional y transprofesional (intrasectorial).
Incluye el uso de servicios que se brindan en el centro de salud de Atención Primaria o policlínico, tales como: consejería para dejar de fumar, orientación y consejería nutricional, antiobesidad, grupos educativos de pares de crónicos y de ayuda mutua, consultas grupales-asistenciales de rehabilitación y extrasectoriales, consultorías telefónicas, así como recomendaciones de profesionales no vinculados con el sector sanitario.
VII. Valores.
Están dados por la solidaridad de un participante de las sesiones educativas ante las necesidades de otro miembro del grupo, así como por la honestidad, tan necesaria como parte del autoconocimiento para lidiar con la condición.
Necesidad de un enfoque genérico en la educación al paciente con enfermedades crónicas más prevalecientes en adultos.
De todo lo anterior se deduce, que es necesario implementar servicios de educación al paciente que tengan en cuenta lo que de común y complejo tienen estas enfermedades, además de saber manejar las particularidades y las condiciones específicas que pudiera presentar algunos de los pacientes que asistan a estos grupos educativos.
Muchas personas padecen más de una condición crónica. Las enfermedades son diferentes, pero no la forma de educar para enfrentarlas.
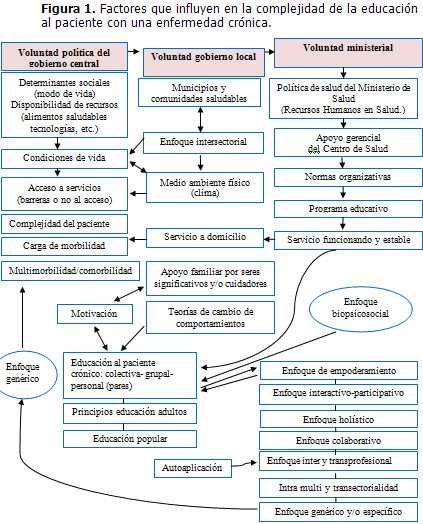
Esta iniciativa no debe competir en ningún caso con los grupos educativos de enfermedades específicas, sino servir de complemento. Se impone formar grupos genéricos, que tomen en cuenta las particularidades del contexto social, político, ideológico y económico, las tradiciones culturales y culinarias, así como la disposición de tecnologías al alcance. (Figura 1).
CONCLUSIONES
Abordar la complejidad de la educación al paciente con una condición crónica implica no solo educar a una enfermedad crónica específica, sino educar a un grupo de pacientes con enfermedades crónicas diversas, teniendo en cuenta lo que tienen de común, independientemente de que se informe, comunique y eduque sobre una enfermedad específica. Se deben tomar en cuenta los diferentes factores biomédicos, psicológicos, sociales, ambientales y aspectos contextuales, de manera que no se dejen elementos importantes sin abordar, ni se perciba una atención fragmentada a quien vive con una condición crónica no transmisible, por cuanto la responsabilidad de esa importante labor, independientemente de que más de 80 % depende de la propia persona enferma, es también de sus familiares, seres afectivos y/o cuidadores, proveedores de servicios de salud y decisores en esa esfera, gobierno local y sectores y organismos e instituciones locales y del nivel central, encargados de garantizar el capital humano capacitado y los recursos materiales indispensables para brindar esa educación sanitaria requerida.
Si se tienen en cuenta todos estos aspectos podrá prevenirse la llamada culpabilización de la victima y los enfoques unilaterales y fragmentados, que al responsabilizar solo al paciente, obvian su comorbilidad y complejidad.
A los efectos, prescindir de los elementos que intervienen en la complejidad de la educación al paciente con enfermedades crónicas, equivaldría a cometer errores contextuales por los proveedores de los cuidados de salud, definidos por Weiner42 y LaCombe43 como, los errores en la toma de decisiones, que se cometen por falta de atención al contexto del paciente.
No obstante todos los elementos considerados, es necesario que el personal sanitario, sobre todo del nivel de Atención Primaria sea competente para educar al paciente que vive con una enfermedad crónica no transmisible, competencia que debe fomentarse desde la carrera de Medicina, en la que se debe profundizar en la educación al paciente, no solo en la transmisión de conocimientos, sino como construcción de habilidades y fomento de actitudes, además de proponer que se trabaje en equipos multidisciplinarios como parte de la educación interprofesional impartida,44 que se tengan en cuenta y que se definan las funciones de cada profesional en la educación al paciente y su familia. Un nuevo tipo de educación médica y de Ciencias de Salud,45 tanto de pregrado46 como de postgrado.47
Agradecimientos
Agradecemos las colaboraciones del Dr. César Dilú Sorzano, responsable del componente educativo de enfermedades crónicas no transmisibles del Centro Nacional de Promoción y Educación para la Salud, y al Dr. Orlando Landrove, responsable nacional del Programa de Enfermedades Crónicas no Transmisibles, quienes hicieron importantes aportes para la presentación de esta investigación.
----------------------------------------------------------------------------------------------------------
a(Bonal Ruiz R. Percepciones de estudiantes de Medicina sobre la experiencia de pacientes como profesores [Trabajo presentado en la Conferencia Internacional Educación Médica para el Siglo XXI: Hacia la equidad en salud]. La Habana;2008).
REFERENCIAS BIBLIOGRÁFICAS
- Díaz Novás J, Gallego Machado BR, León López R. El perfil de la práctica del médico de familia. Rev Cubana Med Gen Integr [revista en Internet]. 2007 [citado May 2009];23(1):[aprox. 8p]. Disponible en: http://bvs.sld.cu/revistas/mgi/vol23_01_07/mgi11107.htm [Buscar en Google Scholar]
- Ministerio de Salud Pública. Anuario Estadístico de Salud 2011 [Internet]. La Habana: Dirección Nacional de Estadísticas de Salud; 2011 [citado Ene 2011]. Disponible en: http://files.sld.cu/dne/files/2012/04/anuario-2011-e.pdf [Buscar en Google Scholar]
- World Health Organization. First Global Ministerial Conference on Healthy Lifestyles and Noncommunicable Disease Control. Moscow Declaration 28-29 April 2011 [Internet]. Geneva: World Health Organization; 2011 [citado 11 Ene 2012]. Disponible en: http://www.who.int/nmh/events/moscow_ncds_2011/en/ [Buscar en Google Scholar]
- Organización Mundial de la Salud. Prevención y control el Control de las Enfermedades No Transmisibles. Reunión de alto nivel de las Naciones Unidas sobre las enfermedades no transmisibles. 19 y 20 septiembre 2011 [Internet]. Washington DC: Organización Mundial de la Salud; 2011 [citado 11 Ene 2012]. Disponible en: http://www.who.int/nmh/events/un_ncd_summit2011/es/index.html [Buscar en Google Scholar]
- Bernabeu-Wittel M, Jadad A, Moreno-Gaviño L, Hernández-Quiles C, Toscano F, Cassani M, et al. Peeking through the cracks: an assessment of the prevalence, clinical characteristics and health-related quality of life (HRQoL) of people with polypathology in a hospital setting. Arch Gerontol Geriatr. 2010;51(2):185-91 [Buscar en Google Scholar]
- Valderas JM, Starfield B, Sibbald B, Salisbury C, Roland M. Defining comorbidity: implications for understanding health and health services. Ann Fam Med. 2009;7(4):357-63 [Buscar en Google Scholar]
- Ollero M, Bernabeu M, Rincón M, Upshur R, Berstein B. The language of polypathology. En: Jadad AR, Cabrera A, Martos F, Smith R, Lyons RF. When people live with multiple chronic diseases:a collaborative approach to an emerging global challenge [Internet]. Granada: Escuela Andaluza de Salud Pública; 2010 [citado Jun 2010]. Disponible en: http://www.opimec.org/equipos/when-people-live-with-multiple-chronic-diseases [Buscar en Google Scholar]
- Francisco AR, Sousa M, Amador P, Gonçalves S, Mendes L, Seixo F, et al. Co-morbilidades médicas crónicas em doentes com síndrome coronária aguda. Rev Port Cardiol. 2010;29(1):7-21 [Buscar en Google Scholar]
- Morejón Giraldoni AF, Benet Rodríguez M, Díez y Martínez de la Cotera EN, García Torres D, Salas Rodríguez V, Ordúñez García PO. Síndrome metabólico en un área de salud de Cienfuegos. Segunda medición de CARMEN. Finlay [revista en Internet]. 2011 [citado Ago 2010];1(1):[aprox. 15p]. Disponible en: http://www.revfinlay.sld.cu/index.php/finlay/article/view/24/37 [Buscar en Google Scholar]
- Golden SH, Lazo M, Carnethon M, Bertoni AG, Schreiner PJ, Roux AVD, et al. Examining a bidirectional association between depressive symptoms and diabetes. JAMA. 2008;299(23):2751-9 [Buscar en Google Scholar]
- Sturmberg JP. Systems and complexity thinking in general practice: part 1—clinical application. Aust Fam Physician. 2007;36(4):170-3 [Buscar en Google Scholar]
- Bodenheimer T, Lorig K, Holman H, Grumbach K. Patient self-management of chronic disease in primary care. JAMA. 2002;288(19):2469-75 [Buscar en Google Scholar]
- Roca Goderich R, Smith Smith V, Paz Presilla E, Losada Gómez J, Serret Rodríguez B, Llamos Sierra N, et al. Temas de Medicina Interna. 4 ed. La Habana: ECIMED; 2002 [Buscar en Google Scholar]
- Bandura A. Self-efficacy: the exercise of control. New York : WH Freeman; 1997 [Buscar en Google Scholar]
- Bandura A. Social Foundations of Thought and Action: a Social Cognitive Theory. New Jersey: Englewood Cliffs Prentice Hall; 1986 [Buscar en Google Scholar]
- Bodenheimer T, Handley MA. Goal-setting for behavior change in primary care: an exploration and status report. Patient Educ Couns. 2009;76(2):174-80 [Buscar en Google Scholar]
- Miller WR, Rose GS. Toward a theory of motivational interviewing. Am Psychol. 2009;64(6):527-37 [Buscar en Google Scholar]
- Prochaska JO, Di Clemente CC. Stages and processes of self-change in smoking:toward an integrative model of change. J Consult Clin Psychol. 1983;51(3):390-5 [Buscar en Google Scholar]
- Janz NK, Becker MH. The Health Belief Model: a decade later. Health Educ Q. 1984;11(1):1-47 [Buscar en Google Scholar]
- Glanz K, Bishop DB. The Role of Behavioral Science Theory in Development and Implementation of Public Health Interventions. Annu Rev Public Health. 2010;31:399-418 [Buscar en Google Scholar]
- Anderson RM, Funnell MM. Patient empowerment:myths and misconceptions. Patient Educ Couns. 2010;79(3):277-82 [Buscar en Google Scholar]
- Knowles MS. Andragogy in action: applying modern principles of adult learning. San Francisco: Jossey-Bass; 1984 [Buscar en Google Scholar]
- Sorensen K, Broucke SV, Fullam J, Doyle G, Pelikan J, Slonska Z, et al. Health literacy and public health:a systematic review and integration of definitions and models. BMC Public Health. 2012;12:80 [Buscar en Google Scholar]
- Cassel CK, Johnston-Fleece M, Reddy S. Aging: adding complexity, requiring skills. Stud Health Technol Inform. 2010;153:47-69 [Buscar en Google Scholar]
- Bodenheimer T. Planned visits to help patients self-manage chronic conditions. Am Fam Physician. 2005;72(8):1454-6 [Buscar en Google Scholar]
- Samoocha D, Bruinvels DJ, Elbers NA, Anema JR, Van der Beek AJ. Effectiveness of web-based interventions on patient empowerment: a systematic review and meta-analysis. J Med Internet Res. 2010;12(2):e23 [Buscar en Google Scholar]
- Jaber R, Braksmajer A, Trilling JS. Group visits: a qualitative review of current research. J Am Board Fam Med. 2006;19(3):276-90 [Buscar en Google Scholar]
- Emery JD, Walter FM, Ravine D. Family history: the neglected risk factor in disease prevention. Med J Aust. 2010;192(12):677-8 [Buscar en Google Scholar]
- Van Haren-Willems J, Heijdra Y. Increasing evidence for gender differences in chronic obstructive pulmonary disease. Womens Health (Lond Engl). 2010;6(4):595-0 [Buscar en Google Scholar]
- Marzán Delís M, Bonal Ruiz R. Fortaleciendo la Universidad por la salud. MEDISAN [revista en Internet]. 2012 [citado 19 Oct 2012];16(2):[aprox. 5p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1029-30192012000200001&lng=es [Buscar en Google Scholar]
- Murray E, Burns J, See Ts, Lai R, Nazareth I. Interactive Health Communication Applications for people with chronic disease. Cochrane Database Syst Rev. 2005;19(4):CD004274 [Buscar en Google Scholar]
- Handley M, MacGregor K, Schillinger D, Sharifi C, Wong S, Bodenheimer T. Using action plans to help primary care patients adopt healthy behaviors: a descriptive study. J Am Board Fam Med. 2006;19(3):224-31 [Buscar en Google Scholar]
- Krist AH, Woolf SH, Frazier CO, Johnson RE, Rothemich SF, Wilson DB, et al. An electronic linkage system for health behavior counseling effect on delivery of the 5A s. Am J Prev Med. 2008;35(5 Suppl):S350-8 [Buscar en Google Scholar]
- Bonal Ruiz R. Resistencias de los médicos de familia para la promoción de salud. Arch Med Fam. 2007;9(4):157-8 [Buscar en Google Scholar]
- Jerant AF, von Friederichs-Fitzwater MM, Moore M. Patients perceived barriers to active self-management of chronic conditions. Patient Educ Counseling. 2005;57(3):300-7 [Buscar en Google Scholar]
- Herrera Soriano A. Impacto de la agricultura urbana en Cuba. Rev Novedades Población. 2009;5(9):1-14 [Buscar en Google Scholar]
- Holman H, Lorig K. Patient self-management: a key to effectiveness and efficiency in care of chronic disease. Public Health Rep. 2004;119(3):239-43 [Buscar en Google Scholar]
- Welsh JA, Sharma A, Abramson JL, Vaccarino V, Gillespie C, Vos MB. Caloric sweetener consumption and dyslipidemia among US adults. JAMA. 2010;303(15):1490-7 [Buscar en Google Scholar]
- World Health Organization. Life skills education in schools: introduction and guidelines to facilitate the development and implementation of life skills programmes [Internet]. Geneva: World Health Organization; 1994 [citado 13 Ene 2012]. Disponible en: http://www.asksource.info/pdf/31181_lifeskillsed_1994.pdf [Buscar en Google Scholar]
- Mantilla L. Enseñanza en los colegios de las habilidades para vivir para niños y adolescentes: introducción y directrices para facilitar el desarrollo e implementación de Programas de Habilidades para Vivir. Ginebra: Organización Mundial de la Salud; 1993 [Buscar en Google Scholar]
- Lorig KR, Holman H. Self-management education: history, definition, outcomes, and mechanisms. Ann Behav Med. 2003;26(1):1-7 [Buscar en Google Scholar]
- Weiner SJ, Schwartz A, Weaver F, Goldberg J, Yudkowsky R, Sharma G, et al. Contextual errors and failures in individualizing patient care: a multicenter study. Ann Intern Med. 2010;153(2):69-75 [Buscar en Google Scholar]
- LaCombe MA. Contextual errors. Ann Intern Med. 2010;153(2):126-7 [Buscar en Google Scholar]
- Zwarenstein M, Goldman J, Reeves S. Interprofessional collaboration: effects of practice-based interventions on professional practice and healthcare outcomes. Cochrane Database Syst Rev. 2009;8(3):CD000072 [Buscar en Google Scholar]
- Organización Mundial de la Salud. Preparación de los profesionales de la atención de salud para el siglo XXI. El reto de las enfermedades crónicas [Internet]. Washington DC: Organización Mundial de la Salud; 2005 [citado 11 Ene 2012]. Disponible en: http://apps.who.int/bookorders/anglais/detart1.jsp?codlan=3&codcol=15&codcch=621 [Buscar en Google Scholar]
- Pols RG, Battersby MW. Chronic condition self-management: is there a need for a specific curriculum for medical students?. Med Educ. 2006;40(8):719-21 [Buscar en Google Scholar]
- Holman H. Chronic Disease. The Need for a New Clinical Education. JAMA. 2004;292(9):1057-9 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129